经内镜黏膜下隧道憩室间脊切开术治疗食管憩室的临床初探
2020-10-15
孙萍胡,丁小云,宁波市第一医院消化内科 浙江省宁波市 315000
0 引言
食管憩室是指先天性或获得性因素引起的食管管壁全层或部分向腔外呈盲袋样的病理性膨出,但其具体的病因和发病机制尚未完全清楚[1,2].临床上按发生的部位分为:咽食管憩室(又称Zenker憩室)、食管中段憩室和膈上憩室(膈上远端4-10 cm食管).一般认为咽食管憩室和膈上憩室是由食管运动功能异常所造成,并与该部位解剖结构相对薄弱有关.此两种膨出性憩室的形成是由于食管腔内压力增高,引起部分食管壁的黏膜和黏膜下层组织越出肌层,被推出食管壁外,实为假性憩室,憩室壁不是食管壁的全层组织结构.无症状或轻微症状的食管憩室不需要治疗,对于症状较重的食管憩室,传统治疗为外科手术治疗.近年,有学者采用胃镜下微创治疗食管憩室,采用黏膜下隧道憩室间脊切开术(submucosal tunneling endoscopic septum division,STESD)[3,4],初步显示良好的手术疗效,但此后罕见相关报道.本文回顾性总结了我院行STESD手术治疗3例的手术效果及初步随访结果,现报道如下.
1 材料和方法
1.1 材料 2017-11/2019-01期间,我院共对3例食管憩室患者行STESD治疗.其中女2例、男1例,年龄分别为62岁、72岁和66岁.2例Zenker憩室,1例膈上憩室.患病时间为分别为2 mo、26 mo和30 mo.既往均未接受过任何治疗.
1.2 方法
1.2.1 术前准备:术前常规行血常规及凝血功能等检查,禁食禁饮8 h,所有患者在术前均已签署知情同意书.
1.2.2 手术器械:采用Olympus GIF-H290胃镜及主机; Olympus KD-620LR 钩刀; Olympus KD-650L Dual刀; MTW 0910518211一次性黏膜下注射针; 南京微创ROCC-D-26-195金属夹.
1.2.3 操作步骤:患者平卧位,行气管插管.STESD具体手术步骤如下(图1):(1)术前清洗:胃镜观察食管憩室具体位置以及与食管管腔的相对关系(图1A).如憩室内大量食物残留,则大量生理盐水冲洗清洁食管和憩室,并吸尽残留液体; (2)黏膜切开(图1B):距憩室间脊上方3 cm处行黏膜下注射肾上腺素+生理盐水加美兰混合溶液.钩型刀纵行切开黏膜层建立隧道入口,显露黏膜下层; (3)建立隧道:分离黏膜下层,建立黏膜下“隧道”直至食管憩室脊部基层(图1C); (4)横断间脊:完整暴露憩室间脊(图1D); 在胃镜直视下用Dual在间脊中间横断肌层至憩室底部(图1E); (5)创面电凝钳处理,金属夹夹闭黏膜层切口(图1F).术中未见穿孔及活动性出血.所有手术均由同一位内镜治疗经验丰富的医师完成.
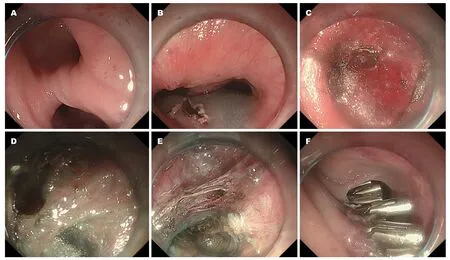
图1 经内镜黏膜下隧道憩室间脊切开术手术过程.
1.2.4 术后治疗及护理:术后禁食水2-3 d,并给予补液、营养支持治疗,密切观察病情变化.
1.2.5 症状评分:由于对于食管憩室的症状无统一的评分系统,各种评分大多改良贲门失弛缓症的Eckardt评分体系.因此本研究采用改良Eckardt评分:即主要根据吞咽困难、烧心、反流、体量减轻和胸骨后疼痛5类症状进行评分,每项评分0-3分(无:0分,偶尔:1分,每天:2分,每餐:3分; 体重无减轻:0分,体重减轻<5 kg:1分,体重减轻5-10 kg:2分,体重减轻>10 kg:3分),症状评分总分最高15分,最低0分; 评分越高,症状越严重.
1.2.6 术后随访:术后1 mo开始每月以电话方式对患者进行症状评分的随访,与术前评分比较,以判断是否有改善,如连续两次评分稳定,则可延长电话随访时间至每3 mo或每6 mo.随访时间截止至2019-10-31,术后随访时间大于9 mo,最长至23 mo.
2 结果
2.1 手术情况 全组3例患者均顺利完成STESD术,无术中术后穿孔、出血等严重并发症.手术时间(自黏膜下开始注射至完成黏膜切口金属夹缝合时间)分别为:78 min、61 min、51 min.金属夹使用个数分别为4个、6个、4个.3例患者的一般资料及手术情况见表1.
2.2 术后随访 全组患者术后至少随访9 mo,出院后均无严重不良事件的发生.全组患者随访9 mo-23 mo.术后1 mo症状评分分别为0分、0分和2分; 至随访截止日症状未见加重及复发.患者术前术后症状评分对比见表2.
3 讨论
食管憩室虽为良性疾病,但一些患者有突出症状和严重合并症,故对这部分患者需积极实施治疗.文献中报道的以对Zenker憩室治疗较多.既往治疗方法以传统外科手术如单纯憩室切除术、憩室黏膜内翻缝合术、憩室悬吊术等为主[5].随着内镜技术的迅猛发展,内镜手术已延伸到Zenker憩室的治疗中,其目的在于连通憩室与食管壁,扩大路径使憩室颈与食管管腔自由相通[6-8].有学者自制带有前后唇的特殊食管憩室内镜.通过不断改进及超声刀或CO2激光的应用,发展为将镜前唇放入食管腔内,后唇置于憩室腔内,使憩室内壁固定于前后唇之间,用两排平行的钉子钉住憩室嵴部,于钉子间用超声刀或CO2激光切除嵴部即内镜下Zenker憩室食管融合术,取得满意的疗效[9,10],但此种自制内镜并未在国内外普及.软性憩室镜辅助内镜切除憩室间脊治疗Zenker憩室有较好的效果,降低穿孔风险并改善止血效果,但长期复发率仍有25%左右[11].
近年来一些新型的内镜技术如内镜下黏膜下剥离术(endoscopic submucoal dissection,ESD)、消化内镜隧道技术(digestive endoscopic tunnel technique,DETT)等在消化道疾病治疗中取得了重要的突破.Li等[3]对隧道内镜进行了一种新尝试,率先在国内外报道了一种新型的经内镜黏膜下隧道憩室间脊切开术治疗食管憩室的技术,该技术通过建立黏膜下隧道,分离至食管憩室间脊,并在隧道内行间脊切开; 建立隧道后,保留了憩室的黏膜层,避免穿孔并发症,并能使间脊切开更彻底,甚至可以延伸至正常食管肌层,避免了不彻底地切开而造成的憩室复发.蔡明琰等[4]应用STESD术对6例食管憩室病例进行研究分析,初步显示了STESD方法治疗食管憩室的良好效果及安全性.但此后罕见其他研究单位有相关报道,考虑到需要治疗的食管憩室患者本身较少是一方面原因,但另一方面原因是否与STESD方法存在技术上限制有关,故本研究进行了初步探索.
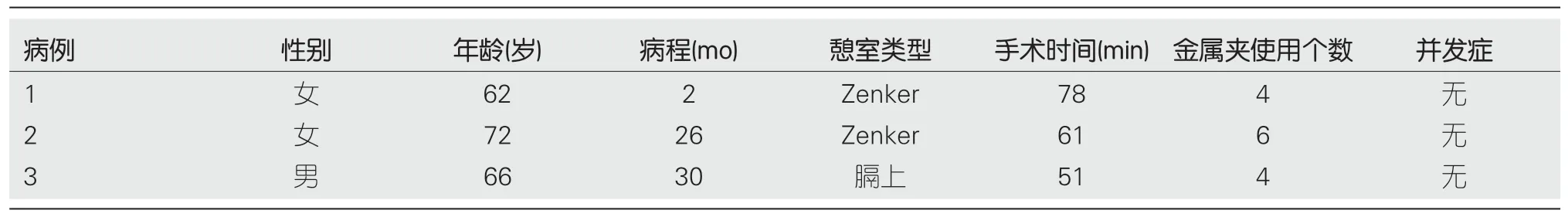
表1 患者的一般资料及手术情况

表2 患者术前术后症状评分分析
4 结论
本研究共对3例有症状的食管憩室患者进行了黏膜下隧道憩室间脊切开术治疗,手术均由同一位擅长内镜下黏膜下剥离术及隧道技术的医师操作完成.术中术后均无穿孔、大出血等并发症发生,其中两例患者术后症状评分下降到了0分,另1例患者降为2分,仅表现为偶尔的吞咽困难和反流症状.本研究显示经内镜黏膜下隧道憩室间脊切开术治疗食管憩室疗效好,安全性高.但因本研究纳入的研究病例数量少,存在一定的局限性,有待于今后进一步的大样本临床研究论证.
文章亮点
实验背景
食管憩室既往治疗方法以传统外科手术为主,现内镜手术已延伸到食管憩室的治疗中.软性憩室镜治疗Zenker憩室有较好的效果,但长期复发率仍有25%左右.近年报道了一种新型的经内镜黏膜下隧道憩室间脊切开术(submucosal tunneling endoscopic septum division,STESD)治疗食管憩室的技术,但因相关研究少,其安全性及有效性尚不明确.
实验动机
本研究应用STESD技术治疗食管憩室,探讨其可行性及安全性.
实验目标
通过对STESD技术治疗食管憩室的临床病例资料的分析,初步明确该技术的可行性及安全性,为以后进一步大规模的研究奠定基础.
实验方法
回顾性分析经STESD治疗的患者的临床资料及手术疗效评估.
实验结果
本研究全组3例患者均顺利完成经内镜黏膜下隧道憩室间脊切开术,无术中及术后穿孔、出血等严重并发症的发生.患者术后评分较术前评分明显降低.至随访截止日症状未见加重及复发.
实验结论
本研究显示了经STESD技术治疗食管憩室具有较高的安全及良好的疗效.
展望前景
本研究尚存在病例数较少等不足,未来需纳入更多的病例并通过长期随访进一步证实STESD技术对食管憩室患者的长期治疗疗效价值.
