NLRP3炎性小体及下游炎性通路对脓毒症预后的诊断价值*
2020-10-14陈俞余尹昌林
陈俞余,尹昌林
(陆军军医大学第一附属医院重症医学科,重庆 400038)
脓毒症是由严重感染、创伤等介导的炎性反应,是临床常见的危重症之一。有研究报道,脓毒症的发病率及病死率呈现逐年上升趋势,虽然脓毒症的临床诊断与治疗已取得了较大进展,但对于部分重度脓毒症及脓毒症休克患者,其预后较差,病死率极高[1]。因此,针对脓毒症患者预后不佳的有效评估与诊断,是目前危重症医学领域研究的重点。近年研究表明,脓毒症作为一类全身炎症性疾病,其发生及进展均与炎性反应的激活密切相关[2]。炎性反应的激活机制复杂,多种信号通路及效应分子参与该过程,其中NOD样受体家族核苷酸结合寡聚化结构域样受体蛋白3(NLRP3)炎性小体作为炎性反应激活的上游信号,通过级联信号反应参与炎症性疾病的发生、发展[3]。脓毒症动物模型及相关细胞研究均证实,NLRP3炎性小体及下游炎性通路的激活是脓毒症发生及进展的重要机制,通过实验手段抑制上述通路激活,可明显改善脓毒症动物模型的器官功能[4]。然而,目前脓毒症患者体内NLRP3炎性小体及下游炎性通路的激活与疾病预后的关系尚未阐明。本研究通过检测不同严重程度及预后的脓毒症患者NLRP3炎性小体及下游炎性因子水平,旨在探讨NLRP3炎性小体在脓毒症中发挥的作用。
1 资料与方法
1.1一般资料 选取2016年5月至2019年5月于陆军军医大学第一附属医院重症医学科就诊和住院的脓毒症患者158例,性别和年龄参数如下:男82例,女76例;年龄34~78岁,中位年龄56.5岁。另选取同期于本院门诊体检健康者60例作为对照组,男31例,女29例;年龄33~76岁,中位年龄55.9岁。所有脓毒症患者均满足2012年脓毒症诊治指南[5]。排除标准:(1)合并重要器官功能不全,如肝及肾功能不全患者;(2)合并恶性肿瘤,特别是中晚期癌症患者;(3)存在炎症性疾病,特别是自身免疫性疾病或免疫缺陷患者。根据脓毒症病情严重程度,将入选患者分为普通脓毒症组(55例),严重脓毒症组(53例)及脓毒症休克组(50例);根据患者临床结局,将其分为存活组(130例)和死亡组(28例)。该研究获得了我院伦理委员会的批准,并征得患者及其家属书面知情同意。
1.2仪器与试剂 仪器:荧光定量PCR仪(美国Bio-rad公司)。主要试剂:反转录试剂盒、实时荧光定量试剂盒(Takara公司);PCR引物(上海生工公司);淋巴细胞分离液(中国北京索莱宝公司);酶联免疫吸附试验(ELISA)试剂盒[白细胞介素-1β(IL-1β)、IL-18,中国南京建成生物公司];抗NLRP3、Caspase-1、甘油醛-3-磷酸脱氢酶(GAPDH)抗体及辣根过氧化物酶标记的二抗(美国Santa Cruz公司)。
1.3方法
1.3.1一般资料采集 入住本院重症医学科时,详细记录患者年龄、性别、基础疾病等一般资料,同时记录患者入院24 h的急性生理与慢性健康状况(APACHEⅡ)评分。
1.3.2分离外周血单个核细胞(PBMCs) 采用乙二胺四乙酸(EDTA)抗凝管收集患者静脉血5 mL,按照1∶1比例加入人外周血淋巴细胞分离液,经充分混匀后离心,分离PBMCs。
1.3.3NLRP3炎性小体及Caspase-1 mRNA水平测定 采用RT-qPCR检测NLRP3炎性小体及Caspase-1 mRNA水平。运用Trizol法提取总RNA,然后按反转录试剂盒说明书进行反转录,PCR方法参考文献[6]进行操作。
1.3.4PBMCs NLRP3、Caspase-1的蛋白表达水平 采用免疫印迹法检测PBMCs NLRP3、Caspase-1的蛋白表达水平,具体方法如下:提取各组总蛋白,经二喹啉甲酸(BCA)测定蛋白浓度后,采用10%聚丙烯酰胺凝胶电泳分离,然后转移至硝酸纤维素膜,以5%脱脂牛奶封闭2 h,孵育抗NLRP3抗体(1∶300)、抗Caspase-1抗体(1∶500)及抗GAPDH抗体(1∶500),此后4 ℃避光孵育过夜。次日孵育二抗(1∶10 000),采用凝胶成像系统测定蛋白条带灰度值,计算目的条带与GAPDH条带灰度比值。
1.3.5ELISA检测 取各组静脉血4 mL,离心后收集上清,采用ELISA试剂盒提供的方法测定各组外周血炎性因子IL-1β和IL-18的水平。
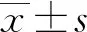
2 结 果
2.1脓毒症组与对照组NLRP3炎性小体、下游炎性因子水平比较 与对照组比较,脓毒症组患者PBMCs NLRP3、Caspase-1 mRNA及蛋白表达和外周血IL-1β、IL-18水平明显升高,差异有统计学意义(P<0.05),见图1、2及表1。
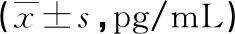
表1 两组外周血IL-1β和IL-18水平比较
注:与对照组比较,aP<0.05。
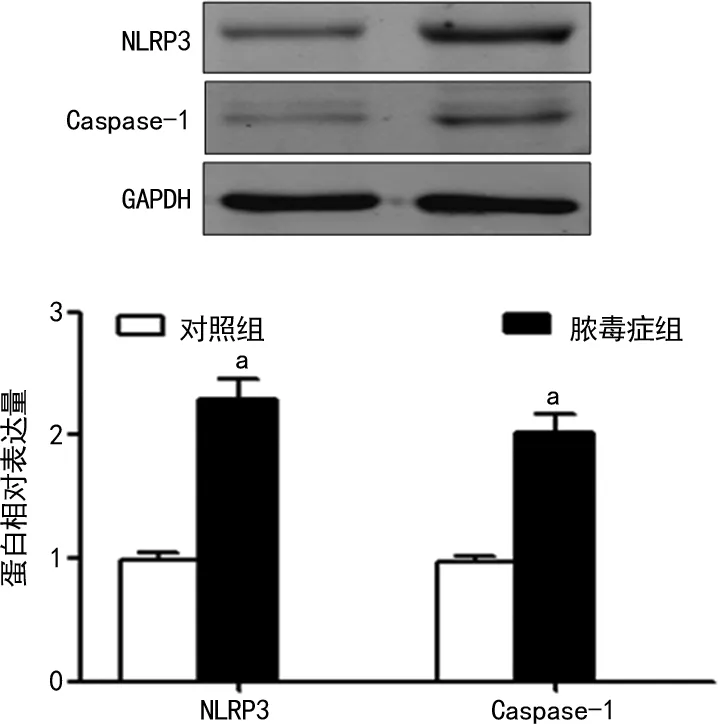
注:与对照组比较,aP<0.05。图2 两组患者PBMCs NLRP3和Caspase-1蛋白表达水平比较
2.2不同严重程度脓毒症组NLRP3炎性小体、下游炎性因子APACHEⅡ评分比较 与普通脓毒症组比较,严重脓毒症组和脓毒症休克组的PBMCs NLRP3、Caspase-1 mRNA及外周血IL-1β、IL-18和APACHEⅡ评分明显升高,差异有统计学意义(P<0.05);与严重脓毒症组比较,脓毒症休克组PBMCs NLRP3、Caspase-1 mRNA及APACHEⅡ评分明显升高,差异有统计学意义(P<0.05),而两组外周血IL-1β、IL-18水平差异无统计学意义(P>0.05)。见表2。
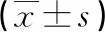
表2 不同严重程度脓毒症组间NLRP3炎性小体、下游炎性因子APACHEⅡ评分比较
2.3NLRP3 mRNA对脓毒症患者的生存分析 住院期间,158例脓毒症患者中死亡28例,脓毒症患者依据NLRP3 mRNA水平的中位数(1.89)分为高NLRP3 mRNA组与低NLRP3 mRNA组。相比低NLRP3 mRNA组,高NLRP3 mRNA组患者的生存率明显降低,差异有统计学意义(χ2=5.953,P=0.015)。见图3。

图3 NLRP3 mRNA水平与脓毒症患者的生存分析
2.4相关性分析 脓毒症患者PBMCs NLRP3 mRNA表达与Caspase-1 mRNA(r=0.780,P=0.000)、IL-1β(r=0.690,P=0.005)、IL-18(r=0.665,P=0.009)、APACHEⅡ评分(r=0.704,P=0.003)均呈显著正相关。
2.5NLRP3对脓毒症患者预后评估的诊断价值 ROC曲线分析结果显示,NLRP3 mRNA水平的曲线下面积(AUC)为0.858(95%CI:0.738~0.979),最佳工作点(OOP)为2.08,对应灵敏度和特异度分别为85.50%和78.95%。见图4。

图4 NLRP3 mRNA评估脓毒症患者预后的ROC曲线
3 讨 论
脓毒症是严重感染、创伤等引起的炎性反应,可导致多器官功能障碍,严重者引起休克死亡。为了有效地检测脓毒症患者病情变化及评估预后,各种炎性指标及病情评分已广泛运用于临床。例如,采用APACHEⅡ评分、序贯器官衰竭估计评分(SOFA评分)等对脓毒症患者病情严重程度进行评估,这些评分有一定的临床应用价值,但存在一定的滞后性,针对脓毒症患者病情无法提前预测[7]。脓毒症作为一类炎症性疾病,对于其病情及预后的评估,以往常用炎性指标,如C反应蛋白、中性粒细胞比例等,但上述指标存在特异性偏低,临床运用受到一定限制[8]。因此,探寻特异性指标,是目前针对脓毒症有效诊断与治疗的前提。
全身炎性反应的激活与放大是脓毒症病情进展的核心环节,相关研究显示,多个炎性信号通路的激活参与了脓毒症炎性反应过程,其中NLRP3炎性小体介导的炎性级联反应作为重要的炎症信号通路,参与了这一重要反应过程[9]。相关研究证实,多种炎症性疾病如肾缺血再灌注损伤、类风湿关节炎、膀胱癌等的发生、发展均与NLRP3炎性小体及下游炎性信号通路激活密切相关[10-12]。
机体NLRP3炎性小体活性易受多种因素刺激如脂多糖、创伤、应激等激活,进一步促进下游炎性信号如Caspase-1及IL-1β、IL-18活化[13]。相关动物模型研究证实,脓毒症大鼠中外周血及重要组织器官NLRP3炎性小体呈高表达,同时炎症因子水平明显升高,通过抑制NLRP3炎性小体活化,可明显改善脓毒症大鼠器官功能,降低病死率[14]。NLRP3炎性小体及下游炎性通路是否参与了脓毒症患者的发生、发展过程,目前尚无相关研究报道。本研究通过分析脓毒症组与对照组外周血NLRP3炎性小体及下游炎性因子表达水平,结果显示脓毒症组患者NLRP3炎性小体及下游炎性信号通路明显上调,表明NLRP3炎性小体的激活可能参与了脓毒症的发生。随着脓毒症患者病情严重程度的增加,患者PBMCs中NLRP3 mRNA及下游Caspase-1 mRNA均明显升高。由此推断,NLRP3炎性小体及下游炎性通路的激活是脓毒症发生及进展的重要机制。但外周血IL-1β和IL-18水平未进一步升高,推测可能与过度的炎症信号激活引起机体保护性代偿机制有关。既往研究显示,细胞过度凋亡是一类病理反应,常见于炎症状态,如脓毒症,其是造成组织器官功能障碍的主要原因之一,Caspase-1是细胞凋亡信号通路过程中的重要剪切酶,抑制其活性可明显减少细胞凋亡[15]。
本研究结果显示,其Caspase-1表达随着病情进展明显升高,同时死亡组患者NLRP3炎性小体及下游炎性通路较存活组上述指标明显升高,该信号通路的激活可能与患者预后有一定相关性。就NLRP3炎性小体绘制ROC曲线,分析其对脓毒症患者预后的预测价值,结果显示,ROC曲线AUC较大,为0.858(95%CI:0.738~0.979),提示NLRP3炎性小体对脓毒症患者预后的预测价值较高。
4 结 论
综上所述,NLRP3炎性小体及下游炎性通路参与了脓毒症患者的炎性反应,NLRP3炎性小体可能成为脓毒症患者预后评估的有效指标。
