某院2018—2019年孕中期唐氏筛查结果分析
2020-10-14赵运转朗莎德忠张国军
赵运转,朗莎德忠,张国军
(首都医科大学附属北京天坛医院实验诊断中心,北京 100070)
唐氏综合征(DS)又称21-三体综合征或先天愚型,是一种常见的染色体疾病,发生率为1/800~1/600,严重影响患儿的智力和生长发育,给家庭和社会带来沉重的负担[1-2]。唐氏筛查因其经济、方便和较高的检出率被推荐为孕期必检项目,在全国范围内开展广泛[3]。本院唐氏筛查从二联到三联,已开展有20余年,目前采用的是孕中期三联法唐氏筛查。本文分析2017年10月至2019年9月本院唐氏筛查数据及妊娠结局,探寻异常妊娠结局孕妇在唐氏筛查中的分布情况,寻求提高筛查质量的方法,从而提高检出率,降低假阳性率和假阴性率。
1 资料与方法
1.1一般资料 选取2017年10月至2019年9月在本院建档并做孕中期唐氏筛查的孕妇3 027例,年龄19~37岁,平均(29.0±2.6)岁;孕14+1~21+3周;孕妇均为单胎孕妇。所有的孕妇在检查前均知晓唐氏筛查的意义、检出率及局限性等,并签署知情同意书。2018-2019年共随访2 671例,其中2018年随访1 309例,2019年随访1 362例。本研究经本院医学伦理委员会审核批准。
1.2方法
1.2.1孕中期血清三联法唐氏筛查 (1)方法:抽取孕14~21+6周受检孕妇空腹静脉血3 mL,以3 000 r/min的转速离心,分离血清,一半于4 ℃保存,6 d内完成检测,另一半置于-20 ℃环境下保存,3个月内转移到-70 ℃冰箱保存2年,以备复查。采用BACKMAN AccessⅡ及配套试剂(磁性微粒子化学发光法)检测血清甲胎蛋白(AFP)、游离雌三醇(uE3)、人绒毛膜促性腺激素(β-HCG),采用DS相关的风险筛查软件(上海腾程科技产前筛查分析软件)结合孕妇相关指标信息(年龄、体质量、孕周、胎儿顶臀长、吸烟情况、饮酒史、孕产史、遗传史等)分析DS、开放性脊柱裂(ONTDs)和18-三体综合征(ES)的风险概率。(2)筛查风险判断标准:参考2010年原卫生部颁布的行业标准《胎儿常见染色体异常与开放性神经管缺陷的产前筛查与诊断技术标准》[4]确定临界值:DS为1/380,ONTDs为1/1 000或中位数倍数(MOM值)=2,ES为1/334。(3)筛查流程:年龄<35岁的孕妇做唐氏筛查,年龄≥35岁的孕妇、唐氏筛查结果为高风险或灰区及ES筛查结果为高风险的孕妇需做无创产前筛查或羊膜腔穿刺或脐静脉穿刺进行染色体核型分析进一步确诊,ONTDs为高风险的孕妇需经B超确诊,然后进行临床咨询。
1.2.2无创产前筛查 取孕妇外周血10 mL,离心获得血清,并对血清进行第二次超高速离心,获得血清中胎儿游离DNA,使用DNA提取试剂盒进行DNA提取,并使用缓冲剂对所得DNA进行洗脱,使用测序仪检测孕妇游离胎儿血清DNA。
1.2.3羊膜腔穿刺或脐静脉穿刺 羊膜腔穿刺是目前应用于产前诊断的一种技术。唐氏筛查高风险的孕妇及其他高风险的孕妇需要进一步确诊时,需与孕妇沟通并征得其同意,转诊到签约医院做羊膜腔穿刺或脐静脉穿刺。羊膜腔穿刺前应完善术前检查,如监测孕妇生命体征,检查血常规、凝血功能,监测胎心。羊膜腔穿刺时间控制在孕18~23周,在经B超的引导下进行,穿刺后提取大约20 mL羊水,分2瓶进行分别培养。脐静脉血穿刺部位为脐静脉,抽取血量为2 mL,且一次抽取即可作为标本送检。对送检标本进行离心处理,舍弃上清液后进行细胞培养。常规染色体制片及G显带核型分析,核型分析根据《人类细胞遗传学国际命名体制》ISCN2016的标准描述染色体核型,确定胎儿是否患有DS或其他染色体病。
1.3观察指标 记录并分析孕妇的年龄、体质量、孕周、病史等基本情况及DS随访率、高风险率、真阳性率、假阳性率、假阴性率、检出率[检出率=唐氏筛查真阳性例数/最终确诊为DS患儿例数×100%],ONTDs高风险率及DS高风险率、异常妊娠结局率及DS患病率,比较异常妊娠结局在唐氏筛查中不同风险值区域分布的差异。
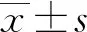
2 结 果
2.12018—2019年唐氏筛查效率分析 2018—2019年唐氏筛查效率见表1。2018年未检出DS患儿,2019年DS检出率为66.67%(4/6)。

表1 2018—2019年唐氏筛查效率分析[n(%)]
2.2异常妊娠结局情况分析 在筛查后随访孕妇中,异常妊娠结局合计83例,占3.11%(83/2 671),其中以附耳(14例)为最多,流产/胎死宫内(13例)次之。见表2。

表2 2018—2019年异常妊娠结局情况分析(n)
2.32018年和2019年异常妊娠结局及DS患病情况比较 2018年与2019年异常妊娠结局率比较,差异无统计学意义(P>0.05),年龄、孕周、户籍、DS患病率比较,差异有统计学意义(P<0.05)。见表3。

表3 2018年和2019年异常妊娠结局及DS患病情况比较
2.42018—2019年异常妊娠结局在唐氏筛查不同风险值区域分布差异 2018-2019年异常妊娠结局在DS极高风险区(>1/10)、高风险区(1/380~1/10)、灰区(1/1 000~<1/380)及低风险区(<1/1 000)分布差异有统计学意义(P<0.05),异常妊娠在ONTDs高风险区(≥1/1 000或MOM值≥2)和低风险区(<1/1 000或MON值<2)分布差异有统计学意义(P<0.05),异常妊娠在ES高风险区(≥1/334)和低风险区(<1/334)分布差异有统计学意义(P<0.05)。见表4。

表4 2018-2019年异常妊娠结局在唐氏筛查不同风险值区域分布差异[n(%),n=2 671]
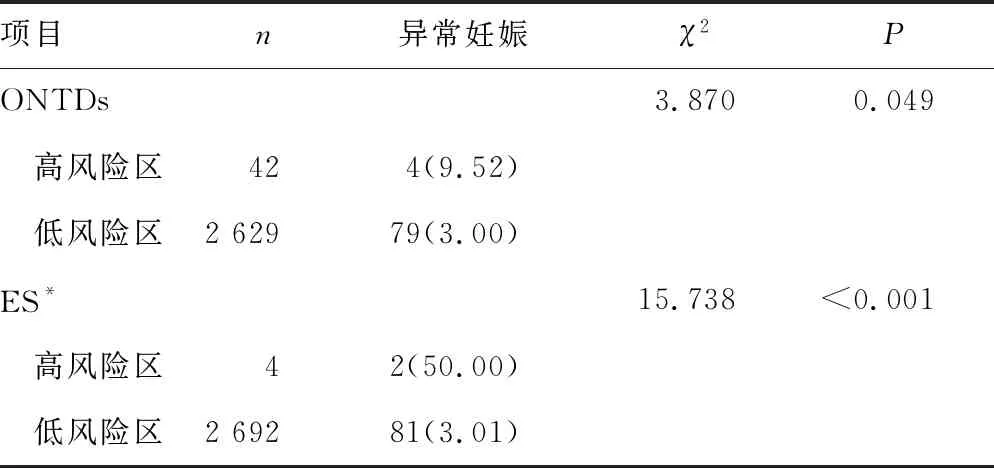
续表4 2018-2019年异常妊娠结局在唐氏筛查不同风险值区域分布差异[%(n/n)]
3 讨 论
DS是人类最早发现的,也是最常见的染色体疾病,系21号染色体的异常,包括三体、易位、嵌合3种[5]。由于当前在医学上缺乏具体、有效的DS治疗手段,患儿的出生将给家庭造成长期、沉重的精神负担和经济压力,所以唐氏筛查显得尤为重要。唐氏筛查可以有效提高DS患儿的检出率,对判断妊娠结局有着重要参考价值[6-9]。近年来,无创产前基因检测兴起,其准确率明显高于血清学筛查,但价格昂贵,技术复杂不容易普及,难以用于大规模筛查,且受检测技术的影响无法完全替代侵入性的产前诊断技术,定位于高风险或灰区的筛查比较合适[10]。产前血清学筛查仍然必不可少,如何提高产前筛查的质量是目前该领域研究的热点。除了规范操作外,还有一些软件和数据(如MOM值、室内质控数据或室间质评数据)等可以用于评估唐氏筛查的质量,减少DS患儿的出生。
本研究结果显示,2018-2019年本院共筛查3 027例,随访2 671例,随访率88.24%,其中DS高风险率为5.17%,检出率为66.67%,与北京地区报道相符[11]。产前筛查逐渐得到更多的社会认可和普及,孕中期孕妇的唐氏筛查从一定程度上提高DS筛查的检出率[12]。本研究随访了2 671例新生儿,异常妊娠占3.11%,与全球3%~6%的新生儿伴有较严重的出生缺陷率的结果相似[13]。据报告,中国先天性心脏病、DS、多指(趾)、唇裂、神经管缺陷、先天性脑积水等10类疾病是我国目前高发的出生缺陷,占所有出生缺陷的65.9%[14]与本研究畸形的种类相似。因此,防治出生缺陷是一项重要而紧迫的任务。加强全民教育,完善监测系统,提高筛查和诊断水平,提高干预能力,才有可能降低出生缺陷,提高人口素质[15]。
据张彦春等[11]团队分析,DS发生率有上升趋势。本研究结果显示,2019年DS患儿出生率较2018年明显增高,差异有统计学意义(P<0.05)。可能与筛查人群的分布有关,该孕妇人群的年龄偏大、孕周偏小和北京市人口偏多。有研究证实,高龄孕妇在妊娠、分娩时,各种疾病的发生率也会增高[16-18]。本研究仅对2019年DS患病率升高做了初步的研究,其他原因如文化程度、遗传背景等的分析及验证有待进一步研究。
为了避免唐氏儿的漏筛和提高检出率,本研究分析了异常妊娠结局在2018-2019年在唐氏筛查不同风险区域的分布情况,异常妊娠率在DS极高风险区、高风险区、灰区和低风险区,差异有统计学意义(P<0.05);异常妊娠率在ONTDs高风险区和低风险区,差异有统计学意义(P<0.05);异常妊娠率在ES高风险区和低风险区,差异有统计学意义(P<0.05)。这与陈芳等[19]和潘敏等[20]的报道结果相似。唐氏筛查不但可以筛查出DS、ONTDs和ES,其他畸形在高风险区和灰区的比例也比低风险区高,提示临床医生应高度关注高风险区、极高风险区和灰区人群,并引导孕妇进行NIPT和产前诊断,并密切关注孕妇的情况,定期产检,做好B超筛畸,达到产前筛查的目的,避免严重的不良妊娠结局。此外,随访中有1例漏筛,说明唐氏筛查实验存在一定的局限性,在妊娠期还需结合其他检查,并做好患者知情同意与签字手续,避免医疗纠纷。
4 结 论
孕中期三联法唐氏筛查是一种应用广泛、经济简便、无创且高效的产前筛查方法。DS的患病率与筛查人群的分布有关,DS极高风险区、高风险区、灰区,ONTDs高风险区和ES高风险区的胎儿的不良妊娠结局率较高,应建议孕妇做进一步的筛查和诊断,并定期产检,防止不良妊娠结局的产生。
