抑郁对带状疱疹后神经痛发生的影响
2020-10-12李珍饶贵优雷兴谢加荟吴哲明
李珍 饶贵优 雷兴 谢加荟 吴哲明


[摘要] 目的 研究抑郁对带状疱疹后神经痛发生的影响因素。 方法 采用前瞻性研究对2017年3月~2018年2月于我院皮肤科住院治疗且符合入组标准的带状疱疹患者,共275例,进行抑郁评估,分别比较无抑郁和抑郁组间,以及不同抑郁程度的患者間带状疱疹后神经痛发病率是否有差异。 结果 入组275例,出现带状疱疹后神经痛37例,患病率13.45%。无抑郁和抑郁患者带状疱疹后神经痛的发病率分别为1.87%和20.83%,差异有统计学意义(P<0.01);轻、中、重度抑郁患者带状疱疹后神经痛发病率分别为16.13%、21.74%、22.22%,差异无统计学意义(P>0.05);带状疱疹神经痛病程3个月时比较各组抑郁患者的治愈率,差异无统计学意义(P>0.05);病程超过1年的患者均为中、重度抑郁患者。 结论 抑郁是带状疱疹后神经痛发生的危险因素。
[关键词] 带状疱疹;带状疱疹后神经痛;抑郁;抑郁自评量表
[中图分类号] R752.12;R446.1 [文献标识码] B [文章编号] 1673-9701(2020)23-0107-03
The impact of depression on the occurrence of postherpetic neuralgia
LI Zhen1 RAO Guiyou2 LEI Xing1 XIE Jiahui1 WU Zheming1
1.Department of Dermatology,the First People's Hospital of Shaoguan City in Guangdong Province,Shaoguan 512000,China;2.Department of Psychological,the First People's Hospital of Shaoguan City in Guangdong Province,Shaoguan 512000,China
[Abstract] Objective To study the impact factor of depression on the occurrence of postherpetic neuralgia. Methods A total of 275 patients with herpes zoster who were hospitalized and treated in Department of Dermatology,The First Peoples Hospital of Shaoguan City from March 2017 to February 2018 and met the including criteria of this study were evaluated for their depression degree through prospective study,and the prevalence rate of postherpetic neuralgia was compared respectively between the patients without and with depression and among the patients with different degrees of depression to reveal whether there is any difference or not. Results Among the 275 patients included, 37 patients had postherpetic neuralgia,with a prevalence rate of 13.45%. The incidence of postherpetic neuralgia in the patients without and with depression was respectively 1.87% and 20.83%,with statistically significant difference(P<0.01). The incidence of postherpetic neuralgia in the patients with mild,moderate and severe depression was respectively 16.13%,21.74% and 22.22%,with no statistically significant difference(P>0.05). The recovery rate was compared among patients with different depression degrees when the course of postherpetic neuralgia reached 3 m,and there was no statistically significant difference among the groups(P>0.05). All the patients with a course of postherpetic neuralgia for more than 1 y were patients with moderate or severe depression. Conclusion Depression is a risk factor for the occurrence of postherpetic neuralgia,but the degree of depression has nothing to do with the onset of postherpetic neuralgia.
[Key words] Herpes zoster; Postherpetic neuralgia; Depression; Self-rating depression scale
带状疱疹(Herpes zoster,HZ)是由長期潜伏在脊髓后根神经节或颅神经节内的水痘-带状疱疹病毒经再激活引起的感染性皮肤病[1]。带状疱疹后神经痛(Postherpetic neuralgia,PHN)的定义在国际上尚未达成共识,在我国PHN是指HZ皮疹愈合后持续1个月及以上的疼痛[2]。有8%~27%的HZ患者会出现PHN[3]。有研究发现,抑郁可以增加HZ的发病风险[4-5]。PHN作为HZ最常见,同时也是最严重的并发症,其发生是否与抑郁有关却存在争议。本研究通过对2017年3月~2018年2月于我院皮肤科住院治疗的HZ患者共275例进行前瞻性调查,探讨抑郁对PHN发生的影响,现报道如下。
1 对象与方法
1.1研究对象
2017年3月~2018年2月于我院皮肤科住院治疗的HZ患者,共275例,其中男143例,女132例,中位年龄52岁。患者入院后使用SDS评分,依据患者评分并经心理科医生评估确认,按无抑郁(<0.5)、抑郁(≥0.5)将HZ患者分为两组,抑郁组按轻度抑郁(0.50~0.59)、中度抑郁(0.60~0.69)、重度抑郁(≥0.70)分为3组。入组HZ患者无抑郁107例,抑郁168例,其中轻度抑郁31例,中度抑郁92例,重度抑郁45例。无抑郁组男52例,女55例,年龄20~72岁;抑郁组男91例,女77例,年龄24~80岁。两组患者年龄、性别比较差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审核通过,受试者及其监护人均知情同意。
纳入标准:①HZ患者,发病1周以内者;②既往无精神疾病病史者;③能够独立完成抑郁自评量表(Self-rating depression scale,SDS)者;④住院期间进行规范抗病毒治疗者;⑤出院后能完成复诊或随访者。
排除标准:①病程超过1周HZ者;②既往有精神疾病病史者;③不能独立阅读和书写者;④不配合治疗者;⑤不能完成随访者。
1.2 方法
患者皮损愈后1个月进行电话随访或门诊复诊方式,统计各组出现PHN的患者例数。随访患者至PHN痊愈或疼痛持续时间超过1年。比较无抑郁和抑郁组间,以及不同抑郁程度的患者间PHN发病率是否有差异,不同抑郁程度的PHN患者病情预后是否有差异。
1.3 统计学方法
采用SPSS25.0统计学软件进行分析,计数资料以[n(%)]表示,采用χ2检验,对不符合χ2检验条件的应用Fisher精确检验。P<0.05为差异有统计学意义。
2 结果
2.1 各组PHN发病率
发生PHN37例,发病率13.45%。无抑郁组PHN发病率1.87%,抑郁组为20.83%,两组间PHN的发病率比较差异有统计学意义(χ2=20.189,P<0.01),见表1;轻、中、重度抑郁患者PHN发病率分别为16.13%、21.74%、22.22%,三组间PHN发病率比较差异无统计学意义(χ2=0.514,P>0.05)。见表2。
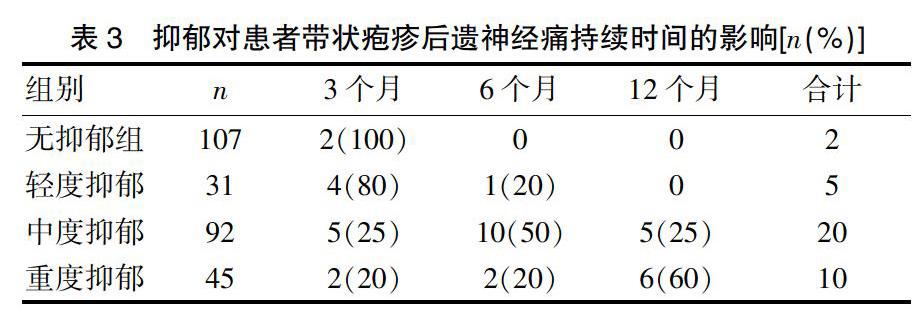
2.2 抑郁对患者带状疱疹后遗神经痛持续时间的影响
疾病1个月后随访再次测评SDS提示,抑郁组有3例抑郁程度加重,无抑郁组无变化。随访3个月后,无抑郁组全部治愈,而抑郁组治愈11例,以3个月为节点比较各组抑郁患者治愈率,差异无统计学意义(χ2=0.51,P>0.05);PHN病程3~6个月13例,均为抑郁组患者;病程超过12个月11例,均为中、重度抑郁患者,见表3。
3 讨论
PHN的发病机制尚未完全明确,可能机制包括神经递质异常、炎症反应、神经元损伤等[6]。PHN治疗较困难,患者需要长期服药以减轻疼痛,对患者的经济和生活质量均造成很大损失[7]。已有研究发现,PHN可以导致患者出现不同程度的抑郁,同时抑郁的出现会加重PHN患者的疼痛程度[8]。因此,研究者不断总结和发现PHN的危险因素,以期能预防PHN发生。
目前被研究证实与PHN发生相关度较高的因素包括年龄、性别、急性期的疼痛程度、皮疹累及范围大小等[9]。但抑郁是否为PHN发生的危险因素则存在争议[10]。部分人认为抑郁是在PHN发生后出现的,与PHN的发生并不相关。Forbes HJ等[11]进行一项系统评价的结果显示抑郁与PHN的发生无关。有人则认为抑郁是HZ发生的危险因素[12],鉴于HZ和PHN的关联,抑郁可能也是PHN的危险因素。要证明抑郁是PHN的危险因素,需要进行前瞻性研究。刘欢等[13]的前瞻性研究显示,抑郁可以使PHN的发生率增加。本研究亦是前瞻性研究,结果显示,在HZ患者中抑郁组PHN患病率的20.83%,远高于无抑郁组的1.87%。抑郁患者在HZ后发生PHN风险增高,抑郁是PHN的危险因素。这与刘欢等[13]的结论是一致的。在抑郁和PHN的发生机制中神经递质异常均发挥着重要作用[6,14-15],周艳[16]发现在PHN患者疼痛程度和抑郁程度较重时神经递质降钙素基因相关肽的血清水平较低。这可能提示抑郁和PHN可能有部分相同的发病机制,从而导致二者相互影响,抑郁患者的神经递质异常可使其在HZ后更容易出现PHN。
PHN在不同年龄的HZ患者中发病率相差较大。Mélanie Drolet等[3]招募了261名50岁以上的HZ志愿者进行观察,PHN的发病率为24.00%。本研究显示HZ患者PHN的发病率为13.45%。本研究发病率较Mélanie Drolet等[3]低的原因在于,本研究包含了低年龄段人群,而Mélanie Drolet等[3]的研究为50岁以上的患者,这说明年龄越大,发生PHN的风险越高[9]。此外,PHN的定义在国际上尚未达成共识,部分地区采用皮疹预后1个月为时间点,部分则认为3个月或6个月较合适,这也可能导致PHN的发生率有统计差异。
本研究显示,不同抑郁程度的HZ患者PHN发生比较无显著性差异。也就是说,只要存在抑郁情况,无论轻重,患者发生PHN的风险都会增加。这提示临床医师可能需要积极处理HZ患者的抑郁情况,以降低PHN的发生风险。国内外暂无抑郁程度和PHN的相关性报道,两者的联系可能还需要更大样本的研究。值得注意的是,抑郁组患者有3例在PHN发生后抑郁程度加重,这说明PHN可以加重患者抑郁程度。
综上所述,抑郁会增加PHN的发生风险,抑郁程度与PHN的发生无关。临床应重视对HZ患者抑郁状态的干预,从而降低PHN的发生。本研究的局限性在于PHN患者数量较少,需要更大样本的研究证实现有结论。
[参考文献]
[1] 中国医师协会皮肤科医师分会带状疱疹专家共识工作组. 带状疱疹中国专家共识[J]. 中华皮肤科杂志,2018, 51(6):403-408.
[2] 带状疱疹后神经痛诊疗共识编写专家组. 带状疱疹后神经痛诊疗中国专家共识[J]. 中国疼痛医学杂志,2016, 22(3):161-167.
[3] Mélanie Drolet,Marc Brisson,Kenneth E Schmader,et al.The impact of herpes zoster and postherpetic neuralgia on health-related quality of life:A prospective study[J].CMAJ,2010,182(16):1731-1736.
[4] Andrea Lasserre,Fanette Blaizeau,Philippe Gorwood,et al. Herpes zoster:Family history and psychological stress—Case-control study[J]. Journal of Clinical Virology,2012,55(2):153-157.
[5] Irwin M,Costlow C,Williams H,et al. Cellular immunity to varicella-zoster virus in patients with major depression[J]. The Journal of Infectious Diseases,1998,178:S104-108.
[6] 段苡文,郭书萍. 带状疱疹后遗神经痛研究进展[J]. 中华老年多器官疾病杂志,2019,18(7):552-556.
[7] Curran Desmond,Schmidt-Ott Ruprecht,Schutter Ulf,et al. Impact of herpes zoster and postherpetic neuralgia on the quality of life of Germans aged 50 or above[J]. BMC Infectious Diseases,2018,18(1):496.
[8] Schlereth T,Heiland A,Breimhorst M,et al. Association between pain,central sensitization and anxiety in postherpetic neuralgia[J]. European Journal of Pain (London,England),2015,19(2):193-201.
[9] Sybille Kramer,Petra Baeumler,Christian Geber,et al. Somatosensory profiles in acute herpes zoster and predictors of postherpetic neuralgia[J]. Pain,2019,160(4):882-894.
[10] Randy A Sansone,Lori A Sansone. Herpes zoster and postherpetic neuralgia:An examination of psychological antecedents[J]. Innovations in Clinical Neuroscience,2014, 11(5-6):31-34.
[11] Forbes HJ,Thomas SL,Smeeth L,et al. A systematic review and meta-analysis of risk factors for postherpetic neuralgia[J]. Pain,2016,157(1):30-54.
[12] Michael R Irwin,Myron J Levin,Mark L Laudenslager,et al. Varicella zoster virus-specific immune responses to a herpes zoster vaccine in elderly recipients with major depression and the impact of antidepressant medications[J].Clin Infect Dis,2013,56(8):1085-1093.
[13] 劉欢,詹淑霞,梁豪文. 带状疱疹后神经痛发生及引发带状疱疹后神经痛相关因素研究[J].山西医药志,2017,46(11):1310-1312.
[14] Harro J,Oreland L. Depression as a spreading adjustment disorder of monoaminergic neurons:A case for primary implication of the locus coeruleus[J]. Brain Research Reviews,2001,38(1-2):79-128.
[15] 吴岚村,伍绪忠. 抑郁症未用药患者唾液皮质醇觉醒反应与自杀意念的关系[J]. 临床精神医学杂志,2017,12(3):175-177.
[16] 周艳. 带状疱疹后神经痛患者血清CGRP水平与疼痛、抑郁的关系[J]. 山东医药,2016,56(46):88-90.
(收稿日期:2020-05-06)
