自拟化痰清肺汤辅助治疗慢性阻塞性肺疾病急性加重期的疗效观察
2020-10-10李锐崔秋黎王文章张雷
李锐 崔秋黎 王文章 张雷
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是以咳嗽、咳痰、气短、呼吸困难等为主要临床表现的肺部疾病,是呼吸科常见的慢性疾病之一。COPD常因天气转冷、空气污染及微生物感染等导致急性加重,出现咳嗽、咳痰、气急气喘等症状,严重者还可出现低氧血症、高碳酸血症及酸碱平衡紊乱[1-2]。目前,COPD的常规治疗有抗感染、止咳化痰、支气管扩张剂及糖皮质激素的应用等,以达到减少COPD急性发作次数的目的[3]。针对COPD急性加重期(acute exacerbations of chronic obstructive pulmonary disease,AECOPD)的气喘气急、胸闷、咳嗽、咳痰的主要症状,采用中医辨证可将其归为肺胀、痰证,治疗宜豁痰宽胸、理气降逆。中药方剂二陈汤及三子养亲汤均有祛痰理气之功效,现临床常应用于支气管炎、支气管哮喘等[4]。本研究处方由二陈汤合三子养亲汤加减化裁为自拟化痰清肺汤,以我院收治的AECOPD患者为研究对象,配合西医常规进行治疗,并与常规西医治疗比较疗效及其对炎症因子的影响。具体报告如下。
1 对象与方法
1.1 对象
选取2018年12月至2019年12月间于安徽省宿州市中医医院老年病科接受治疗的AECOPD患者65例。随机分为对照组32例和观察组33例。对照组男性21例,女性11例,平均年龄(48.12±5.53)岁,平均病程(6.13±1.37)年,平均急性发作时长(36.12±5.31)小时。观察组男性22例,女性11例,平均年龄(47.25±5.61)岁,平均病程(6.09±1.36)年,平均急性发作时长(35.78±5.19)小时。两组患者性别、年龄、病程及急性发作时长等资料对比无统计学差异(P>0.05),具有可比性。本研究经宿州市中医医院伦理委员会同意,所有患者/家属均知情同意并签署知情同意书。
1.2 纳入和排除标准
纳入标准:(1)符合《慢性阻塞性肺疾病基层诊疗指南(2018)》[5]AECOPD相关诊断标准;(2)符合《中医内科常见病诊疗指南》[6]痰浊阻肺证标准为痰浊滞留于肺、壅塞气道,症见:咳喘,胸盈仰息,痰多咯吐不利、咯痰白黏或带泡沫,脘腹痞胀,舌淡胖,苔薄腻或浊腻,脉细滑。
排除标准:(1)其他疾病引起的咳嗽、咳痰患者;(2)合并肺脓肿、心功能不全、支气管哮喘者;(3)合并器官衰竭者;(4)相关药物禁忌证;(5)妊娠或哺乳期妇女;(6)临床资料不全、依从性较差者。
1.3 治疗方法
对照组:基于临床症状,给予低流量吸氧、抗感染药物、止咳化痰药物、支气管扩张剂、糖皮质激素等对症支持治疗,疗程为14天。
观察组:在对照组的基础上,给予自拟化痰清肺汤治疗。自拟化痰清肺汤基于二陈汤合三子养亲汤合方加减,方中组成:法半夏15 g、陈皮12 g、橘红10 g、白茯苓15 g、苏子9 g、白芥子9 g、莱菔子9 g、桔梗15 g、炙甘草10 g。随症加减:腹胀加麦芽12 g,胸闷加厚朴10 g、苦杏仁10 g,多痰加细辛3 g,多咳加蜜麻黄6 g、苦杏仁8 g。均由院内药房煎制,每剂煎取300 mL,每次服用150 mL,早晚各服1次,疗程为14天。
1.4 疗效判定
参照《临床疾病诊断与疗效判断标准》[7],将疗效等级分为显效、好转和无效。显效:咳嗽、气喘、咳痰等症状基本消失,第1秒用力呼气量(forced expiratory volum one second,FEV1)/用力肺活量(forced vital capacity,FVC)≥70%,胸部CT显示肺部感染病灶完全消失;好转:咳嗽、气喘、咳痰等症状基本消失,FEV1/FVC较治疗前改善,胸部CT显示肺部感染病灶部分消失;无效:较治疗前,临床症状、FEV1/FVC及肺部感染病灶均未有明显改善。有效率=(显效例数+好转例数)/总例数×100%。
1.5 观察指标
1.5.1 中医证候积分 治疗前后,根据《中药新药临床研究指导原则》[8],评价两组中医证候积分,观察患者咳嗽、咳痰、胸闷、气喘、发热、腹胀、便秘、呼吸频率、肺部湿啰音、干啰音变化情况,按照无、中、轻、重分别记为0、1、2、3分。
1.5.2 Wexner便秘评分量表 根据排便频率、苦难程度、排便完整性、腹痛、排便时间、排便辅助形式、排便失败次数、便秘病史情况,按照轻重程度评分,最高分30分,分数越高,代表便秘症状越严重。
1.5.3 肺功能 治疗前后,采用肺功能检测仪测量两组患者肺功能指标,包括FEV1、FVC,计算FEV1/FVC。
1.5.4 炎症因子 治疗前后,抽取两组患者清晨空腹静脉血3~5 mL,采用酶联免疫法测定血清白细胞介素-8(interleukin-8,IL-8)、C反应蛋白(C-reactive protein,CRP)、肿瘤坏死因子α(tumor necrosis factor,TNF-α)及降钙素原(procalcitonin,PCT)水平,相关试剂盒均购置于上海酶联生物科技有限公司,操作严格按说明进行。
1.6 统计学方法
2 结果
2.1 两组AECOPD患者临床疗效比较
治疗后,观察组有效率高于对照组(P<0.05)。见表1。
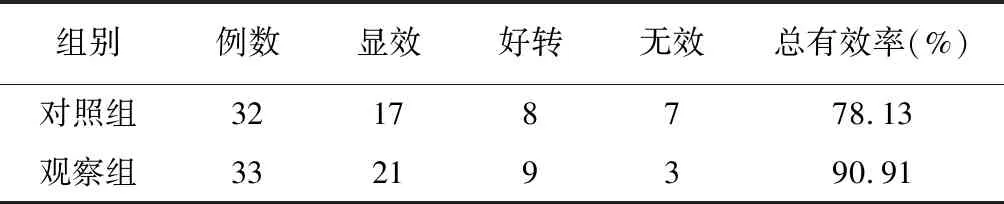
表1 两组AECOPD患者临床疗效比较[例(%)]
2.2 两组AECOPD患者中医证候积分和Wexner便秘评分比较
治疗前,两组中医证候积分和Wexner便秘评分比较,均无统计学差异(P>0.05)。治疗后,两组中医证候积分均低于治疗前,且观察组低于对照组;观察组Wexner便秘评分低于治疗前,且低于治疗后对照组,差异均有统计学意义(P<0.05)。见表2。

表2 治疗前后两组AECOPD中医证候积分和Wexner便秘评分比较分)
2.3 两组AECOPD患者肺功能指标比较
治疗前,两组FEV1、FVC及FEV1/FVC比较,均无统计学差异(P>0.05)。治疗后,两组FEV1、FVC及FEV1/FVC均高于治疗前,且观察组均高于对照组,差异均有统计学意义(P<0.05)。见表3。
表3 治疗前后两组AECOPD患者肺功能指标比较
2.4 两组AECOPD患者血清炎症因子水平比较
治疗前,两组血清IL-8、CRP、TNF-α及PCT水平比较,均无统计学差异(P>0.05)。治疗后,两组血清IL-8、CRP、TNF-α及PCT水平均低于治疗前,且观察组均低于对照组,差异均有统计学意义(P<0.05)。见表4。
表4 治疗前后两组AECOPD患者血清炎症因子水平比较
3 讨论
COPD是一种慢性肺部疾病,常呈进行性发展,严重者可发展为肺心病和呼吸衰竭等,致残和致死率均较高,全球40岁以上发病率已高达9%~10%[9-10]。基于其临床症状,在AECOPD时通常给予吸氧、抗感染、止咳化痰及平喘等对症治疗方案。依照中医辨证的方法,可将COPD归为肺胀、喘证、痰饮等范畴。所谓初咳在肺,久咳在脾,喘在肾,揭示了COPD的发病本质,是以肺脾肾三脏虚弱为致病之本。COPD患者早期便会有肺气虚,气虚则肺宣降功能失调,偶感外邪便会导致急性发作。COPD究其病机是由于早期肺气虚,久病伤及脾肾,导致脾肾两虚,而脾虚则引起运化失司,水谷精微布散失常,脾土生肺金,脾土败弱则肺失濡养,肺气更虚,从而出现久咳不愈;脾虚还会引起水湿内停,化湿为痰,痰储于肺,故在急性加重期时出现大量痰液;肺气虚则失宣降,调通水道功能失常,进而引起肾阳虚衰,则水道不利,又累及脾肺,因而喘[11-12]。故COPD发展至后期出现虚实夹杂,迁延难愈。
COPD的中医治疗应除湿化痰、理肺气以治标,温阳健脾、温肾阳行水以治本,但对于急性加重期,当以止咳平喘为主,兼以化痰理气[13]。本研究所用自拟方基于二陈汤和三子养亲汤,合方加减,方中半夏燥湿化痰,消痞散结;陈皮、橘红理气宽中,燥湿化痰;白茯苓渗湿利水,健脾和胃;紫苏子止咳平喘,温中散寒;白芥子温肺散结,理气化痰;莱菔子消食除胀,降气化痰;桔梗宣肺通气,祛痰排脓;甘草止咳平喘,调和药性,诸药配伍,共奏止咳平喘,燥湿化痰,理气宽胸之效[14-16]。因此本研究结果中观察组有效率高于对照组,肺功能指标的改善程度也优于对照组,表明自拟化痰清肺汤能够进一步提高AECOPD疗效,改善患者咳喘、气短等临床症状。此外,观察组的Wexner便秘评分比治疗前有所降低,而对照组与治疗前比较无明显差异,得益于自拟化痰清肺汤组方有陈皮和胃,莱菔子导滞,可以减轻患者便秘症状。
呼吸道感染是AECOPD的主要病因,炎症反应与其发生发展密切相关。IL-8、CRP、TNF-α和PCT均是参与炎症反应的相关因子,IL-8与中性粒细胞激活有关,CRP能够促进多种炎性介质分泌,TNF-α与启动炎症反应通路有关,PCT可以反映全身炎症状态[17-18]。本次研究中,经治疗,两组血清IL-8、CRP、TNF-α及PCT水平均有所降低,表明减轻机体炎症反应对AECOPD的治疗至关重要。观察组的炎症因子水平降低幅度大于对照组,说明自拟化痰清肺汤具有良好的抗炎抗感染作用,方中半夏、茯苓、紫苏子、莱菔子等多味中药均具有抗菌杀菌活性,可作用于多种细菌[19-20]。
综上,自拟化痰清肺汤辅助治疗AECOPD,疗效显著,对改善肺功能及减轻炎症反应具有明显的积极作用,且能够改善便秘症状,值得临床推广应用。
