精细化囊膜处理对衍射型多焦点人工晶状体视觉质量的影响
2020-10-09王志亮崔兰慧张园园豆少丽
王志亮,赵 毅,霍 涛,崔兰慧,张园园,豆少丽
0引言
白内障手术已由过去的复明手术转变为屈光手术,患者对术后视觉质量要求越来越高。各种衍射型多焦点人工晶状体(diffractive multifocal intraocular lens,DMIOL)已经应用于临床,为有脱镜需求的患者提供远、近视力。衍射型多焦点人工晶状体远近光能是按一定比例分配,其焦点深度的增加是以对比敏感度的降低为代价,在视觉质量方面易受到有效人工晶状体位置(effective lens position,ELP)、IOL偏心移位或后囊膜混浊的影响[1]。我科对白内障术中植入DMIOL的患者行前后囊膜精细抛光联合后囊膜连续环形撕囊,取得了满意的术后疗效,现报告如下。
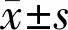
表1 术后6mo两组视觉质量参数比较
1对象和方法
1.1对象选取2017-03/2018-04于我院白内障科植入DMIOL患者98例120眼。将其随机分为A组和B组,每组60眼。A组中男22眼,女38眼,年龄49~78(平均61.5±6.9)岁,根据Emery核硬度分级,晶状体核硬度Ⅱ级12眼,Ⅲ级24眼,Ⅳ级24眼。B组中男16眼,女44眼,年龄46~80(平均68.8±8.5)岁,根据Emery核硬度分级,晶状体核硬度Ⅱ级14眼,Ⅲ级22眼,Ⅳ级24眼。两组患者一般资料比较差异无统计学意义(P>0.05)。纳入标准:(1)确诊为白内障,白内障核硬度按照Emery分级法在Ⅱ级~Ⅳ级;(2)角膜散光≤1.00D,无不规则散光;(3)Kappa角<0.4mm;(4)病例资料完整,随访6mo。排除标准:(1)外伤性或先天性白内障。(2)眼部曾有手术史。(3)角膜疾病、青光眼、晶状体脱位、视网膜脱离、增殖性糖尿病视网膜病变、黄斑变性、葡萄膜炎、视神经疾病。(4)术后眼内炎、暴发性脉络膜出血。(5)随访资料不完整者。本研究遵循《赫尔辛基宣言》,经河北省眼科医院医学伦理委员会审核批准并取得患者及家属知情同意。
1.2方法
1.2.1手术方法所有手术均由同一位经验丰富的医师完成。A组手术过程:5g/L盐酸丙美卡因表面麻醉,11∶00位做2.8mm透明角膜切口,前房注入黏弹剂,3∶00位做1mm侧切口。使用撕囊镊完成连续环形撕囊,直径约5.5mm。充分水分离和水分层,使用超乳仪(Infiniti)完成乳化核及注吸皮质。囊袋内注入少量黏弹剂,保持后囊膜适度凸起,使用囊膜抛光器(IF-8208)抛光后囊膜。再次注入黏弹剂,将后囊膜压平,使用截囊针在后囊中央外侧1mm处将后囊膜勾起三角瓣,使用黏弹剂注入到三角瓣下,将玻璃体前界膜推开,撕囊镊完成后囊膜连续环形撕囊,直径约3mm,黏弹剂将前房及囊袋充盈,分别从主、侧切口行360°前囊膜抛光。囊袋内植入衍射型多焦点人工晶状体(Tecnis ZMB00),吸除前房内的黏弹剂,水密切口。B组术中未行囊膜抛光及后囊膜连续环形撕囊。
1.2.2观察项目术后6mo采用标准对数远视力表检查距离5m处裸眼远视力(UCDVA),采用中程视力表(80cm)检查裸眼中距离视力(UCIVA),采用近视力表(40cm)检查裸眼近视力(UCNVA),结果均换算为LogMAR视力进行统计学分析。使用视觉质量分析系统(OQAS-Ⅱ)测量客观散射指数(objective scattering index,OSI)、调制传递函数截止频率(MTF cut off)、对比度视力(OVs:OV100%、OV20%、OV9%)、斯特列尔比值(strehl ratio,SR)以及观察术后人工晶状体居中性、后发性白内障(PCO)发生率。
1.2.3 PCO诊断标准根据Sundelin等[2]用裂隙灯对PCO进行评价的方法,将PCO分级:Ⅰ级为没有后囊膜混浊或轻微后囊膜混浊不减少红光反射。Ⅱ级为减少了红光反射的轻度后囊膜混浊或IOL边缘发现珍珠样小体。Ⅲ级为在IOL区域内发现中度纤维化或珍珠样小体。Ⅳ级为重度纤维化或珍珠样小体并且严重减少红光反射。
统计学分析:应用统计软件SPSS19.0进行统计分析,计量资料采用均数±标准差表示,采用独立样本t检验进行比较分析,以P<0.05为差异有统计学意义。
2结果
2.1两组患者术后视力比较术后6mo时A组UCDVA(0.096±0.032)、UCIVA(0.225±0.038)、UCNVA(0.093±0.022)均优于B组UCDVA(0.259±0.056)、UCIVA(0.426±0.040)、UCNVA(0.155±0.059),差异均有统计学意义(t=4.247、6.368、3.294,均P<0.05)。
2.2视觉质量参数测定术后6mo时两组OSI、MTF cut off、OV100%、OV20%、OV9%、SR值比较,差异均有统计学意义(P<0.05),见表1。
2.3人工晶状体居中性术后6mo,使用眼前节OCT测量人工晶状体偏中心量,其中A组患者人工晶状体偏中心量(0.025±0.005mm)小于B组(0.665±0.244mm),差异有统计学意义(t=-2.257,P<0.05)。
2.4 PCO发生率术后6mo时散瞳后应用裂隙灯观察A组PCO:0眼。B组PCO:Ⅰ级5眼(8.3%),Ⅱ级3眼(5.0%),Ⅲ级2眼(3.3%)。
3讨论
目前各种DMIOL已应用于临床,实现了人们脱镜的愿望。往往患者对术后能够获得理想的视觉质量期望值很高。但是部分患者术后有视物模糊、眩光、暗环境视力差等不良主诉。这除了DMIOL本身结构设计的原因外[3],还与有效人工晶状体位置改变、IOL偏心移位或后囊膜混浊有关。上述并发症均与残留在赤道部和前囊膜的晶状体上皮细胞(lens epithelial cells,LECs)有关[4]。
残留在前囊上的LECs在增殖纤维化的过程中,产生的收缩力与悬韧带向外的拉力不平衡时,IOL在矢状轴上前后位置易发生波动[5-6]。IOL向前移动导致近视漂移,向后移动导致远视漂移。前囊膜不对称收缩时还可造成IOL偏心倾斜,Taketani等[7]认为IOL偏心倾斜时可导致彗差增大。为了清除残留的LECs我们使用IF-8202囊膜抛光器对前后囊膜进行360°精细抛光。IF-8202囊膜抛光器是一种可以通过1mm侧切口的抛光器,头部为磨砂粒均匀分布的粗糙面,表面无锋棱、毛刺,能够顺利通过较小侧切口进入眼内,可以灵活进行360°全囊膜抛光操作,安全性高。术中我们先进行后囊膜抛光,使用抛光器紧贴后囊膜做雨刷器样运动,再使用抛光器分别从主切口及侧切口进行前囊膜360°无盲区的抛光,从而达到防止囊袋不对称收缩,增强IOL稳定性的目的。
后囊膜混浊可以引起眼内散射增高,视网膜对比敏感度降低[8]。Elgohary等[9]认为植入DMIOL的患者往往对PCO引起的视觉干扰耐受性较差。De Vries等[10]报道了他们在67%视觉干扰的患者中发现PCO。Ouchi[11]发现术后早期少量残留在后囊上的晶状体上皮细胞或后囊皱褶也会对DMIOL产生重要影响,可使患者术后立即出现不适视觉症状。因此,保持术后视轴区的透明对植入DMIOL患者的视觉质量非常重要。我们在术中撕除了视轴部直径约3mm的后囊膜,避免了视轴部后囊膜晶状体上皮细胞的残留,同时消除了LECs增殖移行的支架,避免PCO的发生。有些学者认为后囊膜的破坏可能会引起视网膜脱离,但Titiyal等[12]研究后认为后囊膜撕囊后视网膜的并发症并没有因后囊膜撕囊而增多。我们认为后囊膜破坏引起的视网膜脱离与玻璃体的脱出丢失有关。为防止玻璃体溢出丢失,我们在后囊膜撕囊时,使用黏弹剂将玻璃体前界膜下压,避免了玻璃体溢出丢失。A组术后均未出现黄斑水肿、视网膜裂孔、视网膜脱离等并发症。
本研究中我们运用的OQAS-Ⅱ视觉质量分析系统来客观全面评价患者术后的视觉质量。OSI是OQAS双通道视觉质量分析系统通过对周边影像与中央光线的采集、分析量化之后得到的。OSI越大表明眼内散射越大。术后6mo时B组OSI值为1.182±0.325,较A组(0.232±0.082)增大,两组相比差异有统计学意义(P=0.001)。MTF cut off表示人眼达到分辨率极限时在MTF曲线的空间频率。值如果越大,说明视觉质量越好。本研究发现,术后6mo时B组MTF cut off值(8.187±1.326)较A组(25.269±1.805)减小,说明B组人眼达到分辨率极限的空间频率减小,两组相比差异有统计学意义(P=0.038)。OV100%、OV20%、OV9%分别是对不同对比度下受试者的实测值与正常对照组比较后的计算评分,可以直观地反映出患者在不同对比度下的视力情况。本研究发现,术后6mo A组OV100%、OV20%、OV9%均较B组高。说明A组在不同空间频率下患者的图像对比度均比B组有所提高。SR表示点光源经过一个有像差的光学系统时,衍射图形中心的光亮度与理想成像的光亮度之比[13]。如果SR值越高,说明成像质量越好。术后6mo时A组SR值(0.052±0.011)高于B组(0.032±0.006),说明A组患者的成像质量高于B组,两组相比差异有统计学意义(P=0.001)。
在本次研究中,我们通过对植入DMIOL的患者行前后囊膜精细抛光联合后囊膜连续环形撕囊,增强了IOL稳定性,保持视轴区长期的透明,对提高术后患者的视觉质量和满意度起到了良好的作用。
