不同来源精子行ICSI助孕临床结局分析
2020-09-28孙庆云曹金凤杜元杰周亮朱序理王跃赵志明
孙庆云,曹金凤,杜元杰,周亮,朱序理,王跃,赵志明
(河北医科大学第二医院生殖医学科,石家庄 050000)
据报道,我国不孕不育夫妇中约20%的不育症是由单纯男方原因引起,27%由男女双方原因引起,总体男方因素所致不育约占50%[1]。近年来,卵胞浆内单精子注射(ICSI)技术的成熟应用给许多男性不育患者带来希望。有学者认为射精、经皮附睾穿刺抽吸术(PESA)、经皮睾丸精子抽吸术(TESA)等方式获得的精子行ICSI可以获得相似的临床妊娠率[2-3],但其最终妊娠结局的报道不一,且对于其婴儿出生结局的报道较少。本研究回顾性分析本院生殖医学中心3种不同来源精子行ICSI助孕的患者资料,旨在探讨不同来源精子对ICSI周期活产率、出生缺陷发生情况等助孕结局的影响,以期更好地指导临床工作。
一、资料与方法
1.研究对象及分组:回顾性分析2012年1月至2018年6月在本院生殖医学中心行ICSI-ET助孕的2 527例患者(2 573个新鲜移植周期)的临床资料。纳入标准:(1)女方年龄≤38岁;(2)MⅡ卵数≥3枚;(3)助孕周期≤2个周期;(4)移植胚胎数2枚;(5)促排方案采用黄体中期长方案。排除标准:(1)女方因输卵管积水、宫腔积液等因素造成的不孕;(2)夫妇一方或双方染色体核型异常。
根据精子获取方式不同分为:射精组,1 987 例(2 007个周期);PESA组,353 例(373个周期);TESA组,187例(193个周期)。
2.研究方法:控制性促排卵:采用黄体中期长方案促排,自促排前1个月经周期的黄体中期开始,给予促性腺激素释放激素激动剂(GnRH-a,达必佳,辉凌,瑞士)0.1 mg每日皮下注射,达到降调标准后开始每日注射150~300 U促性腺激素(Gn)直至扳机日,当卵泡发育达到至少有1个主导卵泡直径≥18 mm或两个主导卵泡直径≥17 mm或3个主导卵泡直径≥16 mm时,于该日21∶00肌肉注射HCG(珠海丽珠)5 000~10 000 U,HCG注射后36~38 h经阴道超声引导下取卵。
取卵日精子准备:(1)射精组:患者禁欲3~5 d后手淫法取精,密度梯度离心法处理精液,极偶见精子的精液可使用直接洗涤法。(2)PESA组:嘱患者排空膀胱,取仰卧位,常规消毒铺孔巾,2%利多卡因精索阻滞麻醉,采用5 ml注射器连接4号针头吸取1 ml培养液,经皮行附睾穿刺,边穿刺边抽吸,在针头端可见浑浊附睾液体抽出,将附睾液转移至培养皿中。在倒置显微镜下观察是否有活动精子,如有则直接洗涤法处理附睾液备用;如镜下未找到活动精子则重复穿刺另一侧附睾,如穿刺失败或仍无活动精子则改行TESA取精术。(3)TESA组:患者排空膀胱后取仰卧位,常规消毒铺孔巾,2%利多卡因精索阻滞麻醉,采用20 ml注射器连接12号针头(带侧孔),经皮行睾丸穿刺,将取到的睾丸组织注入含G-MOPs液(vitrolife,瑞士)的培养皿中,用两只1 ml注射器针将组织分离撕碎,倒置显微镜下观察是否有精子。有精子者将撕碎的组织混悬液离心,300g离心5 min,留沉渣置36℃培养箱内备用;若镜检未找到精子者需要再次穿刺睾丸取精,如再次穿刺睾丸镜检仍未找到精子则经患者夫妇知情同意后将卵子冷冻保存。
人工授精:取卵后卵冠丘复合物置于受精液中预培养1~2 h后拆去颗粒细胞,观察卵母细胞成熟度并对成熟卵母细胞进行ICSI操作。
胚胎移植和黄体支持:胚胎培养3 d后择优移植,移植胚胎数均为2枚。移植后行常规黄体支持:肌肉注射黄体酮(浙江仙琚制药)60 mg/d或8%黄体酮缓释凝胶(雪诺同,默克,英国)阴道给药1次/d。B超检查见心管博动后逐渐减量至停止。
胚胎评估与冷冻:ICSI后16~18 h进行原核观察,ICSI后40~42 h(D2)和64~66 h(D3)进行卵裂期胚胎观察。根据胚胎形态特征对D3胚胎进行评分分级,胚胎评分标准按英国Bourn Hall Clinic评分法[4]进行,D3胚胎冷冻标准:移植后剩余的评分1、2级的胚胎进行玻璃化冷冻保存。
临床妊娠的诊断标准:患者胚胎移植后14~15 d,检查尿妊娠试验阳性或血β-HCG≥10 U/L为HCG阳性;胚胎移植后28~30 d 超声检查可见孕囊及心管搏动者为临床妊娠。
观察指标:记录3组的临床妊娠率(临床妊娠周期数/移植周期数×100%)、胚胎种植率(种植胚胎数/移植胚胎数×100%)、正常受精率(2PN率)(2PN数/MⅡ卵数×100%)、2PN卵裂率(2PN卵裂数/2PN数×100%)、可利用胚胎率(可利用胚胎数/2PN卵裂数×100%)、流产率(流产周期数/妊娠周期数×100%)、活产率(活产周期数/移植周期数×100%)、出生胎儿男女比例以及出生缺陷率(出生缺陷胎儿数/出生胎儿总数×100%)。
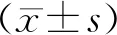
二、结果
1.各组患者的一般资料比较:统计结果显示,不同来源精子组的女方年龄、助孕周期数、不孕年限、获卵数、MⅡ卵数比较均无显著性差异(P>0.05)(表1)。

表1 三组患者一般资料比较(-±s)
2.各组患者的实验室指标比较:统计结果显示,射精组的2PN率和可利用胚胎率显著高于PESA和TESA组(P<0.01);射精组、TESA组的2PN卵裂率显著高于PESA组(P<0.01)(表2)。

表2 三组患者实验室指标比较(%)
3.各组患者的妊娠结局及新生儿情况比较:3组患者的临床妊娠率和胚胎种植率比较无显著性差异(P>0.05);3组患者的多胎率、流产率、活产率、新生儿男女性别比及出生缺陷发生率比较均无显著性差异(P>0.05)(表3)。
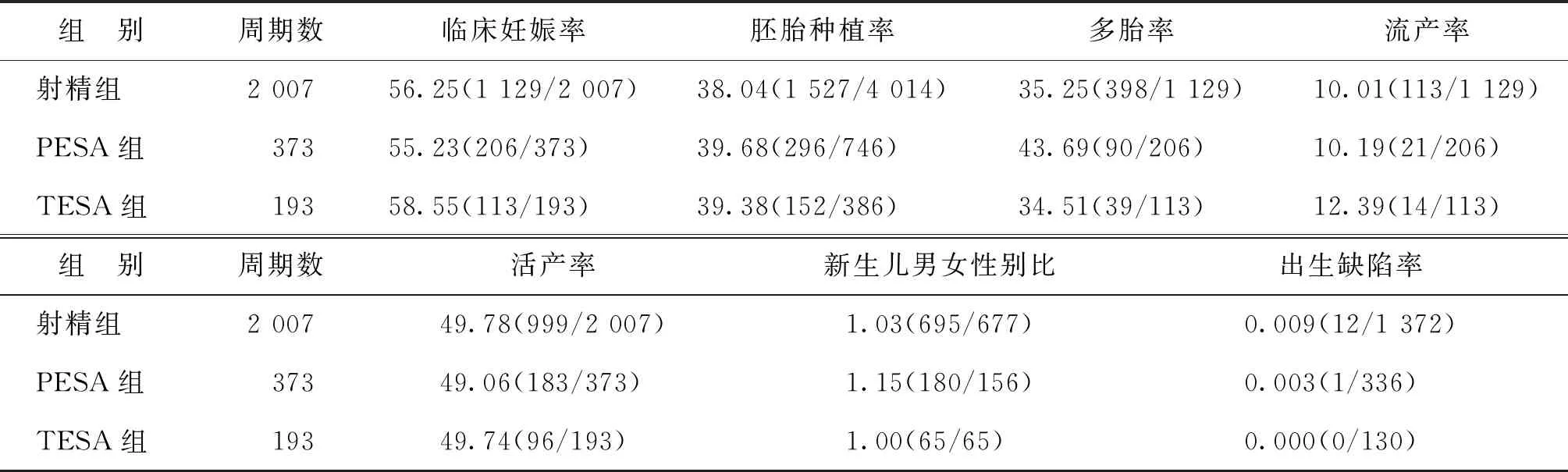
表3 不同来源精子患者的妊娠结局(%)
三、讨论
随着辅助生殖技术的发展,ICSI技术在临床成熟应用,不同来源精子行ICSI均可获得较好的妊娠结局,但不同来源精子对临床结局的影响各学者报道不一,仍存在争议。本研究主要对不同来源精子行ICSI的实验室数据和临床结局进行分析,样本量较大,入组标准更严格,女方年龄≤38岁,患者促排方案均为黄体中期长方案,移植胚胎均为D3卵裂期胚胎,移植数均为2枚,各组患者一般资料具有可比性,更能客观分析不同精子来源对妊娠结局的影响,且随访并统计了患者活产率、出生婴儿性别比及出生婴儿缺陷率等,为指导临床工作提供了更全面的参考。
1.不同取精方式对实验室指标的影响:射精组、PESA组和TESA组的2PN率分别为83.28%、76.75%和76.33%,射精组最高,这可能与射精组精子活力、活率总体高于PESA组和TESA组有关,而附睾、睾丸穿刺获得的精子量少、活力差、活率低,精子畸形率相对高,尽管行ICSI仍有部分精子不能有效激活卵子受精。有报道称ICSI受精率与精子活力、活率有关[5]。本研究中射精组、PESA组和TESA组的2PN卵裂率分别为98.84%、97.85%和99.26%,PESA组显著低于射精组和TESA组;这与之前部分学者的报道不同,可能与经皮附睾穿刺获得的精子DNA碎片率较高有关,尤其是在阻塞性无精子症患者中,精子在附睾内停留时间长,精子活动力下降,DNA断裂增加,从而可以导致胚胎发育阻滞[4,6]。3组的可利用胚胎率分别为57.43%、53.59%和53.28%,PESA组虽然2PN卵裂率显著低于TESA组,但两组的可利用胚胎率相似,射精组可利用胚胎率最高,这可能与射精组2PN受精率高从而可以获得更多的胚胎发育有关[2]。
2.不同取精方式对妊娠结局的影响:不同来源即射精、附睾、睾丸来源精子行ICSI的妊娠结局报道不一,部分学者报道TESA组受精率低、妊娠率低[7-9],另外有学者则认为PESA组和TESA组种植率和妊娠率较射精组高[10-11]。目前大部分研究集中于不同来源精子行ICSI后的胚胎实验室指标和早期临床妊娠结局,包括我们前期开展的研究,由于样本量小,研究结论认为TESA组着床率、妊娠率有升高的趋势[2],但未对不同来源精子行ICSI后活产率进行分析。本研究结果与上述报道有所不同,本研究中射精组、PESA组和TESA组的临床妊娠率、种植率、多胎率、流产率、活产率比较均无显著性差异,提示不同来源精子行ICSI后可以获得相似的活产率[3,12-13],该结论对临床有较重要的指导意义,提示在临床工作中不应单纯认为睾丸穿刺取精行ICSI的妊娠率高,在1次体外助孕失败后直接行睾丸穿刺取精ICSI[14];如果患者取精方便可以行射精来源ICSI,以避免不必要的睾丸手术和创伤以及远期对男性激素分泌的可能影响[15-16]。对于反复种植失败患者或者DNA碎片较高患者可以考虑睾丸穿刺取精行ICSI[17-19],但应严格把握睾丸穿刺适应证。本研究3组患者的多胎率均较高,可能与患者年龄均≤38岁,胚胎质量较好有关。目前我们在临床工作中,已经实行部分患者D3单胚胎移植或者囊胚培养后行单囊胚移植,以避免多胎妊娠。
3.不同取精方式对婴儿出生性别比及出生缺陷发生率的影响:关于不同来源精子行ICSI后出生情况的报道较少,PESA、TESA精子与正常射精所得精子在精子形态、活力以及携带遗传物质等方面可能存在差异,但是否导致胚胎发育异常继而增加子代出生缺陷发生的风险尚不明确。有报道称在重度少弱精子症患者中,睾丸和附睾来源精子、睾丸和供精来源精子行ICSI后,其围产结局及新生儿参数没有显著差异[20-21]。Guo等[22]也报道与射精组相比,PESA、TESA组行ICSI并不增加死胎及胎儿畸形的几率,虽然没有显著性差异,但TESA组的胎儿畸形率有轻微上升的趋势。本研究中射精组、PESA组和TESA组的出生性别比及出生缺陷率比较无显著性差异,提示不同来源精子行ICSI后并未增加婴儿性别差异及子代出生缺陷发生风险,不同来源的精子均能获得较好的妊娠结局。
综上所述,对于男性不育患者,不同来源精子行ICSI助孕虽然2PN率、2PN卵裂率和可利用胚胎率不同,但最终均能获得较好的活产率及相似的妊娠结局,且未明显增加婴儿出生性别差异及子代出生缺陷;提示如射精可以获得精子时可以优先考虑射精取精,而非优选附睾或睾丸穿刺取精。
