MRI评估不同方法治疗低频下降型突发性耳聋疗效
2020-09-26欧丽敏胡志良黄敏怡
欧丽敏,胡志良,黄敏怡
(四会市人民医院五官科 广东 肇庆 526200)
突发性耳聋是指72小时以内,原因不明的感音神经性听力损失,各个年龄阶段均有发病,且与男女性别无明显关系,其中低频下降型突发性耳聋(low-tone sensorineural hearing loss,LHL)为突发性耳聋的一种类型[1]。突发性耳聋的治疗应在发病早期给予激素冲击治疗,糖皮质激素已成为目前临床上治疗本病的首选药物。临床治疗过程中经常出现内耳的药物浓度较高时,表现出现良好的治疗效但也容易出现激素副作用,此外,为了激素能在激素应用有禁忌症患者中应用,地塞米松给药路径值得进一步探讨。本研究选择收治的80例LHL患者,探讨鼓室内注射及静脉滴注对患者疗效的影响。
1 资料和方法
1.1 临床资料
本研究选择2018年1月至2019年2月收治的80例LHL患者,男40例,女40例,年龄范围35~60岁,平均年龄48.8±11.2岁,病程范围2~30天,平均病程16.3±13.9天。所有患者自愿参与本研究,具有知情同意权。80例患者采用随机表格法分为常规组及研究组,各40例,两组男女比例、平均年龄及平均病程相比无差异。
1.2 研究方法
所有患者入院以后完善常检测规,了解鼓膜情况。常规组采取地塞米松注射液5mg加入生理盐水100ml内静脉滴注,每日1次,3天后改口服地塞米松片0.75mg,每日3次,连续3天后停药。研究组采用地塞米松注射液鼓室内注射治疗,操作如下:耳内镜下经鼓膜缓慢注射地塞米松,保持患耳朝上20min,隔日注射1次,3天后同常规组,一个疗程6天。建议患者术后1个月复查MRI,以评定疗效。
1.3 疗效指标
一个疗程后记录两组行纯音听力测定治疗前后受损频率平均听力阈值,内耳信号强度主要通过半定量分析,手工选取前庭内一个像素大小,测其水成像序列信号强度。
1.4 统计学分析
采用SPSS22.0软件进行统计分析,计数资料用χ2检验,计量资料用均数±标准差(±s)表示,符合正态分布及方差齐性的组间比较采用t检验,P<0.05差异具有统计学意义。
2 结果
2.1 两组患者治疗前后受损频率平均听力阈值比较
两组治疗前受损频率平均听力阈值相比无差异,治疗后均显著降低(P<0.01),且研究组治疗后受损频率平均听力阈值低于常规组,差异具有统计学意义(P<0.01)。
表1 两组治疗前后受损频率平均听力阈值(±s,dBHL)
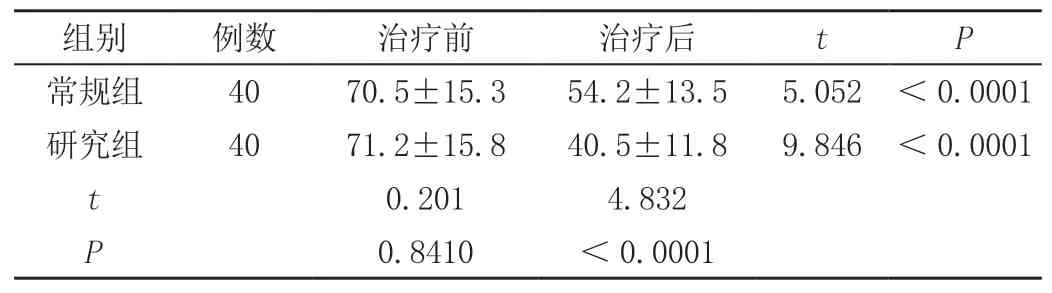
表1 两组治疗前后受损频率平均听力阈值(±s,dBHL)
?
2.2 两组患者治疗前后MR前庭信号强度改变
两组治疗前前庭信号强度相比无差异,研究组治疗后均显著升高(P<0.01),且研究组治疗后前庭信号强度高于常规组,差异具有统计学意义(P<0.01)。
表2 两组患者治疗前后MR前庭信号强度改变(±s)
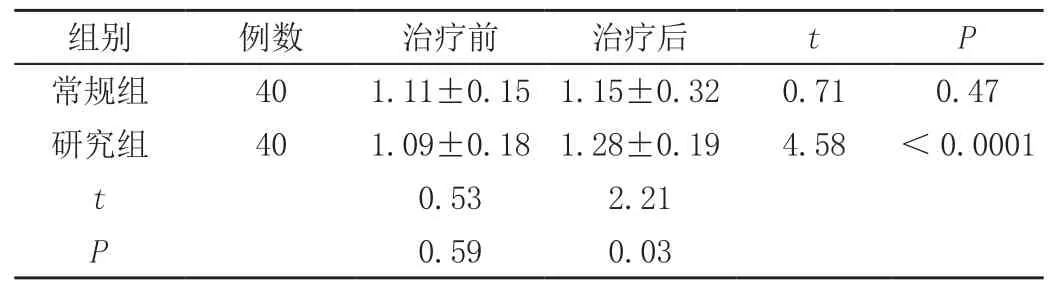
表2 两组患者治疗前后MR前庭信号强度改变(±s)
?
2.3 MR图片

图1A:低频下降型突发性耳聋,磁共振内耳水成像多无异常表现。图1B:低频下降型突发性耳聋患者中部分为听神经瘤导致。图2A、图2B:在磁共振3D-FLAIR序列上,患耳迷路出现高信号,可能存在迷路出血的情况。
3 讨论
LHL患者主要以低调耳鸣、耳闷胀感、听力下降为主诉或症状,病因与自身免疫反应、内淋巴积水、自主神经紊乱及供血不足密切相关,该疾病仍无特效的治疗方案,针对发病病因采取方案包括应用皮质类固醇激素、利尿剂、扩血管药物等[2]。岳光浩对比了三种治疗突发性耳聋方案,研究结果表明联合地塞米松方案治疗突发性耳聋疗效最佳,高压氧疗效欠佳[3]。
内耳MR水成像中迷路信号强度主要来源于外淋巴液。淋巴液属于水样结构,因此在MR水成像中呈高信号;本组突发性耳聋患者 MR水成像信号下降,提示外淋巴液的成分发生变化,本研究提出鼓室进行注射,动物实验研究发现鼓室注射地塞米松后外淋巴的药物浓度高于静脉注射,由此可见相较于全身注射,鼓室给药效果可能更佳[4]。本研究选择80例LHL患者探讨鼓室内注射及静脉滴注临床实际的治疗效果,研究组治疗后受损频率平均听力阈值低于常规组,且研究组治疗有效率更高。由此可见,初治LHL患者采用鼓室注射地塞米松治疗后效果优于静脉注射,还有研究发现静脉给药与扩血管药物规范治疗失败患者进行鼓室给药后病情仍能得到了显著的改善[5]。
全身使用激素具有较强的抗炎、消肿作用,从而改善内耳微血管内皮细胞的水肿状态,增加内耳小血管的血液流量,改善内耳缺血缺氧状态,从起到治疗突发性聋作用。但存在广泛的副作用和禁忌症,因此,鼓室内注射激素治疗手段,包括鼓室插管给药、鼓膜穿刺注射、咽鼓管切开置管给药、圆窗置管微注射泵灌注。樊建华等[6]选取100例LHL患者比较全身静脉滴注及耳后注射地塞米松治疗,耳后注射可明显改善患者的平均听阈和血液流变学指标,减少不良反应的发生。
