非霍奇金淋巴瘤合并抗N-甲基-D-天冬氨酸受体脑炎1例报告
2020-09-24郭娇娇王子燚王德乐吴晓冬
郭娇娇,王子燚,张 硕,王德乐,田 乐,朱 辉,吴晓冬
抗N-甲基-D-天冬氨酸受体(N-methyl-D-aspartate receptor,NMDAR)脑炎,是一种由抗NMDAR抗体介导的自身免疫性脑炎。该病好发于年轻女性患者,部分患者可伴肿瘤,其中以畸胎瘤最为常见。非霍奇金淋巴瘤(non-Hodgkin’s lymphoma,NHL)是一组起源于淋巴细胞的恶性肿瘤,预后较差。非霍奇金淋巴瘤合并抗NMDAR脑炎十分罕见,目前国内外尚无此病例相关报道,现报道1例如下,旨在加深临床对该病的认识。
1 临床资料
患者,男,77岁,因“突发抽搐、意识不清8 h”于2019年7月17日入我院。患者入院前8 h无明显诱因出现发作性抽搐,抽搐时表现为上肢屈曲,下肢伸直,双眼向上凝视,呼之不应,意识丧失,无口吐白沫及舌咬伤,持续约5 min后意识恢复,抽搐停止,共发作一次,自测体温最高达38.9 ℃,遂入我院治疗,入院后行头部CT检查过程中抽搐再次发作,表现为双上肢屈曲,下肢伸直,口吐白沫,持续约5 min停止,但仍有意识不清。病程中伴有小便失禁,无头晕、头痛,无饮水呛咳,无呼吸困难,大便如常,近1 y体重缓慢下降约5 kg。既往史:2 y前于吉林大学第一医院血液科确诊“NHL-边缘区淋巴瘤(IVB)”,并给予R-CHOP方案(R:美罗华;C:环磷酰胺;H:阿霉素;O:长春新碱;P:强的松)化疗5 m,因患者不能耐受化疗方案停止化疗,改用苯丁酸氮芥治疗至今,患者病情平稳,并规律复查血常规;否认糖尿病、高血压、冠心病、结核、肝炎病史;否认食物、药物过敏史,无毒物接触史,近期无疫苗接种史,无烟酒嗜好。体格检查:体温37.3 ℃,脉搏140次/min,血压155/90 mmHg(1 mmHg=0.133 kPa),呼吸22次/min,内科查体:双肺可闻及散在湿罗音,心脏听诊未闻及杂音及额外心音,腹部查体未见压痛及反跳痛。神经系统查体:意识模糊,问话不答,查体不合作,双眼向左侧凝视,对光反射及间接对光反射迟钝,双侧瞳孔等大同圆,直径约3.5 mm,双侧额纹对称,口角无偏斜,四肢压眶可动,四肢肌张力稍增高,四肢腱反射正常引出,双侧Chaddock征阳性,脑膜刺激征阴性,余查体不合作。
辅助检查:影像学检查:头部MRI平扫+增强:提示左侧颞顶枕叶、岛叶、额叶片状低信号伴皮质高信号(见图1)。肺部多排CT提示支气管炎,双肺散在炎变及双侧胸腔积液。24 h长程脑电图提示:左侧颞叶可见少量尖波以及尖慢波发放,异常脑电图。化验检查:血常规提示白细胞7.54×109/L,中性粒细胞百分比0.11,淋巴细胞百分比0.83,中性粒细胞绝对值0.82×109/L,淋巴细胞绝对值6.28×109/L,红细胞2.65×1012/L,血红蛋白88 g/L,血小板14×109/L;超敏C反应蛋白129.75 mg/L;B型钠尿肽前体16900.0 pg/ml。外科综合、风湿3项、免疫5项、甲状腺功能、肿瘤标志物等均未见明显异常。腰椎穿刺示脑脊液压力为140 mmH2O,蛋白0.83 g/L,细胞学检查、结核抗体、一般细菌及真菌涂片、布鲁氏菌、隐球菌未见明显异常。血清及脑脊液自身抗体检测:脑脊液及血清抗NMDAR抗体阳性(1∶20)、抗LGI1抗体、抗GABABR抗体、神经节苷脂抗体、副肿瘤综合征抗体均未见异常。诊断为抗NMDAR脑炎,考虑患者既往非霍奇金淋巴瘤病史,请血液科协助诊治,血液科建议行骨髓穿刺涂片及活检(见图2),提示:CD5-CD10-小B细胞淋巴瘤脊髓侵犯,考虑边缘区淋巴瘤骨髓侵犯。予以丙球0.4 g/(kg·d)静脉滴注治疗5 d,同时抗癫痫(左乙拉西坦0.5 g,2/d口服)治疗,患者住院期间无抽搐发作,意识转清,好转出院,嘱患者出院后继续抗癫痫(左乙拉西坦0.5 g,2/d口服),出院3 m后电话随访,患者未再出现抽搐,嘱其停止口服左乙拉西坦。
2 讨 论
抗NMDAR脑炎过去被归为副肿瘤综合征的一种,近年来,由于抗NMDAR脑炎特异性抗体的发现,使人们认识到抗NMDAR脑炎是不同于副肿瘤综合征的一种自身免疫性疾病,它是自身免疫性脑炎(autoimmune encephalitis,AE)最常见的一种类型[1],据报道,抗NMDAR脑炎的发病率占所有的AE近4%[2],在儿童及青年人中发病率较高,在年轻女性患者中高达58%[3]。在抗NMDAR脑炎的早期,部分合并潜在的肿瘤,其中女性患者以卵巢畸胎瘤最为常见,除此之外,合并其他常见类型的肿瘤包括小细胞肺癌、乳腺癌等,而非霍奇金淋巴瘤合并抗NMDAR脑炎较为罕见,该患者主要临床表现为癫痫发作,病程中伴有发热及意识障碍,既往NHL病史,头部MRI提示左侧颞顶枕叶、岛叶、额叶片状低信号伴皮质高信号;24 h长程脑电图提示:左侧颞叶可见少量尖波以及尖慢波发放,异常脑电图;脑脊液及血清抗NMDAR抗体阳性。根据2016年Lancet Neurology发表的抗NMDAR脑炎的诊断标准[1],对于抗NMDAR抗体阳性患者,当出现6个主要症状群的1个及以上时,排除其他诊断后可诊断为抗NMDAR脑炎。根据患者的临床表现符合主要症状群的癫痫发作及意识水平下降,血及脑脊液抗NMDAR抗体均阳性,诊断为抗NMDAR脑炎成立。
本研究报道了十分罕见的1例NHL合并抗NMDAR脑炎,该病例有以下几个方面值得关注:(1)副肿瘤综合征与抗NMDAR脑炎在病因、临床表现及影像学表现上有一定的相似性,而Dalmau等[3]2018年在《新英格兰杂志》发表的最新研究指出,抗NMDAR脑炎是B细胞介导的抗原抗体反应,引起的神经损伤是可逆的,而副肿瘤综合征则是抗体与细胞毒性T细胞共同作用引起不可逆的神经功能障碍及损伤,两者的发病机制差异导致其预后完全不同-抗NMDAR脑炎的预后好于副肿瘤综合征的预后,在临床上对于以精神异常、认识障碍及抽搐发作等起病且既往有肿瘤病史的患者,我们不应仅仅只考虑副肿瘤综合征,还应该行其他AE相关性抗体(如抗NMDAR抗体、抗LGI1抗体、抗GABABR抗体等)的检测,以免误诊、漏诊。(2)目前国内外均未有NHL合并抗NMDAR脑炎的相关报道,有关其具体机制及靶抗原尚不十分清楚,而霍奇金淋巴瘤(Hodgkin’s lymphoma,HL)合并抗NMDAR脑炎已有数篇报道[4~6],Zandi等[6]报道了复发性HL合并抗NMDAR脑炎1例,通过人胚胎肾细胞直接免疫荧光实验发现,抗NMDAR抗体能够攻击作为靶抗原的NMDAR的亚单位(NR1和NR2b)。由于该方面的研究较少,NHL合并抗NMDAR脑炎与HL合并抗NMDAR脑炎作用机制是否相同或相似并不十分清楚,希望未来有更多研究可以阐述。
本研究报道的病例应该引起对合并恶性肿瘤的抗NMDAR脑炎更广泛的认识,结合该患者此次行骨穿提示淋巴瘤骨髓转移可以得出,对于既往有肿瘤病史的抗NMDAR脑炎患者,其临床症状可能以感染或肿瘤复发及转移为诱因引起,在临床上应结合患者病史及血清学、脑脊液中抗NMDAR抗体的检测,对两者进行鉴别。

图1 患者头部MRI平扫+增强提示: T2加权序列(A)可见左侧颞叶呈片状高信号;相应的病灶在FLAIR序列(B)同样呈现高信号;在弥散加权序列(DWI)(C)左侧颞叶皮质呈高信号;增强序列(D)可见左侧颞叶皮质花斑状钆强化信号
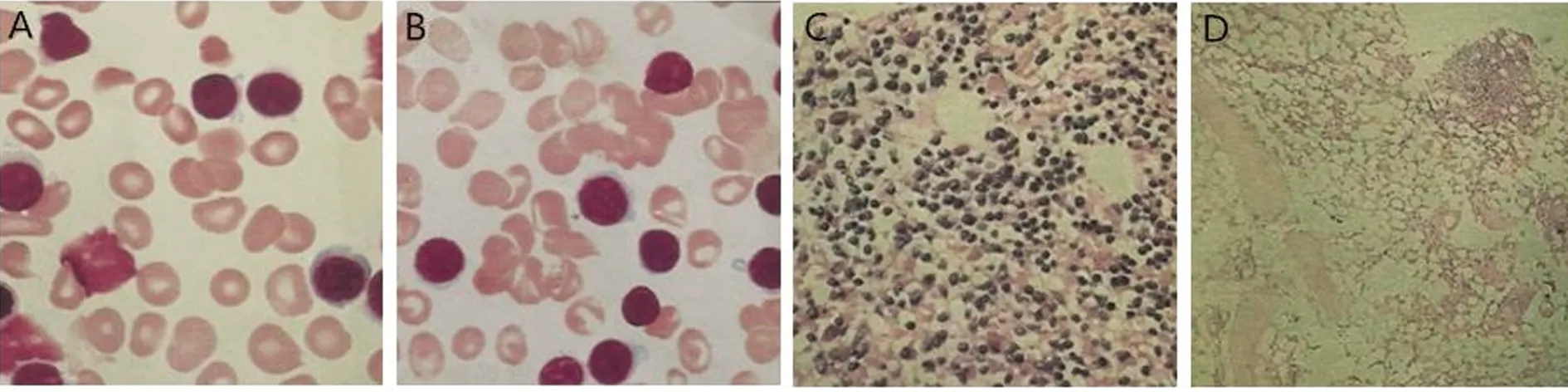
图2 血涂片以及骨髓活检涂片:考虑边缘区淋巴瘤骨髓侵犯。骨髓涂片(A、B)提示淋巴细胞比例增高,占99%,成熟红细胞大小不等,血小板少见(HE染色,×100);(PAS染色,×40)(C)和(HE染色,×40)(D)可见异常淋巴细胞散在或成簇分布(50%~60%),可见窦内侵犯
