NLRP3与炎症因子及急性缺血性卒中预后的相关性研究
2020-09-24阳敏燕王孟坤
阳敏燕,王孟坤
缺血性脑卒中又称脑梗死,是指因各种原因阻断了脑部血液供应,引发脑组织缺氧、缺血性坏死,继而出现神经功能缺失的一类疾病[1]。近年来研究发现,炎症是缺血性损伤的重要组成部分之一[2]。而NLRP3作为一种参与脑缺血再灌注损伤过程的蛋白复合物,最近被研究发现,其活性的上调可以引起IL-1β、IL-18、caspase-1等炎症因子的释放增加[3,4],随后导致细胞凋亡和炎症,引起神经元损害,并加重脑损伤[5]。然而,NLRP3作为炎症因子上游重要的通路调控因子,在人体中尚未得到充分的研究。在本研究中我们引入临床上常见易得的指标mRS评分以及主要炎症因子IL-6、IL-1β、TNF-α,探讨NLRP3与炎症及急性缺血性卒中预后的关系。
1 资料与方法
1.1 研究对象 本研究序贯性纳入2017年12月-2018年6月收治于成都市第四人民医院内科病房首次确诊的急性脑梗死的患者。纳入标准:(1)年龄在 55~75 岁之间;(2)符合《中国急性缺血性脑卒中诊治指南2014》中急性脑梗死的诊断标准[6];(3)发病6~72 h内入院;(4)经计算机断层扫描(CT)或磁共振成像 (MRI)结果确诊为急性脑梗死患者。 排除标准:(1)短暂性脑缺血、脑出血、蛛网膜下腔出血、颅内血肿及其他出血性疾病者;(2)合并严重的感染;(3) 合并严重心、肝、 肾功能不全者;(4)伴有外伤、恶性肿瘤疾病者;(5)随访中丢失或退出研究的患者。患者入院后均予以常规抗栓、调节血脂水平、控制血压等对症支持治疗。所有患者随访3个月,最终71人完成随访,并最终纳入研究。同时从我院体检中心招募38名健康志愿者作为对照。两组研究对象的性别、年龄差异不显著(P>0.05),具有可比性。 本研究经成都市第四人民医院伦理委员会审核批准。所有参与者或其亲属之前均签署书面知情同意书。
1.2 样本采集 测定两组研究对象的NLRP3 mRNA水平。于发病后第3~72 h采取静脉血2 ml,使用RT-qPCR检测NLRP3 mRNA水平。定量RT-qPCR扩增产物及mRNA表达率使用2ΔΔCt测定,以GADPH作为内源性对照计算目的基因相对表达量。引物序列:NLRP3 Upstream F-5’-AAAGCCAAGAATCCACAGTGTAAC-3’,NLRP3 Downstream R-5’-TTGCCTCGCAGGTAAAGGT-3’;GAPDH Upstream F-5’-GCACCGTCAAGGCTGAGAAC-3’,GAPDH Downstream R-5’-TGGTGAAGACGCCAGTGGA-3’。通过ELISA检测血清炎症因子(白细胞介素IL-6、IL-1β和肿瘤坏死因子TNF-α)表达水平,根据试剂盒说明书进行操作。
1.3 资料收集 收集所有参与者的临床特征(年龄、性别)、当前吸烟、饮酒、高血压、高脂血症、高尿酸血症、糖尿病情况。
1.4 对患者治疗效果和预后的评价 患者的恢复情况,采用改良RanKin量表,根据发病3个月后,患者对日常工作及生活的完成程度进行计分,最低分为0分,最高分为6分。

2 结 果
2.1 临床资料的收集以及一般因素的评定 人口统计学特征显示,AIS患者的平均年龄和对照组分别为(63.7±12.4)岁和(61.1±10.3)岁;AIS患者中女性28例(39.4%),男性43例(60.5%);对照组女性14人(36.8%),男性24人(63.2%)。AIS患者和对照组之间在年龄 (P=0.713)和性别 (P=0.321)方面均无统计学差异,具有可比性。对于临床基线资料,对照组的吸烟、饮酒、高血压、高脂血症、高尿酸血症、糖尿病分别为12 (16.7%)、18 (16.7%)、14 (36.8%)、10 (26.3%)、5 (13.2%)、7 (18.4%)。AIS组则分别为22(30.9%)、27(38.0%)、33(46.5%)、35(49.3%)、19 (26.8%)、13 (18.3%)。与对照组相比,高血脂患者(P=0.030)和高尿酸患者(P=0.041)在AIS患者中增加,而吸烟(P=0.949)、饮酒(P=0.223)、高血压病(P=0.537)、糖尿病(P=0.373)在两组间没有观察到明显差异。此外,与正常对照组相比,AIS组NLRP3 mRNA(P<0.01)水平明显增加,差异有统计学意义(见表1)。
2.2 NLRP3水平与mRS评分的相关性 为了评估NLRP3作为生物标志物对于AIS患者恢复情况的预测效能,我们对发病3个月后患者的恢复情况进行了mRS评分。结果显示,AIS组的mRS评分为(2.6±1.9)。进一步通过相关性分析我们还发现,NLRP3 的mRNA水平与mRS评分呈正相关(r=0.357,P=0.002),提示血液中NLRP3 mRNA水平越高的AIS患者预后越差(见图1)。
2.3 AIS患者血清炎症因子的表达水平 为了了解NLRP3潜在的下游炎症因子表达情况,我们通过ELISA检测了血清中炎症因子IL-1β、IL-6、TNF-α的浓度。结果显示,AIS组IL-1β、IL-6、TNF-α 浓度明显高于正常对照组,P值均<0.05,差异均有统计学意义 (见表2) 。
2.4 AIS患者NLRP3与炎症因子的相关性 为了明确NLRP3与IL-1β、IL-6、TNF-α等炎症因子的关系,我们对它们进行了相关性分析,结果表明,AIS患者的NLRP3 mRNA水平与炎症因子IL-1β(r=0.31,P=0.016)浓度呈正相关,而与IL-6 (r=0.07,P=0.751),TNF-α(r=0.14,P=0.186)无明显相关性,表明可能是炎症因子IL-1β介导了NLRP3的致病过程。

表1 人口学特征和临床基线资料(n,%)

表2 两组血清炎症因子水平比较
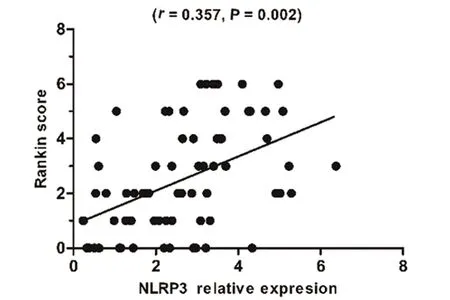
图1 NLRP3与mRS评分的相关性
3 讨 论
在中枢神经系统(CNS)中,先天免疫反应在组织损伤或病原体入侵后的病理过程中起着至关重要的作用,其亦被称为神经性炎症,并以星形胶质细胞和小胶质细胞的激活为特征。越来越多的研究表明,炎症是介导血管疾病病理生理的一个关键因素,包括脑血管疾病[7]。脑卒中患者血液中炎性因子(IL-1β、IL-6、IL-8、TNF-α等)水平通常增高,而如果炎症因子表达水平的急剧升高也常常提示预后不良[8]。炎症因子与脑卒中患者的预后密切相关[2]。当患者发生脑灌注损伤时,机体会释放出IL-1β、TNF-α等炎症因子,触发白细胞累积和中性粒细胞活化,导致中性粒细胞趋化。同时其还能引发氧化代谢物的产生,释放出神经毒性物质,加重对脑组织的损伤。而随着脑损伤程度的加重,又可进一步诱导血清IL-1β、TNF-α等炎症因子的释放。与既往研究报道一致,我们的研究结果发现,AIS患者血液中IL-1β、IL-6、TNF-α 水平明显高于正常对照组,该结果证实了炎症因子在脑梗死发病过程中的重要角色。众所周知,类节点受体(NLRs)是一类胞质传感器或受体,它们对各种病原体相关分子模式(PAMPs)作出反应,这一反应与微生物和损伤相关分子模式(DAMPs)有关。而其中,NLRP3是各种研究的热点,也是目前研究最多的一类NLRs,体外研究中表明,其在缺血性脑卒中炎症反应中起重要作用[9]。NLRP3是一种新近发现的参与脑缺血再灌注损伤过程的蛋白复合物,NLRP3的激活可以引起IL-1β、IL-18、caspase-1等炎症因子的释放[3,10]。而NLRP3 siRNA可显著减少的NLRP3表达以及其下游炎症因子,同时也减少梗死体积,改善神经系统损害的结局[11]。本研究测定了NLRP3在急性脑梗死患者血液中的表达情况,结果显示,急性脑梗死的血浆中NLRP3 mRNA水平明显增高。我们进一步利用相关分析还发现,NLRP3 与炎症因子IL-1β的表达具有正相关性,表明NLRP3确实是可能通过激活IL-1β等相关炎症因子参与的AIS的疾病进展。为了评估NLRP3作为生物标志物监测AIS患者预后的潜力,我们对起病3个月后的患者进行了随访,采用改良RanKin对预后进行评分,结果显示AIS患者的NLRP3 mRNA水平与mRS评分呈正相关,提示NLRP3的表达越高,AIS患者预后越差。推测可能的机制是:(1)NLRP3触发了炎症反应级联,导致了预后的恶化;(2)NLRP3可能激活或抑制了某些信号通路导致机体对抗栓药物产生耐药反应,抑制了治疗效果,导致了AIS预后的恶化。但其潜在的分子机制仍有待进一步研究探索。
综上所述,血液中NLRP3转录水平越高的AIS患者预后越差;此外,可能是炎症因子IL-1β介导了NLRP3的致病过程。在今后的临床工作中,对于缺血性脑卒中患者,尤其是入院后NLRP3值较高的患者,应早期重视并密切监测。同时,NLRP3作为潜在的治疗靶点,其参与脑卒中的分子机制研究也应当进一步完善。
