内镜下黏膜切除术治疗结直肠无蒂息肉的疗效观察
2020-09-17肖先水吴联胜高上清
肖先水, 吴联胜, 高上清
(福建省大田县总医院, 福建 三明366100)
结直肠息肉在临床比较常见, 是结直肠黏膜表面往肠内凸起的病变组织, 主要有三种类型: 无蒂息肉、 亚蒂息肉、 有蒂息肉。 其中无蒂息肉较有蒂息肉更易发生癌变[1]。 临床上针对结直肠息肉应采取尽早发现、 尽早切除的治疗原则, 内镜下黏膜切除术和高频电凝圈套切除术是目前临床上治疗结直肠息肉最常用的方法[2]。 鉴于此, 本研究选择结直肠无蒂息肉患者160 例, 对比分析结直肠无蒂息肉患者行内镜下黏膜切除术和高频电凝圈套切除术的临床治疗效果, 现报道如下。
1 资料与方法
1.1 一般资料
选取2018 年1 月至2018 年12 月我院收治的结直肠无蒂息肉 (直径10~25 mm) 患者160 例。 纳入标准: ①临床资料完整; ②单发或多发息肉, 最大息肉直径24 mm。 排除标准:①重要器官功能障碍; ②凝血功能障碍; ③有内镜治疗禁忌证; ④家族性腺瘤性息肉病; ⑤感染性疾病; ⑥免疫功能缺陷。 160 例患者根据治疗方法不同分为EMR 组和电切组各80例。 电切组: 男46 例, 女34 例; 年龄23~68 岁, 平均年龄(44.7 ± 3.4) 岁; 结肠息肉58 例, 直肠息肉9 例, 结直肠息肉13 例, 息肉共155 枚。 EMR 组: 男48 例, 女32 例; 年龄22~71 岁, 平均年龄 (46.9 ± 3.6) 岁; 结肠息肉56 例, 直肠息肉10 例, 结直肠息肉14 例, 息肉共152 枚。 两组的一般资料比较差异无统计学意义 (P>0.05), 具有可比性。 本研究经我院伦理委员会审核, 所有患者均签署知情同意书。
1.2 方法
电切组患者行高频电凝圈套切除术治疗, 采用爱尔博200S高频电刀, 使用结肠镜观察并确定患者息肉的大小、 数量和位置, 经内镜活检孔道送入圈套器, 套住息肉基底部, 并收紧圈套器, 稍上提, 最后采用高频电进行切除, 回收的息肉均送至病理科检查。
EMR 组行内镜下黏膜切除术治疗, 选择富士能4400 或3500HD 内镜, 使用电子结肠镜对患者进行检查, 置入结肠镜后仔细寻找息肉的位置。 在患者息肉边缘入针, 直到息肉部位的黏膜下层, 在黏膜下层注射肾上腺素加生理盐水混合液, 可将病变部位隆起, 具体注射剂量需根据患者息肉位置和大小决定, 且一般情况以注射剂量为2~5 mL 为佳。 若息肉过大, 则需要进行反复注射。 在病灶充分隆起后拔除注射针, 用圈套器套住息肉后收紧, 同时通电, 使用混合电流来切除息肉, 针对过大的息肉则可采用分片切除法进行切除息肉。
1.3 观察指标
观察两组患者的手术时间、 住院时间、 息肉完全切除率、标本回收率及并发症发生情况。
1.4 统计学分析
采用SPSS 22.0 统计学软件分析数据, 计量数据以± s 表示, 比较采用t 检验; 计数数据以百分比表示, 比较采用χ2检验;P<0.05 为差异具有统计学意义。
2 结果
2.1 手术时间、 住院时间
两组患者的手术时间、 住院时间比较无统计学差异 (P>0.05)。 见表1。
表1 两组患者的手术时间、 住院时间比较 (±s)

表1 两组患者的手术时间、 住院时间比较 (±s)
组别 n 手术时间 (min)住院时间 (d)EMR 组 80 22.16±1.84 3.68±0.64电切组 80 22.28±1.79 3.76±0.76 t 0.418 0.720 P 0.676 0.473
2.2 息肉完全切除率、 标本回收率
EMR 组的息肉完全切除率、 标本回收率分别为99.34%与98.68%, 明显高于电切组的94.84%、 90.97%, 差异有统计学意义 (P<0.05)。 见表2。
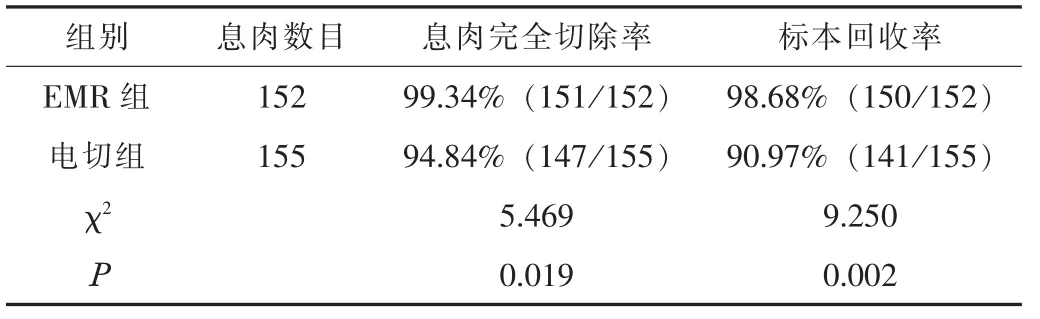
表2 两组患者的息肉完全切除率、 标本回收率比较
2.3 并发症
EMR 组的并发症发生率为2.50%, 明显低于电切组的17.50% (P<0.05)。 见表3。
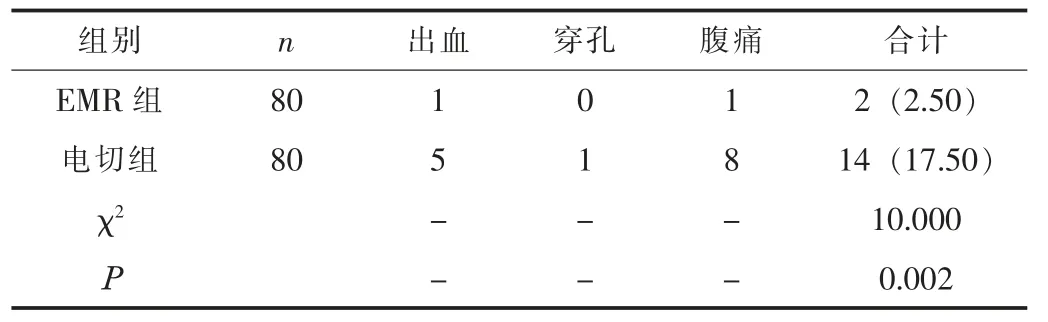
表3 两组患者的并发症比较 [n, n (%)]
3 讨论
结直肠息肉在临床上发病率较高, 因在发病初期患者并无明显症状, 大部分患者未能及时进行治疗。 多数患者因结直肠出现不适症状后, 通过结肠镜检查才发现结直肠息肉[3]。 目前临床上主要采用手术治疗结直肠息肉, 高频电凝圈套切除术主要通过高频电流来凝固、 切除病变组织, 从而达到切除息肉的目的, 但高频电刀存在部分息肉难以完全切除、 息肉无法完全回收, 术后发生并发症的风险也较高[4-6]。 近年来, 内镜下黏膜切除术的发展极为迅速, 其结合注射液、 高频电刀等, 尤为适合息肉较大的患者, 而且内镜下黏膜切除术具有并发症少、操作简单、 疗效明显等优点[7-10], 逐渐被临床应用。
本研究结果显示, EMR 组的息肉完全切除率、 标本回收率分别为99.34%、 98.68%, 明显高于电切组的94.84%、 90.97%(P<0.05); EMR 组的并发症发生率明显低于电切组 (P<0.05)。 上述结果表明结直肠息肉患者应用内镜下黏膜切除术治疗临床效果更佳, 分析原因如下: 内镜下黏膜切除术是将溶液注射在患者息肉部位黏膜上, 待患者病变位置隆起后, 使用电刀切除, 此方法可减少对患者身体的伤害, 且操作较为安全,可将息肉切除干净。 内镜下黏膜切除术未直接接触息肉, 对黏膜损伤小, 且容易将病变组织回收, 送去病理检查。 但在实际操作中, 要注意避免高频电刀烧灼患者伤口, 给其身体带来伤害。 另外, 治疗过程中若患者出血量较大, 可利用钛夹及时止血, 帮助患者快速愈合伤口, 可控制治疗中存在的风险因素,提高安全性。
综上所述, 与高频电凝圈套切除术相比, 内镜下黏膜切除术治疗结直肠无蒂息肉患者效果更佳, 值得临床推广。
