94例武汉方舱医院新型冠状病毒肺炎患者临床特点分析
2020-09-14任慧娟雷憾孙贵新李慧白建文唐伦先
任慧娟 雷憾 孙贵新 李慧 白建文 唐伦先
2019年12月以来,全国各地陆续报道了原因不明的聚集性发病的病毒性肺炎患者[1-8],呈现可在人与人之间传播的现象[9-11]。2020年1月12日,世界卫生组织将该病原体命名为2019新型冠状病毒(2019 novel coronavirus,2019-nCoV)。随后,世界卫生组织将2019-nCoV导致的肺炎正式命名为2019新型冠状病毒病(coronavirus disease 2019, COVID-19)并列为国际关注的突发公共卫生事件,成为继2003年非典型性肺炎-严重急性呼吸系统综合症(severe acute respiratory syndrome,SARS)之后,严重危害人民健康和公共安全的重大疫情之一[12]。疫情暴发后,为了适应大量传染病患者的救治工作,武汉借鉴SARS流行时的“小汤山”模式建设隔离医院和方舱医院,并于2月初开始投入使用。全国各省市级医院响应国家卫计委的号召,火速派送数万名的医务人员增援武汉等疫情重灾区参与医疗救治工作。但目前2019-nCoV感染的流行病学特征、临床表现和诊治等方面资料仍相对缺乏,亟待开展更多研究。武汉东西湖方舱医院是集中收治COVID-19确诊患者的医疗场所,收治范围是明确2019-nCoV核酸检测阳性且胸部CT有明确病毒性肺炎改变[13]的普通型2019-nCoV感染患者[14]。笔者回顾性收集2020年2月7日至3月7日于武汉东西湖方舱医院感染病区接受治疗的94例普通型2019-nCoV感染患者病历资料,总结了COVID-19患者的临床特点以及流行病学特征,以期为社区早期发现可疑患者并启动干预措施积累经验。
临床资料与方法
一、一般资料
入组的方舱医院患者病例符合《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》普通型患者标准,同时还必须满足以下纳入标准:(1)患者有行为能力,能配合方舱医院的诊疗活动。(2)患者有自主生活能力,能有效进行沟通。排除标准:(1)患者合并需要规律监测和治疗的慢性疾病,如未控制的高血压或糖尿病、需要长期透析治疗的肾脏疾病、化疗期的肿瘤等。(2)患者合并未稳定的精神疾病。(3)不能准确辨认自身行为的患者。
共纳入COVID-19患者94例,其中男性82例,女性12例;年龄17~69 岁,平均(46.01±12.35)岁。
二、数据采集
以患者来方舱医院前于定点医院或隔离点进行的首次鼻咽拭子实时荧光RT-PCR检测出2019-nCoV核酸阳性的时间为确诊日期,核酸测试连续2次(采样时间至少间隔24 h)阴性的末次时间为核酸转阴的日期,收集患者的流行病学特征、潜伏期、临床表现、可疑接触史、核酸转阴时间以及患者住院时间等数据。
三、观察指标
包括患者的基础疾病史、可疑接触流行病学史、人口统计资料、入院时症状以及合并症、住院时间等。
四、统计学分析
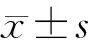
结 果
一、基础疾病史分析
94例患者中,16例(17.0%)有慢性系统性疾病史。1人同时合并高血压和糖尿病,其余患者均仅合并单一慢性病病史。8例(8.5%)合并高血压病,3例(3.2%)合并糖尿病,2例(2.1%)合并慢性咽炎,1例(1.1%)有主动脉夹层手术史,1例(1.1%)有左肾透明细胞癌手术史,1例(1.1%)有甲状腺恶性肿瘤手术史,1例(1.1%)有慢性肾功能不全。此外,入组患者中有34例(36.2%)有吸烟史。
二、可疑接触流行病学史
入组患者中92例(97.9%)患者有可疑接触流行病学史,2例(2.1%)无明显可疑接触流行病学。在感染场所方面,48例(52.2%)可疑于公共场所被传染,44例(47.8%)可疑于家中被传染。接触人群方面,48例(52.2%)为来自与家人的可疑接触,其中4例患者的家庭中有长期居于护理院并确诊的亲属,且与患者有密切接触史;37例(40.2%)为可疑被陌生人传染;7例(7.6%)为可疑被同事或朋友传染。
(一)家庭聚集发病情况
94例患者中无来自同一家庭来源的患者,且大部分患者均存在家庭多人感染情况。其中,家庭中只有1人确诊的有39例(41.5%);家庭中有2人以上确诊的有55例(58.5%):家庭中有2人确诊的28例(29.8%),家庭中有3人确诊的20例(21.3%),家庭中有4人确诊的4例(4.3%),家庭中有5人确诊的2例(2.1%)(其中1例患者家庭中存在1位确诊并且死亡的长辈),家庭中有6人确诊的1例(1.0%)(该患者家庭中存在2位长辈确诊并且死亡)。家庭成员存在死亡的患者发病早期的病情相对重、症状典型。
(二)流行病学特征
1.自发生接触可疑到出现临床症状的时间
有可疑流行病学史的92例患者中,自接触可疑到出现临床症状时间多在1周以内,范围1~16 d,平均时间为(4.77±3.60)d。从接触可疑患者到出现临床症状时间≤7 d的有66例(71.7%);8~14 d的有20例(21.7%);>14 d的2例(2.2%);其余4例(4.3%)为有流行病学的无症状感染者。
2.自发生可疑接触到确诊的时间
所有入组患者,自发生可疑接触到确诊的时间为5~31 d,平均(13.65±5.13)d。在1月份出现临床症状的患者中,由发生可疑接触到确诊的时间为6~31 d,平均(14.71±5.15)d;在2月份出现临床症状的患者中,由发生可疑接触到确诊的时间为5~22 d,平均(11.61±4.49)d。
3.自出现症状到确诊的时间
入组患者中,除5例(5.3%)无症状感染者,余患者自出现临床症状到确诊的时间为1~30 d,平均(8.80±5.32)d。≤7 d的有42例(47.2%);8~14 d的有36例(40.4%);>14 d的有11例(12.4%)。
进一步对94例2019-nCoV感染患者根据症状出现的时间进行分析,发现1例(1.2%)患者于12月份出现临床症状,其出现临床症状到确诊时间为14 d。1月份开始出现临床症状的有60例(70.6%),患者自出现临床症状到确诊时间为1~30 d,平均(10.58±5.18)d,其中≤7 d的有18例(30.0%);8~14 d的有32例(53.3%);>14 d的有10例(16.7%)。2月份开始出现临床症状的有28例(31.5%),患者自出现临床症状到确诊时间为1~17 d,平均(5.00±3.21)d,其中≤7 d的有24例(85.7%);8~14 d的有3例(10.7%);>14 d的有1例(3.6%)。
三、临床治疗情况
(一)呼吸道分泌物检测核酸转阴的时间
所有入组患者自出现临床症状到呼吸道分泌物检测核酸转阴的时间为9~44 d,平均(26.41±7.41)d;自确诊到呼吸道分泌物核酸测试阳转阴时间为5~30 d,平均(17.88±5.94)d。
(二)住院时间
患者入住方舱医院的住院时间为5~29 d,平均(20.31±5.05)d。患者自出现临床症状到康复出院时间为10~49 d,平均(32.61±7.65)d。自呼吸道2019-nCoV病毒核酸检测首次阳性到入住方舱时间为0~17 d,平均(4.22±3.37)d。
进一步分析发现,1月份出现临床症状的患者,自确诊到入住方舱医院的时间为0~17 d,平均(5.26±3.48)d;2月份出现临床症状的患者,自确诊到入住方舱医院时间为0~7 d,平均(2.31±1.93)d。
(三)临床表现
纳入患者以发热、干咳、乏力症状为多见,63例(67.0%)患者在病程中出现发热,45例(47.9%)出现干咳,25例(26.6%)出现乏力,13例(13.8%)出现少量咳痰,12例(12.8%)出现纳差,11例(11.7%)出现畏寒,9例(9.6%)出现腹泻,8例(8.5%)出现胸闷、气促,7例(7.4%)出现头晕,5例(5.3%)出现恶心,5例(5.3%)出现寒战,4例(4.3%)出现心慌、心悸,3例(3.2%)出现呕吐,2例(2.1%)出现咽痒(非慢性咽炎患者),2例(2.1%)出现头痛。
讨 论
本研究是针对部分就诊于武汉东西湖方舱医院确诊COVID-19患者的流行病学和临床特征的回顾性描述性研究。本研究结果表明,2019-nCoV感染患者最常见的临床表现是发热、干咳、乏力,以及咳痰、纳差、畏寒、腹泻等症状,这与武汉金银潭医院等其他治疗中心的研究结果相符合[14-16]。
近来的研究发现,2019-nCoV传染源主要为2019-nCoV感染患者,无症状的感染者也可能成为感染源。主要传播途径为经呼吸道飞沫传播、密切接触传播,相对密闭的环境中长时间暴露于高浓度气溶胶情况下气溶胶传播以及粪口传播途径需要进一步确认,具有人群普遍易感性[14]。本研究发现,97.9%的患者均有可疑流行病学接触史,其中4例(4.3%)是有流行病学接触的无症状感染者,因此对无症状感染者的早期识别也特别重要。进一步研究发现,患者从可疑接触到出现症状时间大多<7 d,但出现临床症状到确诊时间间隔长。推测可能与感染者早期出现症状时未引起足够重视,误认为是普通感冒,未能早期入院就诊及干预;后期又因疾病暴发时患者数量的急剧增加,导致常态医疗资源被严重占用,加剧了患者的就医难度等有一定的关系。这些均可能导致患者早期未能得到诊断和治疗。对于疫情暴发后出现就医困难等情况,对比于12月份,1月份和2月份发病患者的自出现症状到确诊时间以及自确诊到收治入方舱医院的时间间隔的明显缩短。说明在方舱医院等隔离病区运行之后,患者尽早收治隔离的情况已经得到很大程度的改善,凸显了方舱医院相比于传统医院管理模式在重大传染病疫情爆发时的集中收治、集中隔离和观察、避免轻症感染者与家庭成员和社会成员的接触的作用。本研究还发现,患者入住方舱医院的住院时间为5~29 d,自出现临床症状到康复出院时间为10~49 d,自出现临床症状到呼吸道核酸转阴时间为9~44 d,呼吸道分泌物核酸测试阳转阴时间波动于5~30 d。
综上所述,2019-nCoV感染患者主要表现为病毒感染特征,无特异性临床症状,但病毒传染性强,未及时筛查又会导致交叉感染等严重后果。故对于有发热、干咳、乏力并有可疑流行病学接触史的患者应尽早启动2019-nCoV核酸检测的筛查流程,完善肺部CT的影像学检查,同时需要警惕无症状感染者及高危暴露风险人群。只有尽早有效识别可疑感染者并早期筛查,才能降低漏诊率,提高筛查效率,切断传播途径,保护易感人群[17]。社区筛查对于疾病防控起重要作用,培训社区医生,尽快发现可疑患者,并积极承担2019-nCoV感染者的早期筛查任务,根据检测结果,尽早方舱医院等感染病区进一步诊疗。
本研究尚存在不足之处。首先,因方舱医院均收治定点医院已经确诊的患者,且为批量筛查及送治,而非出现症状即前来就诊,因此不能了解患者是否可能因就医困难等其他原因导致延迟确诊等情况及其严重程度。再者,本研究收录的患者均为普通型2019-nCoV感染患者,不能全面了解该疾病的整体特征;关于方舱医院内轻症患者核酸转阴的时间与转归的关系也有待方舱大数据搜集后进一步分析。最后,本研究纳入样本较少,可能因为样本量的局限而存在疏漏之处。
