社区-家庭康复模式在卒中后抑郁患者社区康复中的作用
2020-09-11张晓芒朱卫红江勤康甘丽芬
张晓芒, 朱卫红, 江勤康, 甘丽芬
1. 上海市杨浦区五角场社区卫生服务中心,上海 200434 2. 海军军医大学长海医院神经外科,上海 200433
脑卒中是我国成年人致死的首位病因,其不仅会导致患者躯体残障和语言功能障碍等神经功能缺损,还会严重影响患者的心理状态。卒中后抑郁(poststroke depression, PSD)是卒中后的常见并发症之一,发生率约为30%[1]。PSD不仅造成患者情绪障碍,还会直接或间接影响卒中患者的预后。康复治疗是脑卒中恢复期和后遗症期治疗的重要内容,也是患者回归家庭和社会的重要手段。目前,大多数的卒中患者恢复期的康复治疗是在社区和家庭进行的,社区康复已经成为卒中后康复治疗最重要的组成部分。但是,由于社区卫生工作者对于PSD缺乏足够的重视,大多仅关注患者卒中再发的预防和残障功能的康复,作为主要照顾者的家庭成员又缺乏PSD的相应知识和调剂手段,在一定程度上影响了患者的功能康复和回归社会[2]。本研究建立了一种社区-家庭康复模式,依靠全科团队,充分利用社区医疗资源,并调动家庭的积极性,促使家庭成员科学地参与到脑卒中患者的整个康复过程中,获得了较为满意的结果。
1 资料与方法
1.1 一般资料 自2013年12月开始纳入病例,2016年1月1日停止入组,随访至2017年1月。根据2012年12月至2015年12月上海市杨浦区五角场社区卫生服务中心辖区内的心脑血管病报告卡,选取12个月内的新发卒中患者,脑卒中诊断参照《中国脑血管病防治指南(2010)》。利用90 s四问题提问法[3]以及汉密尔顿抑郁评分量表(Hamilton depression rating scale, HDRS)对患者进行筛查和诊断,选择符合以下标准的PSD患者作为研究对象。纳入标准为:(1)辖区内常住居民,年龄≤85岁;(2)首发或者复发脑卒中;(3)HDRS≥7分;(4)自愿参加本项研究并能配合为期1年的随访及调查。排除标准为:(1)患有以下疾病之一:恶性肿瘤,或伴有心、肺、肝、肾等重要脏器功能障碍;(2)最近一次脑卒中前有严重智能障碍、重大精神创伤史或抑郁病史;(3)严重残障的患者,即卧床不起、大小便失禁、需持续护理和照顾的患者[改良Rankin评分(modified rankin scale, MRS)≥5分];(4)伴有严重失语症,不能交流的患者。按照报告卡填写的日期顺序对患者进行随机数法随机分组,分为干预组和对照组。
1.2 干预方法 干预组建立以全科医师、康复医师及护士为成员的全科干预团队,进行为期一年的随访干预。全科团队每月一次,康复医师和护士每周一次定期上门,采用真诚、积极、尊重和共情的态度与患者及家庭成员沟通,了解患者和陪护者的家庭、经济、受教育程度和社会地位等状况,确定患者行为和心理问题,建立家庭健康档案,并对患者和陪护者进行康复指导,主要包括以下几个方面。(1)理论知识干预:用通俗的语言向患者和家属讲解脑卒中的病因、发病机制、治疗、康复和预后等,提高患者对疾病的认识;(2)生活能力训练:包括体位摆放、床上活动、站立训练、吞咽功能、语言训练等康复指导,督促患者进行四肢的协调训练,反复进行饮食、穿衣、洗脸、刷牙、如厕、轮椅转移等动作训练;(3)生活方式指导:加强脑卒中的预防知识宣教,按时服药,规律生活,戒烟酒;(4)心理支持和自我认知教育:讲解不良情绪对疾病的影响,让患者知晓保持良好情绪对治疗和预后的重要性,帮助患者了解自身的不良认知和行为,对抑郁状态给予合理的解释和安慰,通过积极寻找康复过程中的进步帮助患者重新构建自我认知结构,重建自我信心;(5)家庭支持指导:让陪护者一同参与患者的康复训练,使其充分了解康复的内容和目的,并可以帮助和督促患者进行循序渐进的康复训练,逐渐形成良好的生活方式,积极创造有利于康复的家庭环境,鼓励患者及陪护者相互表达情感,指导家庭成员发挥积极作用;(6)双向转诊:对于严重抑郁者(即HDRS>24分),在心理辅导干预的同时与精神科建立双向转诊,定期观察需要药物治疗的患者对于药物的反应情况。对照组按照社区慢性病管理进行常规随访。
1.3 评价指标 使用干预前后的HDRS对抑郁状态进行临床疗效评价,同时采用世界卫生组织生存质量测定量表简表(WHOQOL-BREF)[4]对患者的生活质量进行评价,采用功能综合评定量表(functional comprehensive assessment, FCA)[5]对患者的躯体功能和认知功能进行评价。按照FCA的得分,将综合功能障碍分成重度依赖(18~40分)、中度依赖(41~60分)、轻度依赖(61~80分)、独立(>80分)4个级别,并将级别下降1级或以上视为综合功能障碍明显改善。
1.4 统计学处理 采用GraphPad Prism 8软件进行统计学分析,定性资料采用χ2检验,组间定量资料采用成组t检验,入组前后的定量资料采用配对t检验。
2 结 果
2.1 一般情况 共纳入63例患者,其中男性26例,女性37例,平均年龄(72.7±8.9)岁,年龄57~86岁。其中干预组32例,对照组31例。两组病例在年龄、性别、受教育程度(初中以上文化程度所占比例)、卒中类型(出血性和缺血性)、卒中发生时间以及是否吸烟、有无高血压、糖尿病、冠心病等基线状况上无明显差异。干预前,干预组HDRS平均为(21.69±6.40)分,与对照组(21.52±7.15)分无明显差异(P=0.920 4),重度抑郁患者干预组为10人,对照组为11人,两组之间无明显差异(P=0.929 0);干预组FCA评价为独立和轻度依赖的共28人,中、重度依赖的4人,对照组独立和轻度依赖的共24人,中、重度依赖7人,两组间亦未见明显差异(P=0.637 6);干预前生存质量测定上,无论是生理和环境,还是心理和社会的指标上,两组之间均未见明显差异(表1)。
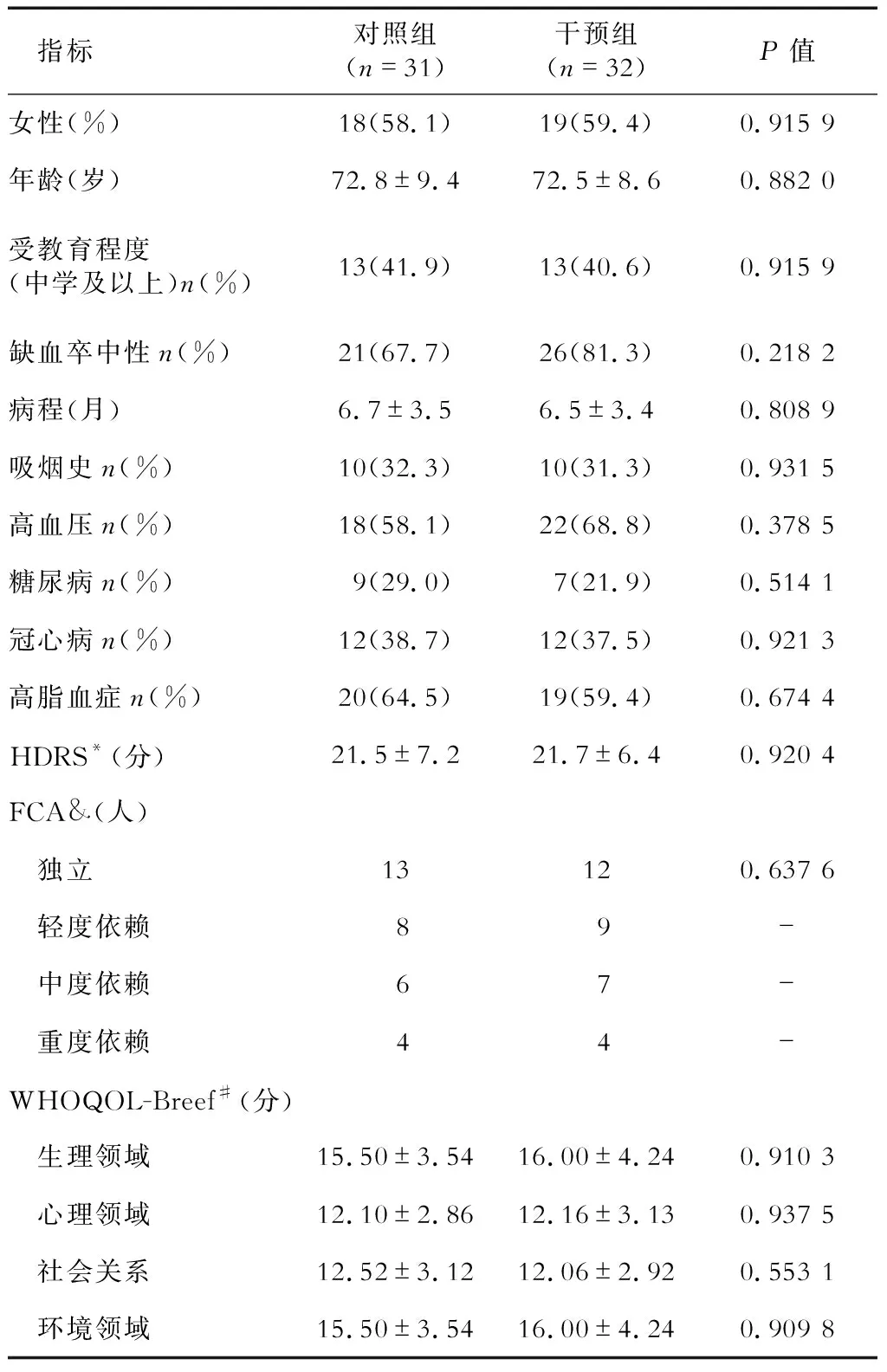
表1 患者入组时的基线状况
2.2 PSD改善情况 随访1年后,干预组入组的HDRS为(15.59±6.85)分,明显低于对照组[(19.16±6.77)分,P=0.041 8];两组患者的HDRS均有所好转,其中对照组较入组时下降(2.35±1.28)分,干预组下降(6.38±2.15)分,下降情况明显优于对照组(P<0.000 1);对于重度抑郁的患者,干预组10名患者均获得了双向转诊,转诊率为100%,对照组仅3例(3/11,27.3%)重度抑郁患者获得了双向转诊,干预组转诊率显著高于对照组(P=0.001 0)。随访1年后,对照组尚余重度抑郁患者6名,干预组尚有4名患者仍属于重度抑郁,两组间无明显差异(表2)。
2.3 功能康复和生存质量改善情况 两组患者在综合功能障碍方面较入组时亦有所好转,虽然两组患者在障碍级别的分布上未见明显差异,但是,从综合功能障碍改善的情况看,干预组16例患者(50.0%)功能障碍明显改善,显著优于对照组患者(7/31,22.6%,P=0.036)。在生存质量方面,干预组患者心理领域WHOQOL-BREF得分明显高于对照组(P=0.048 7)。虽然1年随访时两组在生理领域、社会领域和环境领域的得分无统计学差异;但在生理领域的得分方面,干预组患者1年随访较入组时平均提高(2.28±1.84)分,明显高于对照组患者的得分提高情况(1.19±1.51),(P=0.012 9,表2)。
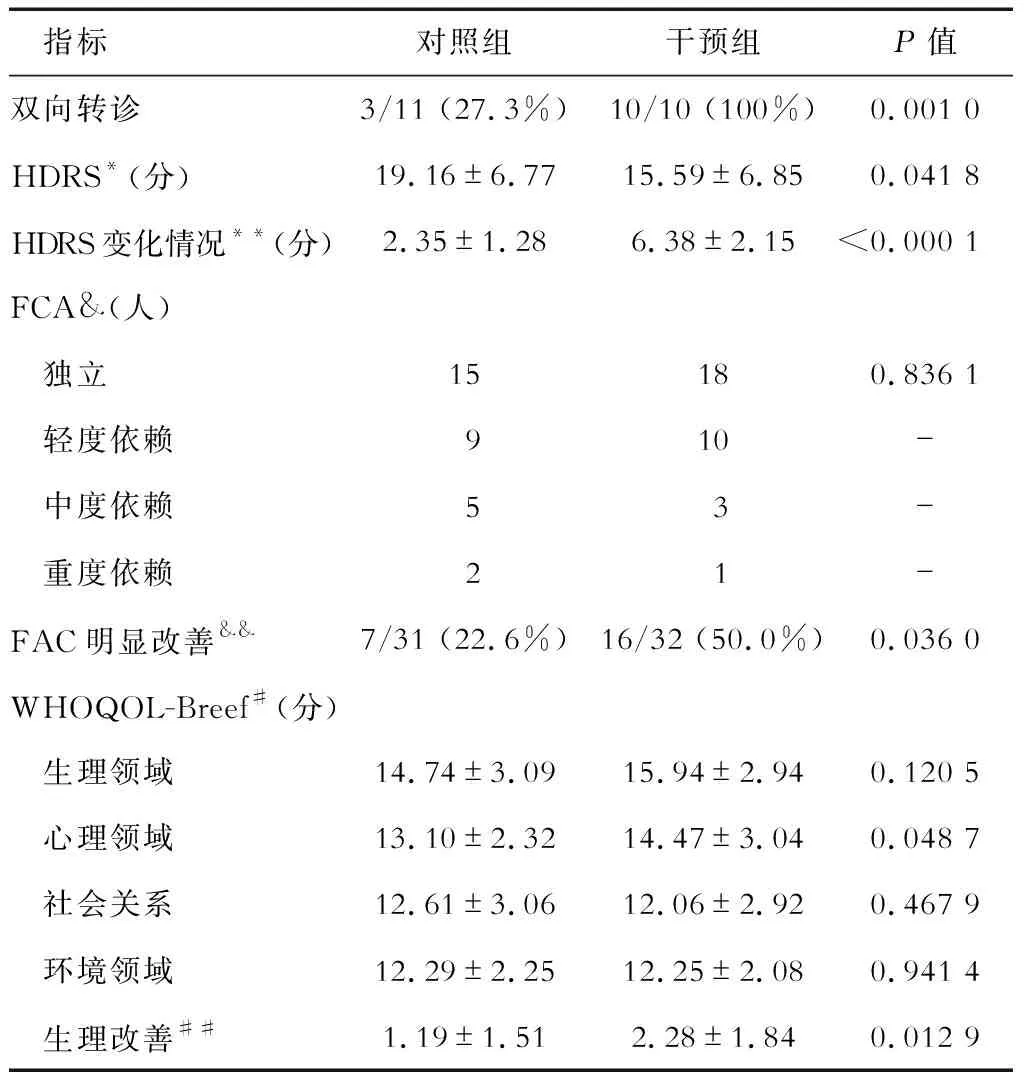
表2 入组一年后随访情况
2.4 功能康复和PSD改善之间的关系 两组患者中共有23例综合功能障碍评分在1年的随访时得到明显改善,另外40例患者综合功能障碍评分级别未能下降1级及以上。在综合功能障碍明显改善的患者中,HDRS平均下降(5.61±2.81)分,显著高于(P=0.007 2)综合功能障碍未能明显改善的患者[平均下降(3.70±2.38)分],可见患者PSD改善情况与功能康复情况之间存在相关性。
3 讨 论
随着人民生活水平的改变和疾病谱的变化,脑卒中已成为我国居民第一位的致死原因,也是最为重要的致残因素。除了神经功能障碍之外,PSD是脑卒中后的常见并发症,更是患者顺利回归社会的一大障碍[6]。有研究[7-8]表明,PSD可能加重损害卒中患者认知功能,进而影响患者的社交功能;PSD会严重损害患者的日常生活能力,在相似的卒中程度的情况下,PSD患者的日常生活能力显著下降[1,9-10],甚至导致死亡率升高[11-12];另外,PSD还会增加卒中患者的自杀观念,增加短期和长期的致死率[13];也有研究[12]表明,PSD还会增加患者再卒中的发生率。
虽然精神病学家早在100多年前就已发现PSD,然而直到上世纪70年代才开始系统研究本疾病。直到2016年,美国心脏协会和卒中协会首次制定了PSD的诊疗共识[14],中国医师协会神经内科医师分会也发布了PSD临床实践的专家共识[1]。最近十余年来,卒中与抑郁相关研究的数量虽然有所增多,但是PSD仍处于关注和研究都相对较少的状态。相应的,在临床工作中,无论是处理急性卒中的神经科医师还是指导一级预防和进行三级预防的社区家庭医生,大多没有将PSD作为卒中后康复关注的主要问题,更多地只是将其归结为患者情绪异常,没有投入足够的精力来处理这一重要并发症。事实上,并非所有卒中患者都获得了个体化的心理支持和健康教育,即使PSD严重影响卒中康复、日常生活及社会功能,不少患者也没能获得适当的药物治疗和心理治疗[15]。在本研究病例中,观察组患者中72.7%(7/11)的重度PSD患者没能获得有效的转诊,最终缓解不明显,也说明了这个问题的严重性。
近年来,国家和社会对基层医疗保健投入了大量的人力、财力和物力,家庭医生制服务模式广泛应用于慢性病的管理,取得了巨大的发展。有社区工作者充分发挥社区康复的优势,将其运用到PSD患者的管理之中,可以显著提高PSD患者的日常生活活动能力[16]。然而,社区卒中患者基数大,以家庭医生为主体的社区工作者需要管理的慢性病患者较多,无法对卒中后患者做到随时的心理照顾。家庭是PSD患者最为重要的社会支持来源。有研究[17]表明,配偶是PSD的保护因素,由配偶照料的卒中患者,PSD的发生率显著低于由子女和其他人员照顾的卒中患者。在有关抑郁症患者社区管理的研究中亦发现,家庭成员的监管、督促以及正确的情感表达对于患者采取积极的方式应对应激事件,控制消极思维尤其重要。营造轻松的家庭氛围,关注患者的心理需求,照顾好饮食起居,对其多加鼓励和支持,提高自身认可度,增加社会活动,可使家庭在PSD康复过程中发挥非常重要的作用[18]。然而,家庭作用的发挥,与家庭成员的受教育程度、对疾病的了解和对康复治疗、心理调适方法的了解程度密切相关。
本研究构建了一种社区-家庭康复模式,成立以全科医师、公卫医师、康复医师及护士为成员的全科干预团队,对家庭成员进行指导和培训,将家庭成员作为照顾主体纳入PSD患者的康复治疗之中。这样一方面发挥了全科团队的专业作用,他们对社区患者的基础疾病、家庭情况、心理健康等因素有全面了解,在PSD患者的照顾过程中,易于取得患者和家属的信任,提高依从性[19],康复医师带来更为专业的康复治疗意见和指导,全科团队也针对患者的心理情况进行个体化的心理支持,能够很大程度上改善患者的自我认知;另一方面,家属作为主要的陪护者和康复治疗的实施者,在全科团队的指导下,专业性得以加强,能动性得以充分发挥,对于照顾患者更有自信,对于患者的康复也更有信心,有利于营造良好的家庭环境,也使得患者获得不间断的专业支持,提高康复治疗的效率。接受社区-家庭康复模式照顾的PSD患者,无论在抑郁程度的改善情况,还是在功能障碍评分的改善情况上,都显著优于常规随访照顾的PSD患者。而在患者生存质量上,虽然干预组环境领域和社会领域无明显变化,但是在生理和心理领域,也明显好于对照组。这充分说明,该模式对于PSD患者的治疗有良好的促进作用。
该研究还发现,PSD患者抑郁状态的改善情况与功能康复情况之间存在相关性,功能明显改善的患者,其抑郁状态亦有明显改善。研究[20]表明,运动功能的改善,可显著改善患者的依赖情况,并促进患者重新回归家庭和社区生活,而社区和家庭生活的回归,是影响患者抑郁状态的独立保护因素。因此,对于PSD患者,在强调心理支持的同时,更要注意科学地进行康复训练。对于卒中恢复早期,需要进行专业康复训练的患者,在进行社区-家庭康复之前,进入康复中心集中接受一段时间的专业康复训练可能更有利于防止PSD。
该研究虽局限于一个社区卫生服务中心展开,样本量较少,但是从初步结果可看出,社区-家庭康复模式可有效改善PSD患者的抑郁状态和综合功能障碍情况,提高患者的生活质量,可作为脑卒中患者康复期的照顾模式进一步推广应用。
