双孔胸腔镜手术治疗孤立性肺小结节的疗效及对患者生活质量的影响分析
2020-09-09陆斌
陆 斌
(无锡市锡山人民医院,江苏无锡 214105)
孤立性肺小结节(SPN)是一种临床常见病,是指直径在3 cm 以内,位于肺实质中,不透明,不伴有淋巴结肿大或肺不张,影像学特征不典型的结节性、孤立性病灶[1-2]。大部分的SPN 可被肺组织包绕,早期患者的临床症状并不典型,无胸腔积液、肺不张、肺门增大等症状,但有良、恶性之分,如果良性病灶治疗不及时或方法不当,极易发生恶变,增加患者的死亡率。而传统的开胸手术创伤性较大,术中出血量较多,容易引发肺部感染等并发症,预后普遍较差。随着我国医疗科技的飞速发展,胸腔镜被广泛应用于临床。由于双孔法少了背部的辅助操作孔,极大降低了手术的创伤性,故在胸腔镜手术中极为常见。基于此,本研究旨在分析双孔胸腔镜手术治疗SPN 的疗效及对生活质量的影响,结果如下。
1 资料与方法
1.1 一般资料
选取2015 年10 月至2019 年9 月无锡市锡山人民医院收治的80 例SPN 患者作为研究对象,按照随机数字表法分为对照组和试验组,每组40 例。试验组女性17 例,男性 23 例;年龄 38 ~ 77 岁,平均年龄(57.52±3.44)岁;病程3 ~22 个月,平均病程(12.52±1.44)个月;结节类型:肺门结节22 例,肺周围结节18 例。对照组女性18 例,男性 22 例;年龄 39 ~ 76 岁,平均年龄(57.54±3.41)岁;病程4 ~21 个月,平均病程(12.54±1.42)个月;结节类型:肺门结节25 例,肺周围结节15 例。2 组患者一般资料比较差异无统计学意义(P >0.05)。本研究经无锡市锡山人民医院伦理委员会批准。所有患者及其家属均对本研究知情,并签署知情同意书。
1.2 纳入、排除标准
纳入标准[3]:(1)所有患者均经核磁共振(MRI)、胸部CT 及 X 线检查等确诊;(2)年龄均在 18 周岁以上;(3)具备正常沟通和交流能力;(4)结节直径均小于3 cm,位置均处于肺实质内;(5)多数无特殊症状,少数有不同程度的咯血、胸痛、咯痰、咳嗽、低热、盗汗等症状。排除标准[4]:(1)处于哺乳及妊娠期的女性;(2)中途从本研究退出者;(3)重度贫血、营养不良者;(4)合并内分泌系统疾病、凝血功能障碍者;(5)合并急、慢性感染性疾病者;(6)近期存在重大手术史者;(7)病灶转移者;(8)合并重大脏器功能障碍者。
1.3 方法
对照组:双腔气管插管静脉复合麻醉患者,协助患者采取健侧卧位,密切监测生命体征,在后外侧做一S 形切口(腔镜转开胸则将原切口适当延长),详细观察胸腔内部情况,进行楔形切除,及时送检切除物,如果为良性,则常规放置引流管,关胸。如果为恶性,根据病理结果进行肺段或肺叶切除,及时将纵隔、肺叶淋巴结清除,常规放置引流管,关胸。
试验组:双腔气管插管全身麻醉患者,协助患者采取健侧卧位,胸腔镜孔位置在第7 肋间隙中线或腋后线部位,长1.0 ~1.5 cm,操作孔位置在第3 ~4 肋间腋前线,长2.5 ~3.0 cm,放置切口保护套,不牵拉或撑开肋骨,详细探查胸腔具体情况,确定SPN 位置,楔形切除病灶,及时送检切除物,如果为良性,则常规放置引流管,关胸。如果为恶性,则实施胸腔镜肺段、肺叶切除术,同时清扫淋巴结区域,常规放置引流管,关胸。对于术中获取病变组织难度较大且术前高度怀疑恶变的患者,可直接实施肺叶、肺段切除术,术后送检。
1.4 观察指标
(1)手术指标:包括患者术中出血量、手术时间、镇痛时间、引流管拔除时间及住院时间。(2)应激反应指标:术前及术后3 d,抽取所有患者3 mL 外周静脉血,以3 000 r/min 的速率离心处理10 min,分离血清,以酶联免疫吸附法(ELISA)检测血管紧张素Ⅱ(Ang Ⅱ)、皮质醇(Cor)、去甲肾上腺素(NE),一切操作谨遵相关标准。(3)并发症:统计患者肺部感染、切口感染、肺不张发生率。(4)生活质量评分:以生活质量量表(SF-36)评估,包括8 个维度,分别是总体健康(GH)、精力(VT)、情绪角色功能(RE)、心理健康(MH)、躯体疼痛(BP)、躯体角色功能(RP)、社会功能(SF)、躯体健康(PF),每个维度包括2 ~10 个条目,共计36 个条目。分值越高,则表示生活质量越高。
1.5 统计学分析
采用SPSS 24.0 统计学软件进行数据处理,计数资料用[例(%)]表示,采用χ2检验;计量资料用(x±s)表示,采用t 检验。P <0.05 为差异有统计学意义。
2 结果
2.1 2 组患者手术指标比较
试验组患者手术时间、镇痛时间、引流管拔除时间及住院时间等指标显著短于对照组,试验组患者的术中出血量少于对照组(P < 0.05),见表1。
2.2 2 组患者应激反应指标比较
术前2 组患者应激反应指标比较,差异无统计学意义(P > 0.05);试验组术后 3 d 的 Ang Ⅱ、Cor、NE 指标低于对照组(P < 0.05),见表 2。

表1 2 组患者手术指标比较(x±s)
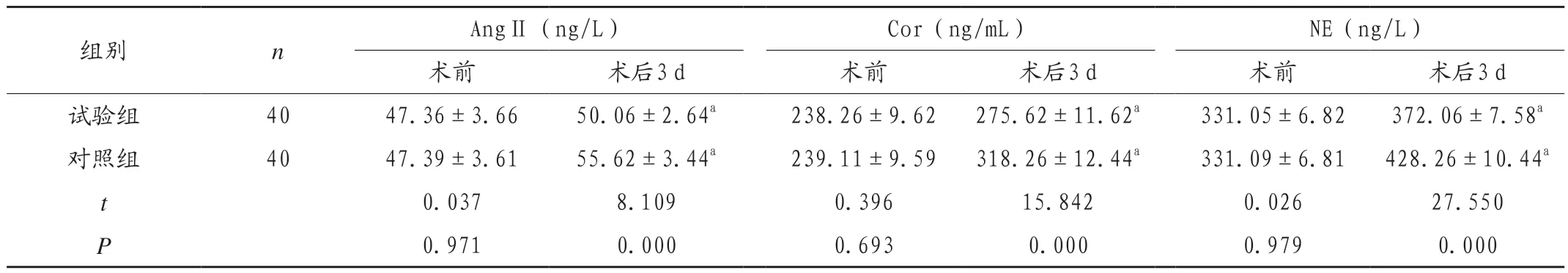
表2 2 组患者应激反应指标比较(x±s)
2.3 2 组患者并发症发生率比较
试验组有1 例肺部感染,并发症发生率为2.50%(1/40);对照组有3例切口感染、5例肺部感染、2例肺不张,并发症发生率为25.00%(10/40),试验组并发症发生率显著低于对照组(χ2=8.538,P=0.003)。
2.4 2 组患者生活质量评分比较
术前2 组患者生活质量评分比较差异无统计学意义(P > 0.05);术后 3 个月试验组患者的 MH、RE、SF、VT、GH、BP、RP、PF 评分高于对照组(P < 0.05),见表 3。
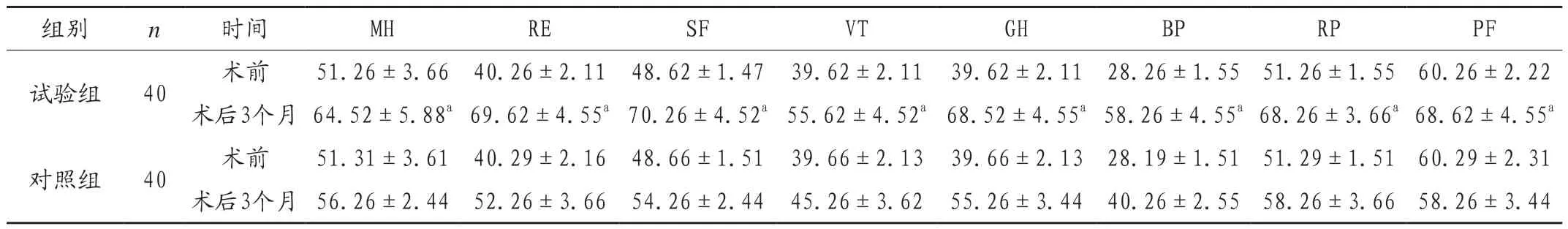
表3 2 组患者生活质量评分比较(x±s,分)
3 讨论
由于SPN 直径较小,大部分患者无典型临床特征,仅仅表现为咯血、咯痰、咳嗽等,既可能是机化性肺炎、错构瘤、肉芽肿性炎等良性结节,又有可能是小细胞癌、鳞癌、腺癌等恶性结节,诊治难度较大[5]。据不完全统计[6],临床中有将近50%~70%的SPN 属于良性病变,而有35%~50%的SPN 属于恶性病变。手术仍旧是目前临床公认的诊治SPN 的主要手段。临床有研究表明[7],传统开胸手术在SPN 诊治中准确率高达90%以上。但传统开胸手术具有出血多、创伤性大、疼痛感重、并发症多等缺点。
随着我国微创医疗技术的发展,胸腔镜手术逐渐从三孔法过渡到两孔法或单孔法,降低了手术创伤性。本研究结果显示,试验组患者的手术指标优于对照组(P <0.05)。提示双孔胸腔镜手术与传统开胸手术比较创伤性更小。究其原因,双孔胸腔镜手术在胸腔镜的辅助下,可扩大医生手术视野,提高操作精准性,防止术中切除病灶时对周围正常的组织、器官等造成损伤,另外,术中合理使用超声刀、电凝钩等器械,可提高手术操作精细度,明显缩短手术时间,减少术中出血量,提高手术操作安全性,有助于患者术后组织修复,及早拔除引流管。既往有研究表明[8],手术操作及术后疼痛会引发不同程度的应激反应,导致肾上腺皮质分泌增加、交感神经兴奋性增高,应激反应较重时会削弱机体抵抗力,引发多种伤害性反应。因此,如何最大限度减轻手术患者术后应激反应对促进患者机体康复极为重要。本研究中,试验组患者的术中出血量、术后3 d Ang Ⅱ、Cor、NE 指标显著低于对照组(P < 0.05)。提示SPN 经双孔胸腔镜手术治疗后,术后未出现较为严重的应激反应。究其原因,双孔胸腔镜手术与传统开胸手术比较,创伤性更小,一般情况下手术切口变小,对血管及肋间神经的损伤也会减轻,减少术后应激性刺激,提高机体疼痛阈值,极大地减轻了患者术后应激反应。关于术后并发症,试验组患者的并发症发生率明显低于对照组(P <0.05)。提示在SPN 治疗中双孔胸腔镜手术的安全性相对更高。究其原因,双孔胸腔镜手术在胸腔镜的辅助下,手术切口较小,可避免胸腔长期暴露在空气中导致细菌繁殖,明显降低切口感染率,提高手术治疗安全性。另外,双孔胸腔镜手术后患者机体疼痛感较轻,可及早进行主动吹气球、咯痰、咳嗽等活动,促进肺早期复张及肺功能恢复,极大地减少了胸腔渗出液,降低肺部感染率。综上所述,给予SPN 患者双孔胸腔镜手术治疗,能够使创伤性更小、出血量更少、术后并发症减少、应激反应减轻,且患者术后的生活质量改善明显,具有较高的临床应用价值。
