非蛋白尿型糖尿病肾病
2020-09-02综述谢红浪审校
马 妍 综述 谢红浪 审校
糖尿病是全球的常见病和多发病,也是造成慢性肾脏疾病进展的常见高危因素之一。据国际糖尿病联合会(IDF)估计,糖尿病患病人数将从2017年的4.53亿上升到2045年的6.29亿。糖尿病肾病(DN)作为糖尿病最常见的严重并发症之一,约有20%~30%的1型或2型糖尿病患者受其影响,占新入肾脏替代治疗患者的40%,已经超过了慢性肾小球肾炎成为慢性肾脏病(CKD)进展到终末期肾脏病(ESRD)的首要病因[1]。我国糖尿病相关慢性肾脏病患者约2 430万人,其中 60.5% 的患者肾功能尚在正常范围但伴有蛋白尿[2]。蛋白尿是慢性肾脏病进展的重要危险因素,但非蛋白尿型慢性肾脏病已成为ESRD最常见的病因之一[3]。在过去的几十年里,糖尿病肾病(DN)患者ESRD的发病率略有下降,蛋白尿的发生率下降,但肾小球滤过率(GFR)降低的发生率上升。这一相反的趋势提示非蛋白尿型糖尿病肾病日益普遍[4]。非蛋白尿型糖尿病肾病(NP-DN)是指无显性蛋白尿(尿蛋白定量<500 mg/d)但已出现肾功能下降[eGFR<60 ml/(min·1.73m2)]和血管并发症的DN患者。年龄增长,反复心血管损伤(如高血压、心血管疾病和血脂异常)对肾脏的损害以及过度抑制的肾素-血管紧张素系统(RAS)都可能与 NP-DN的发生相关。本文将简述 NP-DN的发病机制,诊断标志物和治疗进展。
NP-DN的临床特征和流行病学
DN多起病隐匿,临床上常通过尿液检查,肾功能及病理改变明确诊断,并通过定期测量微量白蛋白尿,血清肌酐和eGFR监测其进展。经典DN肾脏病理改变为结节性肾小球硬化,可见肾小球基膜增厚和系膜扩张,K-W结节形成,以及间质血管改变,常伴有视网膜病变。NP-DN患者也可见DN典型病理改变,但其病变较轻,结节样改变较少,系膜扩张、肾小管间质血管改变较轻,可见正常或接近正常肾小球结构,视网膜病变发生率较低[5]。
经典的DN早期表现为肾小球内高压力、高灌注和高滤过,随后出现微量白蛋白尿、显性蛋白尿、GFR降低,最终可进展为ESRD。既往人们认为蛋白尿是DN的标志,常先于GFR下降出现。然而,一些研究表明,>50%的DN患者没有明显蛋白尿(尿蛋白<500 mg/24 h)[6]。在达美康缓释片百普乐对照评估研究(ADVANCE研究)中,10 640例2型糖尿病患者,正常白蛋白尿(尿微量白蛋白/肌酐比值UACR,<30 mg/g)占69.3%,微量白蛋白尿(UACR 30~300 mg/g)占26.9%,大量白蛋白尿(UACR>300 mg/g)占3.8%[7]。但在无蛋白尿的DN患者也可有GFR下降并进展至ESRD。在美国第3次国家健康和营养调查(NHANES Ⅲ)研究中,2型糖尿病合并慢性肾功能不全[eGFR<60 ml/(min·1.73m2)]的患者中,36%没有白蛋白尿;在排除使用RAS抑制剂治疗的患者后,33%的患者既没有糖尿病视网膜病变,也没有白蛋白尿[8]。此外,在某些情况下,DN患者的蛋白尿可以逐渐恢复正常水平,但GFR下降却会持续进展,在EURODIAB研究中35.5%的微量白蛋白尿DN患者逆转为正常白蛋白尿[9]。国内研究发现,72%的2型DN患者为正常白蛋白尿,且更常见于高龄、女性及血糖控制良好的人群[10]。因此,蛋白尿作为DN早期标志物具有一定局限性。根据RIACE研究,NP-DN死亡相关的风险因素包括心血管疾病、正常白蛋白尿范围内的高尿白蛋白排泄水平,以及较高的估算腰围[eWC,是指从RIACE研究的个体腰围测量得到的性别特异性线性回归方程计算得到的对数转换体质量指数(BMI)值],考虑大血管病变的可能。这与蛋白尿型DN的经典微血管特征,如糖化血红蛋白暴露和糖尿病视网膜病变等无关,提示非蛋白尿型肾损害是DN的另一种表型[11](表1)。

表1 DN与NP-DN的临床和病理特征
NP-DN 的发病机制
血管阻力增加动脉硬化和血管阻力增加可损害肾单位,并促进 NP-DN的发生和发展。在意大利肾功能不全与心血管事件多中心研究(RIACE研究)中,NP-DN患者心血管疾病患病率较高,提示大血管病变是某些NP-DN患者GFR下降的原因。最近的一项研究通过监测NP-DN患者的主动脉和臂踝脉搏波速度,发现患者动脉硬化程度增加,与动脉粥样硬化、心血管疾病的风险增加以及肾功能下降密切相关[12]。因此,NP-DN 患者动脉粥样硬化更明显,血管阻力更高,从而影响了肾小球功能并损害肾小管结构。此外,心血管疾病风险增加,可引起心血管疾病相关的急性肾损伤反复发作,加重肾脏损害。
高尿酸血症血尿酸水平升高与 NP-DN的发生密切相关。虽然尿酸是血液中的抗氧化剂,但也是有效的促氧化剂,并通过刺激还原型辅酶Ⅱ(NADPH)氧化酶破坏线粒体。尿酸水平升高还可能通过激活内皮细胞中表达的尿酸转运蛋白,而被内皮细胞吸收,引起炎症或氧化应激,引起内皮功能障碍。此外,尿酸可以导致血管平滑肌细胞释放一氧化氮,进而诱导内皮细胞功能失调,通过激活血管平滑肌细胞内的丝裂原活化蛋白激酶 (MAPK)通路、核因子κB 通路引起平滑肌细胞的增殖和RAS活化[13]。因此,尿酸水平长期升高会产生明显的血管改变,损害肾功能,从而导致 NP-DN。
细胞因子和炎症介质血清中肿瘤坏死因子α(TNF-α)的升高和Fas-FasL途径也与NP-DN相关[14]。TNF-α是一种关键的炎症介质,通过诱导趋化因子、干扰素γ(IFN-γ)诱导蛋白10(IP-10)、细胞间黏附分子1(ICAM-1) 和血管细胞黏附分子1(VCAM-1) ,直接引起肾小球血管收缩,降低了肾小球的血流量,降低了GFR,增加了对白蛋白通透性[16]。此外,TNF-α参与急性肾损伤(AKI)、血压的调节、血流量的调节和肾脏脉管系统的炎症。TNF-α和 Fas 在细胞凋亡中也起重要作用。FasL-Fas 系统通过活化肾细胞 Fas 受体调节免疫和炎症反应过程中肾脏的细胞凋亡,阻断FasL-Fas系统的小鼠模型可防止缺血再灌注实验对肾小管细胞的伤害[15]。因此,NP-DN中TNF-α和Fas水平升高可引起肾脏损伤。
NP-DN患者血管内皮生长因子(VEGF)和骨保护素(OPG)水平升高,在炎症和血管生成中发挥作用。在NP-DN患者中,VEGF 水平明显升高,可在 TGF-β存在的情况下导致细胞凋亡,并可能引起肾小球血管萎缩[16]。在小鼠模型中,血清 VEGF 水平升高会引起足细胞的对VEGF生成的反馈抑制,从而导致肾小球损伤[17]。此外,OPG在DN患者肾脏的高表达,可引起血管钙化,肾小球损害和蛋白尿,可用于提示外周动脉疾病,反映糖尿病肾病的严重性。此外,代谢应激、高血压和肾小球血管损伤也可能参与NP-DN的病理生理过程(图1)。
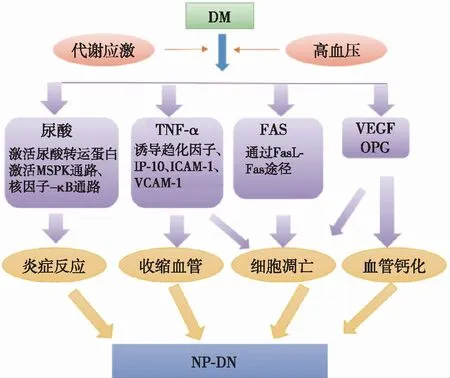
图1 NP-DN的发病机制DM:糖尿病;MAPK:丝裂原活化蛋白激酶;TNF-α:肿瘤坏死因子α;IP-10:干扰素γ诱导蛋白10;ICAM-1:细胞间黏附分子1;VCAM-1:血管细胞黏附分子1;VEGF:血管内皮生长因子:OPG:骨保护素;NP-DN:非蛋白尿型糖尿病肾病
急性肾损伤有研究表明,糖尿病患者AKI发生率增高,英国一项大样本回顾性调查显示,糖尿病人群AKI的发生率是非糖尿病人群的7.3倍(分别为 198/10万患者·年vs27/10万患者·年)[18]。AKI后即便肾功能恢复,也增加CKD的风险,与蛋白尿无关。Venot等[19]研究证实,糖尿病与非糖尿病人群AKI的发生率无差异,但需要透析治疗的比例更高,出院时血清肌酐水平更高。AKI多由短暂的肾脏低灌注或缺血引起,导致肾小管细胞、肾小球血管和管周间质的炎症和结构功能损害。微血管功能障碍是AKI发生的重要环节。微血管损伤引起内皮细胞扩张、凋亡或坏死,导致微血管阻塞,缺血后再灌注受抑制,肾脏再生延迟。此外,每次缺血损伤都会使肾内总血管面积减少,伴有内皮-间充质转分化,加重肾脏纤维化,增加CKD的风险[20]。因此,AKI可能通过微血管功能障碍参与了NP-DN的发生发展。
NP-DN的诊断标志物
鉴于现有的对 NP-DN 的认识,许多研究者鼓励对DN患者行常规肾脏活检。但是,诸如感染,出血和血管损伤等并发症限制了其在临床上的广泛使用。此外,肾脏活检并不能完全反映 NP-DN和DN患者病程中的血管病变。因此,发现更安全和容易使用的诊断标志物对于改善DN和NP-DN患者的早期诊断和治疗至关重要。
超声超声技术是一种替代方法,它为诊断和监测DN的进展提供了机会。与肾活检不同,超声是一种廉价的非侵入性检查,通过对肾脏解剖结构和功能的测量,可用于检查、分级DN和诊断其他相关的肾脏病变,如肾囊肿或结石等。最近研究表明,超声通过测量肾脏血管阻力的肾脏抵抗指数(renal Resistive Index,RRI),评估各个阶段的DN患者的肾功能,可以发现和监测 DN 和 NP-DN[21]。例如,对糖尿病患者的一项研究表明,在没有明显蛋白尿或肾动脉粥样硬化的糖尿病患者中,可有RRI 值升高[22]。此外,超声造影显像技术(contrast-enhanced ultrasound,CEUS)可监测DN患者各期肾脏血流灌注状态。CEUS的观察值如达峰时间(TTP)、平均通过时间(MTT)、峰值强度(PI),可用于诊断无明显蛋白尿糖尿病患者的血管损伤和肾内小血管阻力增加,曲线下总面积(AUC)与GFR成正比,一定程度上反映了肾功能的损害程度[23]。因此,超声检查可以用于诊断及区分DN和NP-DN,监测DN患者的血液动力学和形态学变化。
尿液外泌体DN的一个主要特征是肾小球足细胞的渐进性损伤和死亡,导致蛋白质渗漏到尿中。足细胞释放的尿外泌体是含有原细胞信息的微泡,足细胞源性信号转导因子(PDSTFs)是评估足细胞损伤的良好选择。近年来有关尿液外泌体的PDSTFs研究发现,Wilm-1肿瘤蛋白(WT1)是足细胞损伤的一种新的生物标志物,与肾小管间质纤维化和肾功能下降相关,可反映糖尿病患者早期肾脏的损害[24]。因此,尿液外泌体中WT-1为NP-DN的早期诊断提供了可能。
内皮素内皮素(ET)是一类具有强效血管收缩和促纤维生长作用的多肽。内皮素1(ET-1)是内皮素家族的主要亚型,存在于多种组织中,调节血管张力、细胞增殖和产生激素。内皮功能障碍会增加ET-1的产生,导致血管肥大、动脉粥样硬化和肾小球硬化。研究表明,糖尿病患者血浆ET-1水平升高先于蛋白尿,可能由于正常范围内尿白蛋白排泄增加和胰岛素抵抗[25]。血浆ET-1浓度的升高与蛋白尿增加和肾小球滤过率降低相关[26]。以上提示ET-1水平变化可能在NP-DN和DN早期诊断中发挥作用。
此外,对于DN和NP-DN血液和尿液中TNFα、TGF-β和其他白介素的水平变化检测的研究可能会为 NP-DN 提供更多的诊断标志物。有助于明确 DN 和 NP-DN 的不同发病机制和诊断标准。
NP-DN的潜在治疗手段
合理应用RAS抑制剂糖尿病肾病的具体治疗可分为4个主要部分:降低心血管风险、控制血糖、控制血压、抑制RAS。研究发现,对DN患者早期(eGFR>60 ml/min·1.73m2且ACR<30 mg/g)应用血管紧张素转换酶抑制剂药物,较晚期使用可以降低正常白蛋白尿或微量蛋白尿DN的心血管事件风险,延缓蛋白尿的进展,控制血压,发挥更好的肾脏保护作用[27]。此外,氯沙坦可通过降低血尿酸,发挥肾脏保护作用[28]。但是,过度抑制的RAS虽可能减少蛋白尿,但也可能导致GFR下降。因此RAS阻滞剂应早期应用,对所有接受RAS抑制剂治疗的患者,尤其是老年易感人群,应长期监测肾功能的变化。此外,需要新的治疗措施,弥补RAS抑制剂的疗效,改善临床预后。
钠-葡萄糖转运体2(SGLT2)抑制剂纠正肾小球超滤对DN患者,SGLT2抑制剂在控制血糖,纠正肾小球超滤,改善内皮细胞及血管平滑肌功能障碍,增加尿酸排泄等取得了突破性的进展。研究表明,SGLT2抑制剂可通过减少蛋白尿、减轻系膜扩张和间质纤维化等,作用于肾小球血流动力学,抑制肾脏炎症和氧化应激,从而改善糖尿病肾病[27]。在2型糖尿病患者思格列净心血管结局事件试验(EMPA-REG,OUTCOME研究)中,恩格列净几乎完全阻止了所有蛋白尿及非蛋白尿患者的GFR下降[29]。其可能通过纠正肾小球超滤发挥肾脏保护作用。糖尿病的肾小球超滤被认为是高血糖引起的肾小管过度生长的继发现象[27]。在正常蛋白尿的2型糖尿病患者中,这种改变也会导致肾小管损伤。在小鼠模型中,SGLT2抑制剂的使用被证明可改善内皮细胞及血管平滑肌功能障碍,改善DN动脉硬化,减轻血管阻力[30]。此外, SGLT2抑制剂可作用于近端肾小管转运蛋白SLC2A9(GLUT9)增加尿酸排泄,改善 DN 患者的血糖、体重和血压[31]。因此,SGLT2为延缓NP-DN肾功能损伤的进展提供了可能。
肝素及其衍生物肝素是有效的抗凝剂,常用于治疗和预防深静脉血栓、肺栓塞和动脉血栓栓塞。硫酸肝素和糖胺聚糖治疗可改善糖尿病小鼠的肾脏形态和功能异常[32]。不同于降压药的作用机制,肝素可减少蛋白尿并改善GFR,而不与肾素-血管紧张素-醛固酮系统相互作用。临床试验表明长期低剂量使用舒洛地特(一种肝素衍生物)可以降低蛋白尿并对DN、慢性肾脏病、高血压肾病和原发性肾小球肾炎提供肾脏保护作用[33]。因此,肝素可为作为一种传统降压治疗的辅助手段,有效的降低传统DN和NP-DN患者的蛋白尿。
己酮可可碱对抗炎症介质己酮可可碱是一种非特异性磷酸二酯酶TNF-α抑制剂。多项研究表明,己酮可可碱可延缓DN 进程或使其趋于稳定,并具有肾脏保护作用,例如降低 C 反应蛋白、TNF-α和长期透析的风险[34]。此外,己酮可可碱可减轻 DN 患者的肾小球新月体,肾小球硬化,系膜扩张和间质纤维化的进程[35]。因此,己酮可可碱有望用于降低NP-DN 患者升高的 TNF-α和其他细胞因子水平,改善肾血管和肾小球结构。
小结:炎症仍然是糖尿病和糖尿病相关并发症发病机制的中心因素。NP-DN现成为DN的主要形式,与合并大量蛋白尿的经典型DN相比,其慢性肾脏病进展速度较慢,预后相对较好,但NP-DN常合并心血管事件的风险。因此,仍需要更多的临床研究来明确DN和NP-DN在发病机制、诊断和治疗方面的差异,为预防、管理和治疗 DN 和 NP-DN 提供更多的措施。
