PDCA循环在全髋关节置换患者术后早期下床活动中的应用
2020-09-01郁嘉娴
陈 琼,郁嘉娴
(常熟市第二人民医院,江苏 苏州 215500)
全髋关节置换术是指采用人工髋关节假体来代替人体已发生病变的股骨头及髋臼的外科手术,是目前治疗髋关节疾患的主要方法。已有研究证实[1],髋关节置换术后早期活动可促进下肢血液循环,消除肿胀,缓解疼痛,防止深静脉血栓等并发症。在髋膝关节置换加速康复专家共识[2]中更是指出,手术当天即可床上及下床功能锻炼,但实际中仍有较多的患者由于各种原因延缓下床或不愿下床活动。PDCA循环又称戴明环,是管理学中的通用模型[3]。本研究旨在探讨PDCA循环管理法在全髋关节置换患者术后早期下床活动中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月~6月常熟市第二人民医院关节骨科同组医生实施全髋关节置换手术的患者为研究对象。纳入标准:首次行THA的患者;神志清楚,沟通无障碍。排除标准:非首次行THA的患者;合并严重心、肺、肝、肾、神经系统疾病的患者;精神障碍、沟通障碍者;术后出现并发症者。按照住院时间顺序分为对照组和PDCA组。
1.2 PDCA循环法
1.2.1 计划(P)
了解现状,对1月~3月行THA的55例患者术后下床活动情况进行回顾性分析,显示术后首次平均下床时间为7.8 d,术后3天内无患者下床活动,术后4~7天内下床活动的患者54.55%,出院前未下床患者9例(16.36%)。根据鱼骨图从人员、方法、物品、环境4方面进行要因分析,同类项归并后确认真因5项:(1)年轻医护人员缺乏相关专科知识;(2)健康宣教不到位;(3)患者早期下床活动意识薄弱;(4)每日输液量多;(5)助行器数量少及质量差。
1.2.2 实施(D)
(1)加强护士专业知识学习:①成立知识小讲堂,学习全髋关节置换术的相关知识;②随同医生查房,了解治疗手术经过;③查阅资料制定最新THA患者下床流程,并组织学习;④护士长利用晨间交接班时间进行专科知识提问,加强巩固。
(2)丰富健康宣教形式:①整理健康教育资料并制作成手册,图文并茂,发放给患者;②床位护士一对一指导,真人示范体位改变及助行器使用的方法,并及时评估掌握程度;③每月组织健康促进小讲座,家属患者齐努力;④向年轻家属推荐下床活动视频链接。
(3)加强患者及家属的健康教育:责任护士进行术前宣教的同时灌输术后早期下床活动的意义;介绍同种病例早期下床活动的效果;有条件的患者观看下床活动视频,增强信心。
(4)医护合作,促进患者早期下床活动:床位护士及时与医生沟通,按病情所需,尽量减少每日输液量,增加活动时间。
(5)提高助行器质与量:①入院时提前告知患者家属网上购买助行器;②增加科室助行器储备基数,发生故障及时维修;③正确使用助行器,减少使用损坏率。
1.2.3 检查(C)
(1)质量控制及阶段小结。护士长进行护理质量督查,2次/d,并以抽查方式检查患者下床指导的落实情况,以促进质量管理。(2)效果评定。4~6月所有符合纳入标准的患者做好下床时间记录及髋关节功能评分。
1.2.4 处理(A)
根据质量改进反馈,将实施THA患者术后下床活动流程标准化,同时纳入优质护理服务方案项目中。
附:全髋关节置换患者术后下床活动标准化流程
(1)术后当日麻醉恢复后即行踝泵运动及股四头肌等长收缩训练。
(2)术后第一天双手握住吊环挺起上半身,臀部抬离床面,保持10~15 s,重复5~10次,或以膝部为支点做挺髋动作,即抬臀;逐渐抬高床头高度至半坐位,逐渐延长时间,多次重复,为坐站做准备。
(3)术后第二天如患者条件允许即可直立训练,床边体位转换训练,包括:半坐―躺转换练习、坐―站转换练习、卧―站体位转换、转体训练等。
(4)下床后指导患者借助助行器进行前后交替迈步训练,逐渐过渡到步行训练。
( 5 ) 注 意 事 项: 下 床 活 动 穿 防 滑 鞋, 加 强 陪护,注意保暖。
1.3 评价方法
比较两组患者首次下床活动时间及术后7天时髋关节功能。
1.4 统计学方法
采用SPSS 23.0软件分析,行t检验、x2检验、秩和检验,检验水准α=0.05。
2 结 果
2.1 基线比较
两组资料均符合纳入标准,比较差异无统计学意义(P>0.05)。见表1。
表1 两组资料比较[n(%),±s]

表1 两组资料比较[n(%),±s]
对照组(n=55) PDCA组(n=48) x2/t P性别 0.014 0.905男 20(36.36%) 18(37.50%)女 35(63.64%) 30(62.5%)年龄 67.65±6.95 65.88±5.25 1.441 0.153文化程度 0.388 0.824小学及以下 42(76.36%) 36(75%)中学 11(20%) 9(18.75%)大专及以上 2(3.64%) 3(6.25%)疾病类型 0.894 0.640股骨颈骨折 28(50.90%) 20(41.67%)股骨头坏死 12(21.82%) 12(25%)髋关节炎 15(27.28%) 16(33.33%)
2.2 实施PDCA前后两组患者术后下床活动情况比较(见表2)
2.3 实施PDCA前后两组患者术后7天时髋关节功能的比较(见表3)
3 讨 论
早期下床活动是预防卧床并发症的有效措施,更是快速康复理念中的关键环节。医疗技术水平的提高,假体材料的完善为术后早期下床活动提供了客观条件,但调查[4]发现健康教育的缺失、资源配备的不足、心理因素的影响、家庭支持的匮乏等都制约了患者的早期下床活动。PDCA循环管理法通过对存在的问题详细分析后,制定有效的整改措施并加以落实。本研究将PDCA循环管理手段应用于全髋关节置换术后早期下床活动的管理,结果显示PDCA循环实施后THA患者术后首次下床时间由原来的7.8 d缩短至3.7 d,差异有统计学意义(P<0.05),术后3天内下床实现了零突破,下床执行率显著提高,由此可见,PDCA循环管理有效地提升了患者对早期下床活动的认识,结合多种宣教形式,使其能主动参与和配合,解除心中疑虑,实现早期下床。本研究表明除了下床时间的缩短,还对髋关节功能的提高起作用。从表3可见,PDCA组的Harris总分显著高于对照组,差异有统计学意义(P<0.05),与李英[5]等研究结果相一致。究其原因,早期下床活动促进全身血液循环,充分发挥肌肉泵作用,使得全身肌肉功能得到锻炼,加强了肌肉力量,稳定了关节,患者也从卧床到下地行走,更早更直接地看到了手术效果,增强了康复信心,为早期恢复日常生活活动打下基础。但畸形项内容比较无差异,这可能与手术已解决患肢畸形问题有关。在本次PDCA实施过程中,全科人员的专业理论知识、下床活动指导技能水平、早期活动意识、分析解决问题能力、团队协调合作能力都得到了一定程度提高。
表2 两组下床活动情况比较(±s)
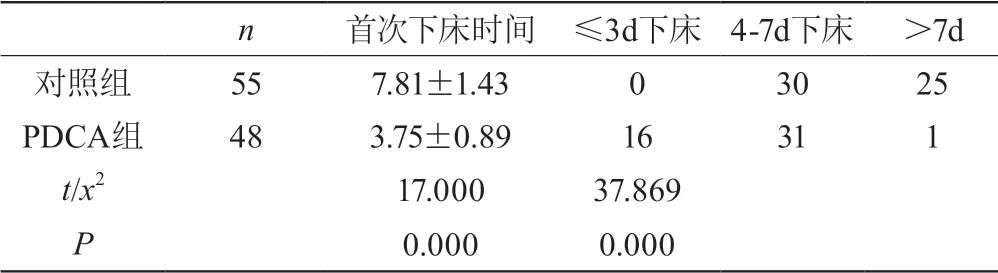
表2 两组下床活动情况比较(±s)
n 首次下床时间 ≤3d下床 4-7d下床 >7d对照组 55 7.81±1.43 0 30 25 PDCA组 48 3.75±0.89 16 31 1 t/x2 17.000 37.869 P 0.000 0.000
表3 两组术后髋关节功能评分比较 (±s)

表3 两组术后髋关节功能评分比较 (±s)
n 疼痛 功能 畸形 活动度 总分对照组 55 36.71±5.70 19.44±4.58 3.89±0.38 3.99±0.33 63.20±9.63 PDCA组 48 42.22±6.10 25.42±2.91 3.99±0.11 4.31±0.96 76.58±6.30 t 4.737 7.777 1.764 2.322 8.212 P 0.000 0.000 0.062 0.022 0.000
总之,通过PDCA循环对全髋关节置换患者术后早期下床活动进行持续质量改进,使下床规范化,流程标准化。提高了患者对早期下床活动的认识,促进了早期康复;提高了护理人员对早期活动的重视程度,提高了护理质量。
