听神经病合并内听道狭窄人工耳蜗植入2例
2020-08-26杜海侨罗意陈伟冀飞
杜海侨 罗意 陈伟 冀飞
1中国人民解放军总医院耳鼻咽喉头颈外科医学部
2国家耳鼻咽喉疾病临床医学研究中心
3聋病教育部重点实验室
4聋病防治北京市重点实验室
听神经病(Auditory Neuropathy,AN)是一种外毛细胞功能正常,但内毛细胞和听神经突触和/或听神经本身功能不良,导致声音编码信息传导障碍的疾病。内听道狭窄是指内听道直径小于3mm,通常合并有其他内耳畸形,例如听神经发育不良、耳蜗畸形和半规管畸形。现将我科收治的2例听神经病合并内听道狭窄行人工耳蜗植入(Cochlear Implantation,CI)患者的临床资料汇报如下。
1 病例资料
病例1,患者男,2岁5个月,因“发现患儿听力差2年余”入院。患儿出生时和1个月时行双耳听力筛查均未通过,遂在当地医院进行听力学检查,诊断为“极重度感音神经性聋(双)”。对鞭炮、飞机等声音有反应,只会简单喊“爸爸、妈妈、伯伯”等双音节词,不能正常交流。我院门诊行内听道磁共振水成像(2016-10-11)结果显示:双侧内听道不对称,右侧内听道狭窄,形态异常,呈分叉状,内听神经显示模糊,提示右侧内听道发育异常。为求人工耳蜗植入手术入院。患儿精神状态良好,体力情况良好;无外伤史,无脑膜炎病史,无耳毒性药物接触史,无耳聋家族史。查体:发育正常,营养良好,神志清楚。专科情况:双耳廓无畸形,双耳道通畅,双侧鼓膜完整,标志清楚。双乳突区无压痛。耳后及颈部未见瘘口。音叉检查无法配合。听力相关检查结果见图1。入院诊断:1.极重度感音神经性聋(双);2.听神经病(双);3.内听道狭窄(右)。遂于2016-10-18在全麻下行左侧人工耳蜗植入、电子编程术,术中NRT反应正常,各电极均可引出波形。术后未发生眩晕、面瘫等并发症。术后复查,行颅脑MRI结果如图2所示:左侧CI植入体在位良好;CI术后助听听阈如图3所示,CI开机半年后随访MAIS问卷得分为7分。患儿由于自幼听力差,未在CI术前关注到病情变化情况;术后随访4年中,没有出现听神经病病情恶化的情况。康复情况如下:开机3年以来,患儿坚持进行机构和家庭的联合康复训练。在当地康复机构进行听力康复,每周2-3节课,一节课进行一个半小时,采用的是一对一的教学模式,家长不在场。家长每日给孩子课后康复训练2个小时,周末进行更多训练。

图1 听力学检查结果(病例1)Fig.1 Audiometry at pre-operation(case 1)
图2 术后颅脑MRI示左侧CI在位良好Fig.2 Postoperative cranial MRI showed the left-CI was in the proper place

图3 术后助听听阈Fig.3 Aided hearing threshold at post-operation
病例2,患者女,1岁11个月。因“发现患儿听力差1年余”入院。患儿出生时和3个月时行双耳听力筛查均未通过。我院门诊行内听道磁共振水成像(2018-01-03)结果显示:双侧内听道不对称,右侧内听道狭窄,右侧内听道内面听神经显示不清,提示右侧内听道狭窄。基因检测结果(2018-01-01)示:①MYH14;NM_0010077186;c.580A>C:错义突变,暂未发现该位点致病性的相关报道。②MT-RNR1;NC_012920;m.745A>G:线粒体突变,已有该位点的相关文献报道,但临床意义未明。遂为求进一步诊治入院。患儿精神状态良好,体力情况良好;无外伤史,无脑膜炎病史,无耳毒性药物接触史,无耳聋家族史。查体:发育正常,营养良好,神志清楚。专科情况:双耳廓无畸形,双耳道通畅,双侧鼓膜完整,标志清楚。双乳突区无压痛。耳后及颈部未见瘘口。音叉检查无法配合。听力相关检查结果见图4。入院诊断:1.极重度感音神经性聋(双);2.听神经病(双);3.内听道狭窄(右)。遂于2019-07-16在全麻下行左侧人工耳蜗植入、电子编程术,术中NRT反应正常,各电极均可引出波形。术后未发生眩晕、面瘫等并发症。CI开机3个月后随访MAIS问卷得分为10分。患儿由于自幼听力差,未在CI术前关注到病情变化情况;术后随访半年中,没有出现听神经病病情恶化的情况。康复情况如下:开机后患儿坚持进行机构和家庭的联合康复训练。每周工作日在当地康复机构进行听力康复。每天两节课,第一节课在上午,时间为半个小时,采用的是一对一的亲子教学模式;第二节课在下午,时间为一个小时,采用大班的教学模式。家长每日给孩子课后康复训练4-5个小时,周末进行更多训练。
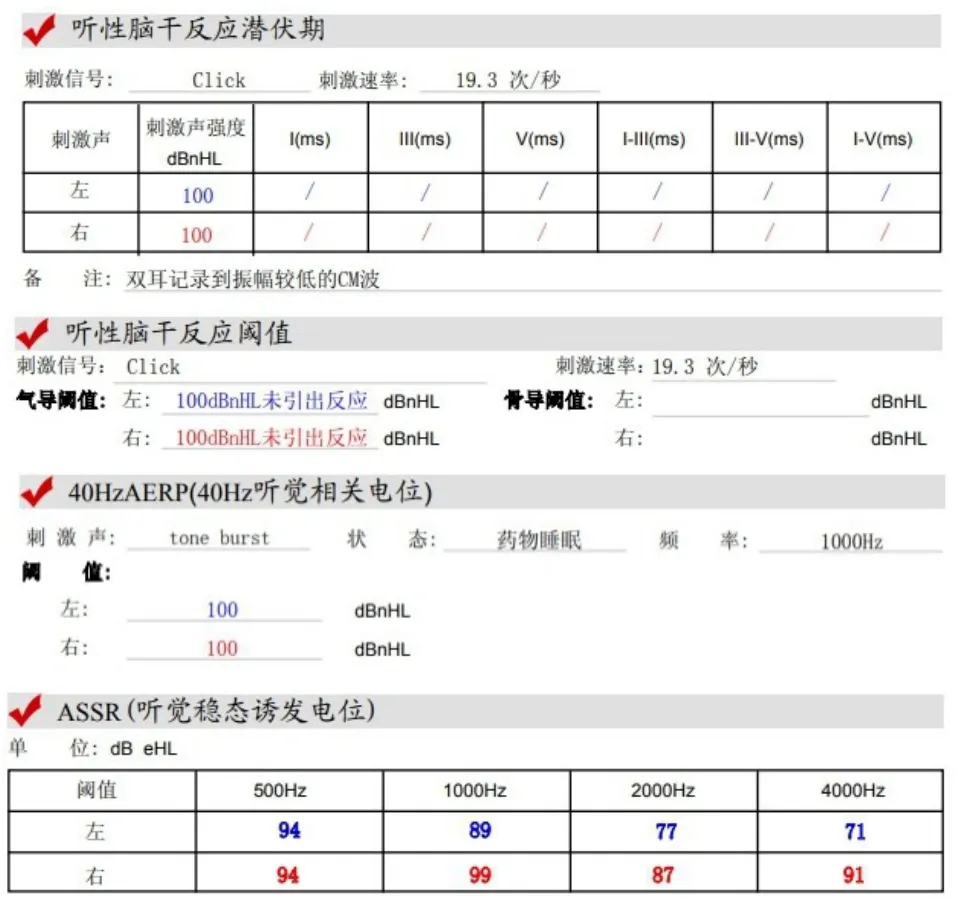

图4 听力学检查结果(病例2)Fig.4 Audiometry at pre-operation(case 2)
2 讨论
听神经病是导致婴幼儿及青少年听力言语交流障碍的常见疾病之一,约1/7000的新生儿存在听神经功能异常,占儿童永久性听力损失的10%[1]。据统计,先天性感音神经性耳聋患者中20%存在内耳异常,其中12%合并有内听道狭窄。换而言之,合并内听道狭窄的先天性感音神经性耳聋者约2%。
遗传因素、缺氧、早产和高胆红素血症,都是听神经病的高危因素。该病的发病时间分两个年龄段,大部分在新生儿和儿童期出现症状,也有部分在青少年期或成年早期发生。10岁以下最多见,没有明显性别差异。内听道狭窄通常与其他一些内耳异常并存,例如耳蜗神经发育不良,耳蜗畸形等等。Ai等[2]对21位内听道狭窄患儿的研究发现大多数患儿具有听神经病的听觉特征,而均未发现任何先前描述的听神经病危险因素;另外,无论是否合并其他内耳畸形,内听道狭窄患儿的听神经病患病率比其他先天性感音神经性耳聋患儿要高得多。对于内听道狭窄与听神经病之间的关系目前虽少有文献描述,但由此可以推断内听道狭窄可能与听神经病存在相关性。
目前对听神经病的临床诊断主要依靠临床表现和听力学检查。内听道狭窄的诊断则依赖于高分辨率CT,内听道直径小于3mm可诊断为内听道狭窄。现阶段对于听神经病的临床干预,以助听器和人工耳蜗为主,药物治疗仍处于摸索阶段。关于二者的效果,现有文献比较主流的结论是,患者可以从助听器和人工耳蜗获得不同程度的听力功能改善,但个体差异较大,人工耳蜗对听觉言语的改善效果更为确切[3]。内听道狭窄既往被认为是人工耳蜗植入的禁忌证,但随着越来越多内耳异常人工耳蜗植入的报道,现在不再是禁忌证之一,而Jeong等[4]的研究结果显示内听道狭窄CI者术后的康复效果较差。
本文收录的两例病例均为双侧听神经病合并单侧内听道狭窄患者,手术侧为非内听道狭窄侧,术后康复效果尚可观。手术侧别的选择,对于单侧内听道狭窄而对侧未见畸形的患者而言,选择非内听道狭窄侧进行CI植入则术后效果更为可靠;对于双侧内听道狭窄者,即便双侧均有可测得的客观听力,在蜗神经发育可以考虑手术的基础上,宜选择助听器有效或者行为测听较好的一侧手术,以确保术后效果。对于听神经病伴内听道狭窄的患者,不仅要在术前全面评估,更要求与患者及患者家属充分沟通:不仅要保证患者及家属在术前全面了解病情、对手术效果有合理认知,还要确保术后调机及言语康复训练的高依从性。
听神经病患者的病变发生部位对其CI后的效果至关重要,磁共振虽然可以辅助判断听神经发育不良或纤细等问题,但对于该病的诊断以及临床效果判断,其整体价值有限。内听道狭窄者同样,借助CT及MRI的影像学结果,无法在功能性上进行评估。因此,随着诊断技术的发展,我们需要更有效的技术手段对病变部位和病情程度进行判定。望新技术产生,可以对听神经病患者的感受器、突触、听神经和脑干等不同的病变部位精准定位,对内听道狭窄者的听神经、蜗神经情况准确判断,从而达到为患者提供精确干预手段的目的。
