产后盆底器官脱垂发生及影响因素
2020-08-24蒋本贵张莉英
支 霜 蒋本贵 张莉英 李 岩
宁波市妇女儿童医院(315000)
研究[1]已发现第二产程延长、急产、多产、胎头过大等均可加重盆底组织损伤,诱发盆腔器官脱垂(POP)。年轻妇女因先天性发育不良、盆底组织松弛,也会增加POP发生几率。但上述因素均非单一,POP是在多种因素共同作用下发生。国内目前也有许多有关POP发生机制的研究,但所得结果结论不尽相同[2-3]。本研究以宁波地区育龄妇女为研究对象,调查女性产后POP发生情况及高危因素,为临床控制和降低POP发生提供证据。
1 资料和方法
1.1 研究对象
选择宁波市妇女儿童医院2015年-2018年收治的产妇,均来自宁波市各个地区,为产后6~8周行常规检查,在宁波生活≥10年,临床资料完整。排除标准:患有阴道活动性流血;既往有尿失禁或粪失禁病史;既往有POP史和盆腔手术史;多胎妊娠;患有恶性肿瘤疾病;哮喘、产前长期腹压增加(>1个月);安装心脏起搏器。所有纳入对象均自愿签署研究知情同意书。本研究获医院伦理委员会审批。
1.2 研究方法
1.2.1数据收集 汇总提取产妇临床资料,对无明确记录信息,由护理人员通过电话询问后补充填写;根据病案收集可能影响产妇发生POP的因素,包括劳动强度(脑力劳动和体力劳动:轻度、中度,分级标准按照《体力劳动强度分级》)、体质指数(BMI)(≥23 kg/m2,<23 kg/m2)、产次(<2次,≥2次)、本次分娩方式(阴道分娩、紧急剖宫产、选择剖宫产)、会阴自然裂伤情况、产钳助产史、妊娠期高血压。
1.2.2 POP检查及诊断 妇科医生对产妇进行POP检查,POP诊断参考相关诊治指南[4]:0度为无脱垂,Ⅰ度为脱垂最低部位在处女膜内1 cm以上,Ⅱ度为脱垂最低部位在处女膜内外1 cm之间,Ⅲ度为脱垂最低部位超过处女膜外1 cm以上,Ⅳ度为阴道或者子宫全部脱出。
1.3 统计学处理
采用SPSS19.0统计学软件,计数资料用(%)表示,单因素分析用χ2检验,多因素分析用多分类有序logisitc逐步回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 产后POP情况
研究共纳入1030例产后育龄妇女,POP患者725例(70.4%),其中阴道前壁膨出551例(53.5%),阴道后壁膨出502例(48.7%),子宫脱垂81例(7.9%);POP脱垂部位以阴道前壁膨出为主,脱垂程度以Ⅰ度脱垂为主。2015-2018年妇女产后POP的发生率比较无差异(χ2=5.358,P=0.147),但呈增长趋势(χ2线性=5.218,P=0.022)。见表1。
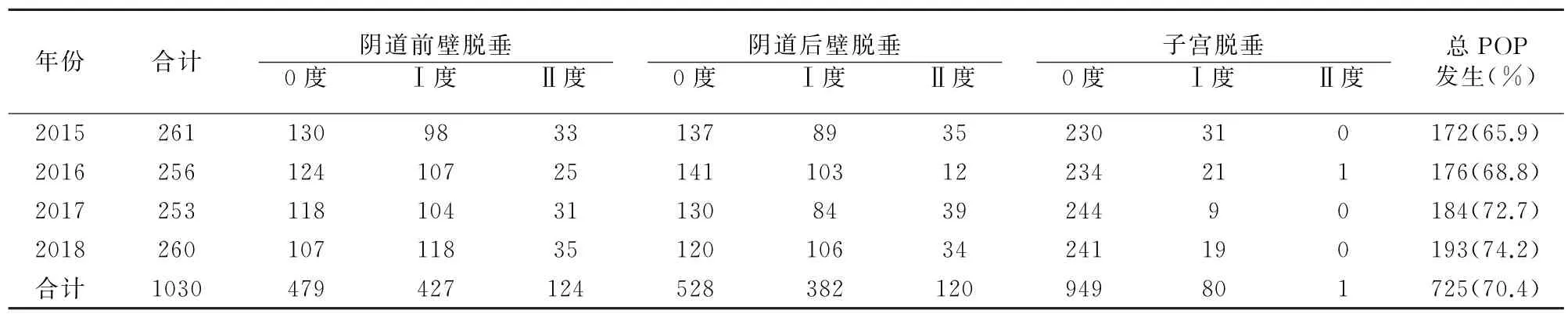
表1 各年份育龄妇女产后POP情况(例)
2.2 育龄妇女产后发生POP单因素分析
单因素分析结果显示,发生POP与未发生POP孕妇中BMI、产次、本次分娩方式、会阴自然裂伤和合并高血压等存在差异(P<0.05)。见表2。
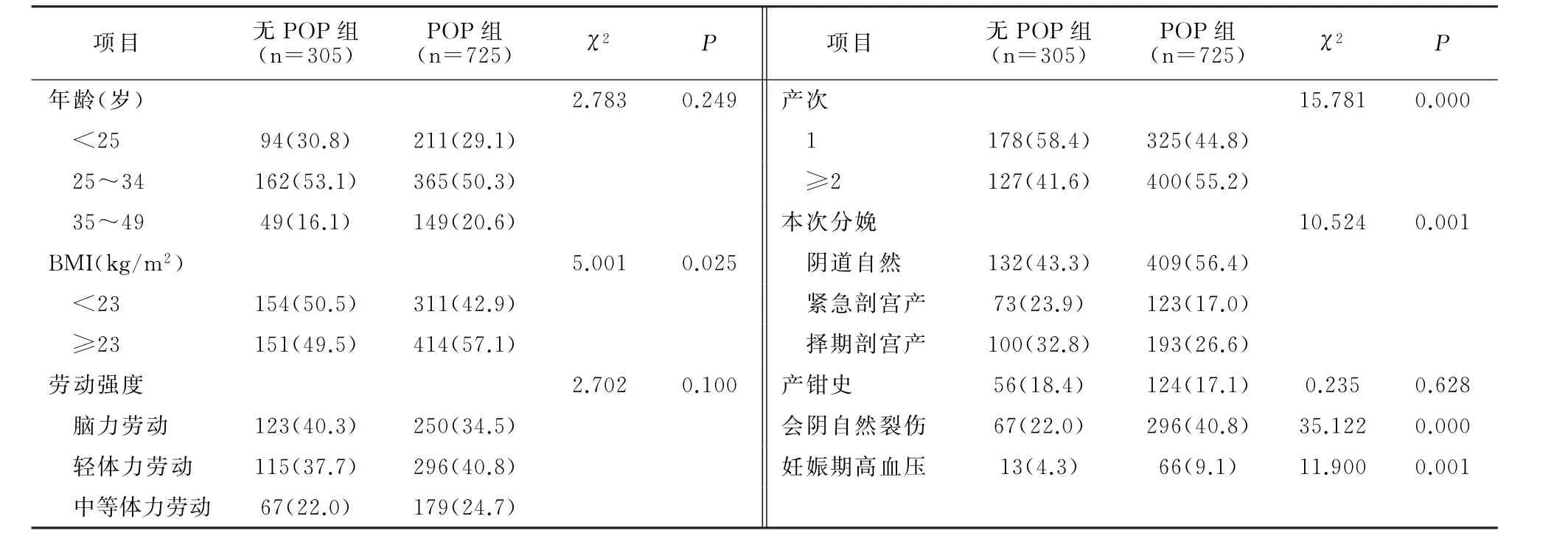
表2 产后发生POP的单因素分析[例(%)]
2.3 产后发生POP多因素分析
将单因素分析中的延续因素以及其他研究中常见的因素行多分类有序logistic回归模型,分析显示产次≥2次、阴道分娩、会阴自然裂伤和妊娠期高血压等均是影响产妇POP的高危因素(OR>1,P<0.05)。见表3。
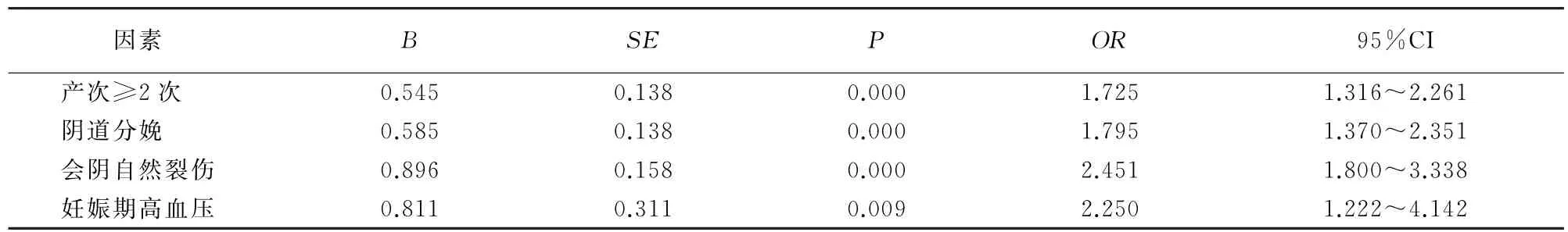
表3 影响产后发生POP的多因素分析
3 讨论
3.1 育龄妇女产后POP患病情况
本研究POP发生率为70.4%,以阴道前壁膨出最多,脱垂程度以Ⅰ度脱垂为主。纪红蕾[5]等调查上海同仁医院产后门诊常规体检产妇852例的POP发生情况,有84.25%阴道膨出,阴道脱垂(综合)发生率达84.25%,阴道前壁膨出发生率83.89%,阴道后壁膨出发生率48.68%,子宫脱垂仅发生5例(0.58%)。张丽等[6]调查济南市妇幼保健院分娩的产妇248例,发生阴道膨出51.61%、阴道前壁膨出47.58%、阴道后壁膨出44.35%、子宫脱垂23.79%。本组产后POP发生率略低于纪红蕾但高于张丽研究结果,且各研究中POP发生类型也不同。由此可见,不同地区妇女产后POP的发生及发生类型有一定差异,本次调查的产后POP患病率和子宫脱垂率相对较低,可能与本院剖宫产率或纳入产妇类型有关。本院2015-2018年产后POP的发生率在65.90%~74.23%呈增长趋势,分析可能与近几年二胎生育率上升和剖宫产率变化有关,有待进一步分析。
3.2 育龄妇女产后发生POP影响因素分析
本研究分析显示,产次是妇女产后发生POP的危险因素。这是因为妊娠期间子宫的重量和位置的改变会对盆底韧带、筋膜及肌肉产生长时间的牵拉作用,导致组织出现慢性损伤;加之妊娠过程中腹腔内压力的增大和分娩宫缩对盆底的不可逆损伤,都会增加POP发生风险。而针对不同分娩方式对POP发生率的影响,有研究发现阴道分娩会增加产后POP的发生率[7]。这是因为分娩期间,胎儿逐渐由子宫向宫颈部位移动,胎儿先露部分对盆底造成持续挤压。而胎儿在经过软产道娩出过程中,又会进一步拉伸扩张盆底组织,导致盆底肌肉等组织的张力加大,严重时甚至可能出现结缔组织断裂与分离。Ashton-Miller等[8]采用分娩电脑摹拟分娩过程,发现在分娩过程中产妇盆底神经拉伸达0.33倍,肛提肌拉伸高达3.3倍。因此,相对于其他分娩方式,阴道分娩会提高POP疾病的发生率,盆底功能损伤也更易出现在阴道分娩产妇中。
阴道分娩过程中胎儿会在宫颈口受到挤压,会阴受到明显压迫导致自然裂伤或扩展,导致阴道前壁严重损伤。而当产褥期产妇从事体力劳动时,腹压增高则会将未复旧的增大子宫经扩张的尿生殖裂孔推向阴道,增加POP的发生。王毅等[9]研究中,将产妇会阴损伤分为3种,POP患病率自然顺产无产道裂伤者为15.1%,裂伤或侧切缝合者为24.6%,裂伤未缝合者为48.8%,裂伤或侧切者的POP患病率明显高于无产道裂伤者。
高血压是近年来临床探讨POP发生的一个新兴指标。丛云凤等[10]收集了583例临床资料,发现无高血压产妇的POP发病率仅为15.5%,患有高血压产妇的POP发病率为27.1%。张志红等[11]研究则指出慢性高血压与POP发生无关,但与压力性尿失禁的发生相关。本研究显示妊娠期高血压是POP发生的危险因素,考虑与糖尿病等其他慢性疾病的发生有关。但高血压作为POP发生的可能影响因素仍存在争议。
3.3 其他因素与POP的关系
本研究年龄、工作劳动强度和胎儿体重对阴道分娩影响不明显。分析原因,一方面由于本次研究设置了年龄限制,纳入样本均为育龄妇女,年龄在该阶段的影响效果并不显著;其次,随着健康知识的普及和经济发展,宁波地区育龄妇女孕期多会进行适当运动锻炼,孕期摄入营养也更加均衡,产妇身体素质相对良好,胎儿体重更易控制在合理范围。在加之生活水平的提高,女性生育后产褥期基本不参与强体力劳动,降低了工作劳动强度对POP的影响。
综上所述,2015-2018年宁波地区育龄妇女产后POP的发生率呈上升趋势。产次≥2次、阴道分娩、紧急剖宫产、产道裂伤未缝合和妊娠期高血压是影响产妇发生产后POP高危因素。医疗机构在孕期及产后应加强相关知识的宣传和指导,为妇女POP的早期预防和康复奠定基础。
