卵巢子宫内膜异位囊肿治疗方式对卵巢功能及妊娠结局的影响
2020-08-24乔英琴毛世华
舒 丹 乔英琴 彭 燕 毛世华
重庆三峡中心医院(404000)
卵巢囊肿多发于育龄期女性,其中约50%患者可继发不孕症[1-2]。目前,治疗卵巢囊肿的常用方式有腹腔镜下卵巢囊肿剥除术和B超引导下囊肿穿刺术,两种术式临床效果较明确,但对后期卵巢功能及妇女受孕临床结局的影响报道较少。本研究回顾性分析卵巢囊肿患者的临床资料,为临床治疗卵巢囊肿手术方式选择提供依据。
1 资料和方法
1.1 一般资料
回顾性收集2017年12月-2018年12月本院收治的卵巢囊肿患者100例,年龄20~45岁,根据手术方式分为腹腔镜剥除术组和B超穿刺组各50例。纳入标准:①经B超检查、血清CA125检查及病理学检查确诊为卵巢囊肿;②术前性激素水平正常,月经周期28~30d;③已婚或有性生活史;④患者同意本研究方案并签署知情同意书。排除标准:①恶性肿瘤;②术前3个月内使用激素类药物治疗;③合并内分泌疾病、甲状腺疾病、肝肾疾病、心血管疾病和血液系统疾病;④手术禁忌;⑤既往存在妇科手术史;⑥不配合后期随访研究。本研究经本院伦理委员会审批。
1.2 治疗方法
患者均在月经期后3~7d实施,常规术前准备。腹腔镜下卵巢囊肿剥除术:行全身麻醉,根据卵巢囊肿大小、位置选取适宜腹部手术切口。在患者脐部切口将腹腔镜置入,在左或右下腹分别刺入5mm和10mm的Trocar,使用长穿刺针刺入囊肿,实施腹腔镜下对卵巢囊肿进行剥除手术,术中同时行黏连分解。B超穿刺手术组:经阴道B超确定囊肿位置确定及穿刺方向,B超引导下采用穿刺针经引导后穹隆刺入囊肿,同时用注射器将囊肿液抽取,若液体过于粘稠,可用生理盐水稀释直至抽取完全。
1.3 观察指标
记录两组手术时间、术中出血量、术后肛门排气时间、术后并发症和复发例数等。比较两组术前、术后1个月、术后6个月的性激素水平,包括黄体生成素(LH)、雌二醇(E2)和卵泡刺激激素(FSH),试剂盒购自上海信帆生物科技有限公司。统计所有患者术后1年妊娠情况,以尿绒毛膜促性腺激素(hCG)呈阳性或血β-hCG>10U/L判定为妊娠。术后3个月根据患者临床症状评定临床疗效:①完全缓解:痛经症状消失或B超下囊肿区域消失;②部分缓解:痛经症状减轻50%以上或B超下囊肿区域减小50%;③未缓解:痛经症状未减轻或B超下囊肿区域未消失[3]。优质胚胎:B超观察下胚胎发育良好,发育正常,且与孕周相符。复发:术后B超检查超过2次月经周期后提示卵巢囊肿病灶,或提示新发盆腔触痛结节,或呈周期性、渐进性痛经症状,或血清CA125>35IU/ml。
1.4 统计学方法
2 结果
2.1 两组一般资料比较
腹腔镜组50例,年龄31.6±5.9岁,体质指数(BMI)22.0±3.5 kg/m2,囊肿直径4.58±0.98 mm;B超穿刺组年龄30.0±5.0岁,BMI 22.1±3.8kg/m2,囊肿直径4.62±1.02mm。两组比较无差异(P>0.05)。
2.2 两组术中情况比较
腹腔镜组手术时间(49.7±3.8 min)、术中出血量(133.8±11.1 ml)、术后肛门排气时间(23.3±2.3 h)均长于B超组(43.8±3.1 min、96.5±9.1 ml、16.8±2.0 h)(均P<0.05)。
2.3 两组术后缓解率比较
腹腔镜组术后完全缓解31例、部分缓解15例、未缓解4例,缓解率(46例,92.0%)高于B超穿刺组(32例,64.0%)(完全缓解18例、部分缓解14例、未缓解18例)(P<0.05)。
2.4 两组术后性激素水平比较
术后腹腔镜组LH、E2、FSH水平均高于B超组,窦卵泡数低于B超穿刺组(均P<0.05)。见表1。
2.5 两组术后并发症及复发情况比较
腹腔镜组并发症发生率、术后复发率均高于B超穿刺组(P<0.05)。见表2。
2.6 两组妊娠结局比较
术后两组受孕比例无差异(P>0.05),但腹腔镜组优质胚胎比例低于B超穿刺组、自然流产率高于B超穿刺组(P<0.05);两组不良妊娠比例无差异(P>0.05)。见表3。
表1 两组术后性激素水平及窦卵泡数比较()
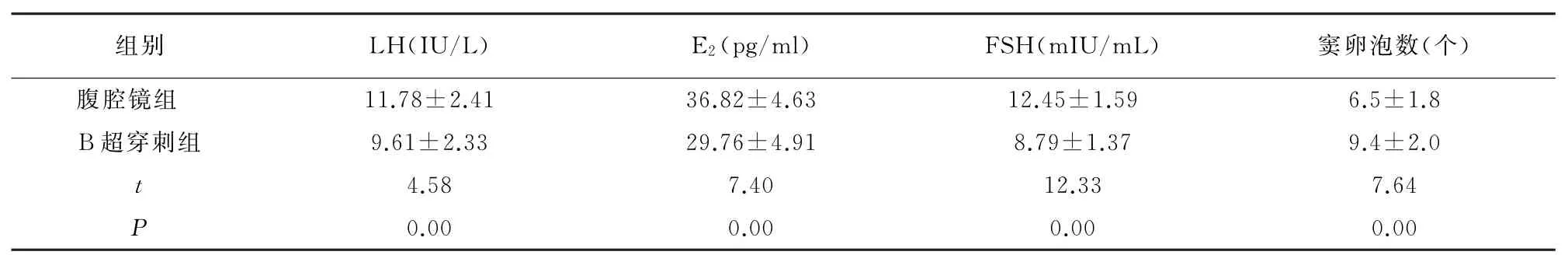
表1 两组术后性激素水平及窦卵泡数比较()
组别 LH(IU/L) E2(pg/ml) FSH(mIU/m L) 窦卵泡数(个)腹 腔 镜 组 11.78±2.41 36.82±4.63 12.45±1.59 6.5±1.8 B超 穿 刺 组 9.61±2.33 29.76±4.91 8.79±1.37 9.4±2.0 t 4.58 7.40 12.33 7.64 P 0.00 0.00 0.00 0.00
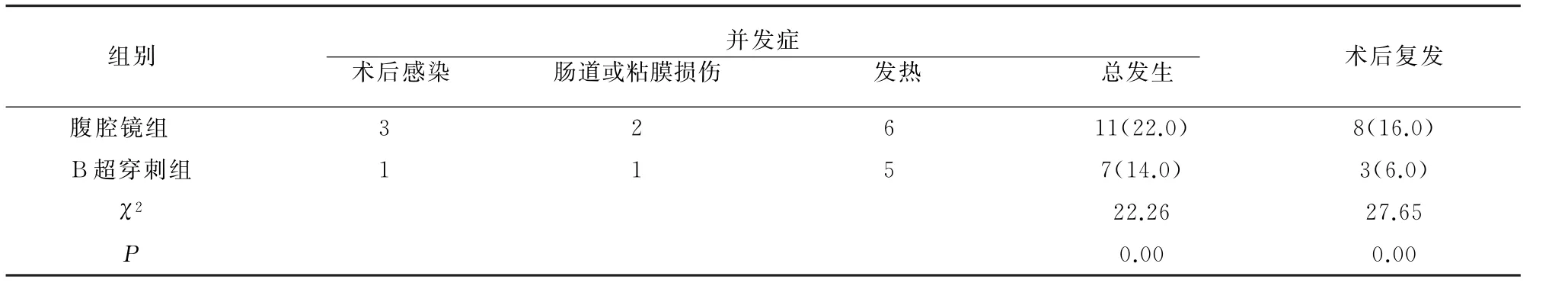
表2 两组术后并发症及复发情况比较[例(%)]
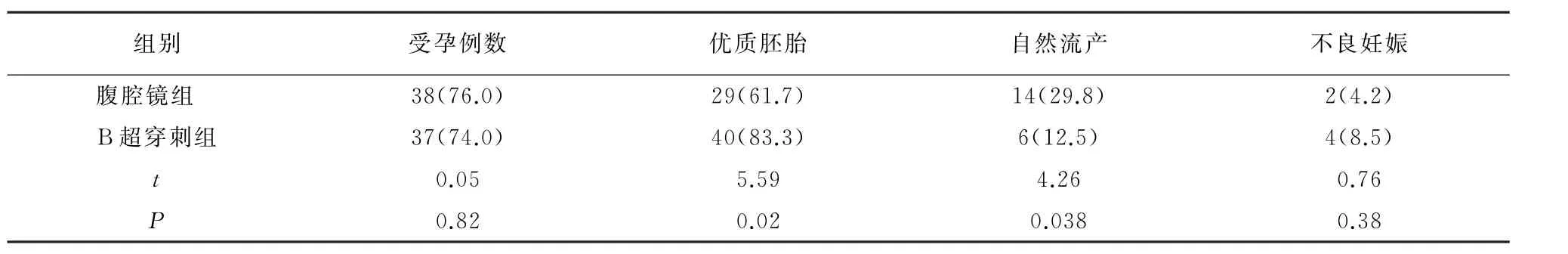
表3 两组妊娠结局比较[例(%)]
2.7 影响自然流产因素的logistic回归分析
将是否发生自然流产作为因变量,将年龄、BMI、吸烟史、囊肿直径、LH、E2、FSH、窦卵泡数、手术方式作为自变量进行多元logistic回归分析,结果显示LH、E2、FSH、窦卵泡数、手术方式均是发生自然流产的相关影响因素。见表4。
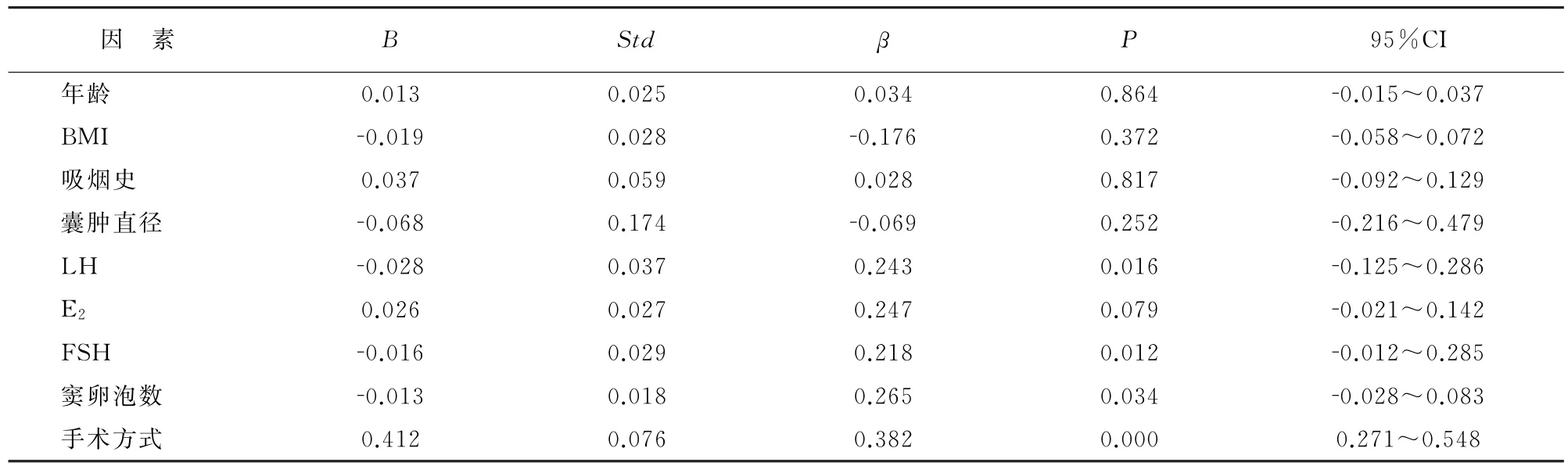
表4 影响自然流产因素的logistic回归分析
3 讨论
卵巢囊肿以良性为主[4-5]。良性囊肿包块会逐渐发展并向腹腔内移动,引起腹腔感染,同时存在恶变的风险。而恶性卵巢囊肿若不及时处理,可能会继续发展恶化。无论良性还是恶性卵巢囊肿均会影响患者生育甚至生存质量。因此,临床上对卵巢囊肿须采取积极有效的治疗措施,对育龄女性治疗后有助于其受孕需求[6-7]。
卵巢囊肿主要以手术治疗为主,多使用经腹卵巢囊肿剥除术,该术式空间充足,可完整剥离卵巢囊肿,操作快捷;但由于开腹手术创伤较大,对盆腔及卵巢等器官组织的刺激较大,术后并发症发生率较高,因而不适用于对卵巢功能有保留要求或育龄期女性[8-9]。近年腹腔镜卵巢囊肿剥除术得到推广,其可完全剥除卵巢囊肿,仅须1个观察孔和2个操作孔即可完成手术,对盆腔和卵巢创伤较轻微,达到微创要求[10-11]。B超引导下卵巢囊肿穿刺术是在B超引导下经阴道进行囊肿穿刺,治疗卵巢囊肿。但目前关于腹腔镜卵巢囊肿剥除术和B超引导下卵巢囊肿穿刺术治疗后效果比较尚无定论。因此本研究对比进行讨论,以期为临床育龄期女性卵巢囊肿治疗选择提供参考。
本研究结果显示,腹腔镜剥除术组手术时间、术中出血量及术后肛门排气时间均高于B超穿刺组。由于腹腔镜剥除术需多次创面止血,使手术时间相对较长、出血量较多。腹腔镜剥除术组缓解率高于B超穿刺组,可能是由于腹腔镜剥除术可将病灶图像放大,视野清晰度较高,可对囊肿进行有效剥除;且在腹腔镜辅助探查下可全面检查盆腔,对病变组织清除,对常规检查不易观察到的微小病灶也可进行电灼及电凝破坏,使囊肿组织更易松解黏连[12]。腹腔镜剥除术组并发症发生率、术后复发率高于B超穿刺组。因此,若采用腹腔镜剥除术治疗卵巢囊肿应注意预防术后感染或发热等并发症;而采用B超穿刺术时应尽可能对囊肿组织进行彻底清除,以预防术后复发。
LH、E2、FSH可反应患者卵巢功能[13]。本研究中,腹腔镜剥除术组LH、E2、FSH均高于B超穿刺组,窦卵泡数低于B超穿刺组;两组术后1年受孕情况无差异,但腹腔镜剥除术组优质胚胎及自然流产率与B超穿刺组比较不佳,两组不良妊娠比例无差异。logistic回归分析显示LH、E2、FSH、窦卵泡数、手术方式是发生术后自然流产的相关影响因素。有研究显示,B超穿刺治疗卵巢囊肿可提高卵巢的反应性,并增加成熟卵泡数量,同时改善卵母细胞质量[14];腹腔镜卵巢囊肿剥除术不受囊肿数目影响,可有效分离囊壁和卵巢组织,彻底剥离囊肿,但对卵巢功能影响较大,可导致自然流产率升高[15];但有研究表明,对不孕患者采用腹腔镜剥除术同时予美蓝输卵管通液术,可将输卵管及卵巢周围组织进行粘连松解,从而提高受孕率[16-17]。但相关机制尚未明确,可能与患者自身体质、环境、免疫以及母体因素有关[18]。后期有待于进一步研究。
综上所述,相比腹腔镜剥除术,B超穿刺术治疗卵巢囊肿的缓解率、优质胚胎率较高,自然流产率较低。临床治疗卵巢囊肿时应根据患者具体需求考虑,对年轻有生育要求的患者尽量避免采用腹腔镜剥除术。
