多学科协助模式的精准护理在喉功能保全术后患者吞咽功能康复中的应用*
2020-08-19孙振查慧芳尤莹莹傅玉娟王俊国钱晓云佘万东
孙振查慧芳尤莹莹傅玉娟王俊国钱晓云佘万东
开放性喉功能保全术是在根治肿瘤的基础上,根据喉部缺损部位采取相应的修复与重建,从而恢复喉的吞咽、发音、呼吸功能,提高术后生活质量,目前已成为早期及部分经选择晚期喉癌患者的重要治疗策略[1]。但是,由于喉的解剖结构发生改变,以及术中可能发生的神经损伤,重建后喉的生理功能恢复需要一个逐渐代偿适应的过程。尤其是吞咽功能,在恢复过程中进食时产生的误吸率高达32%~89%,严重影响生活质量,甚至危及生命[2]。因此,对开放性喉功能保全术后患者进行准确的吞咽功能评估,以及针对性的康复训练,帮助患者尽快建立吞咽的代偿机制,减少并发症的发生,对促进吞咽功能的快速康复有着重要意义。然而,目前临床上对开放性喉功能保全术后患者吞咽功能的康复护理多是按常规护理完成,缺乏个体化,康复训练由手术医生指导,缺乏多学科协作,导致患者康复的质量相差较大。精准护理是指在精准医学和精准健康理念的指导下,对患者进行精确表型分析或表型深分析,在适当的时间针对合适的患者进行准确的护理实践[3]。近年来,随着精准护理研究和实践范围的不断扩大,已经广泛应用于症状学、健康促进、自我管理以及临床护理决策等方面,有效提高了护理评估的准确性,护理措施的精准性和效率[3]。开放性喉功能保全术后患者精准护理涉及到康复科、心理科、营养科等多方面,据此,本研究基于多学科(Multi-Disciplinary Team,MDT)协助模式下,对喉功能保全术后吞咽功能障碍患者实施精准护理干预,从而促进吞咽功能的康复,提高患者的生活质量,效果明显,现报道如下。
资料与方法
1 一般资料
选取2019年1~12月在我科行喉功能保全术的患者,1~6月收治的40例患者作为对照组,7~12月收治的40例患者作为观察组。纳入标准:①首发病例,确诊为鳞状细胞癌,年龄≤65岁,病程<3个月;②无心、肺慢性疾患;③无精神系统疾病;排除标准:①术前行放、化疗患者;②术前存在神经肌肉结构或功能异常;③依从性差,难以配合完成研究者。所有患者均签署知情同意书。两组患者在性别、年龄、手术方式等方面对比差异无统计学意义(P>0.05),具有可比性。具体见表1。
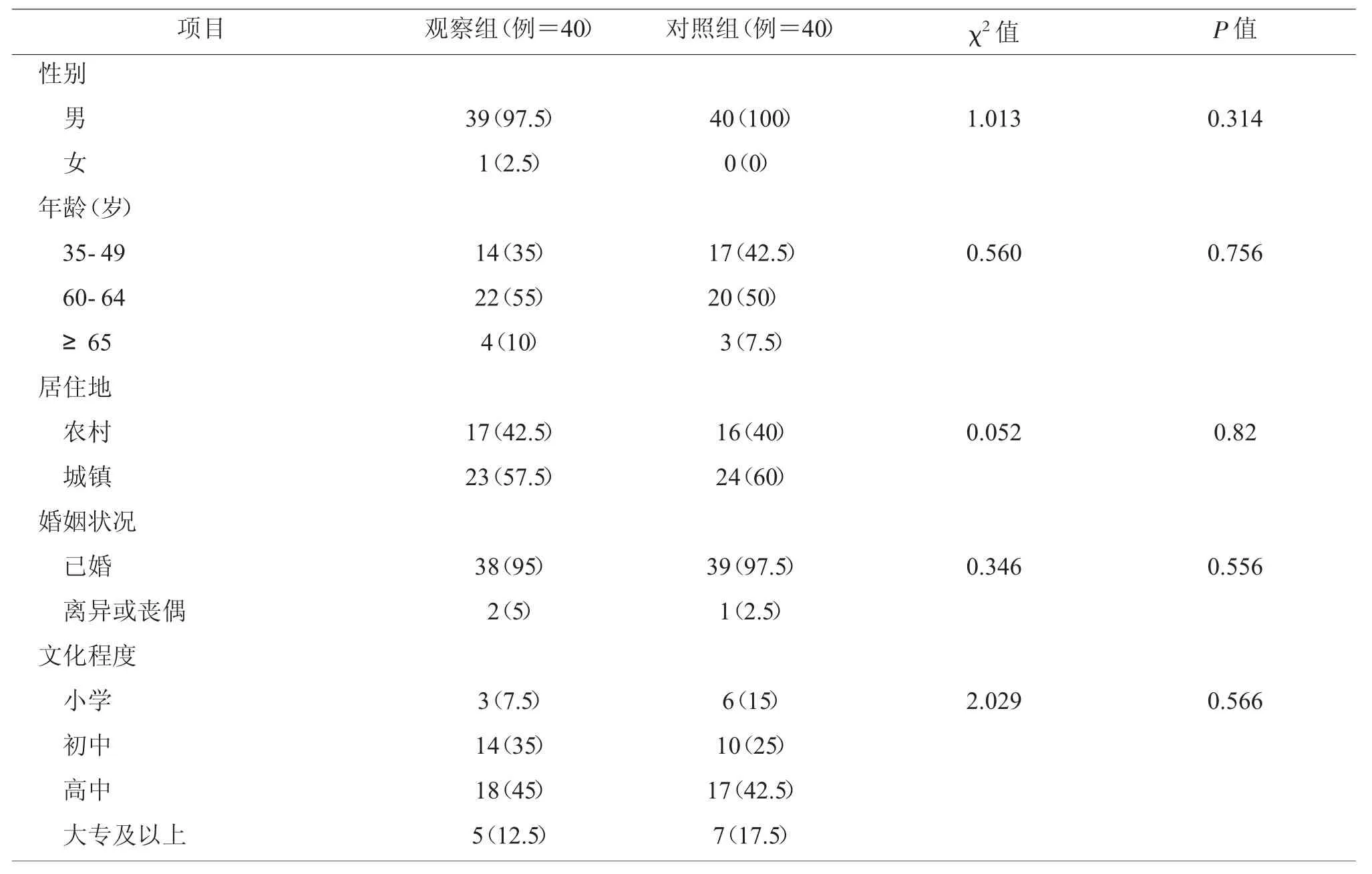
表1两组患者基线资料对比(例,%)
2 研究方法
2.1 观察组干预方法
2.1.1 组建MDT精准护理小组
小组由咽喉科医疗组长1名、主治医师1名、康复师1名、营养师1名、心理咨询师1名、护士长1名、责任组长2名,责任护士10名成员组成,职责分明,合作紧密。医疗组长负责患者治疗方案的制定;康复师负责吞咽功能训练的专业指导;营养师负责饮食制定;心理咨询师负责心理护理专业指导;护士长和责任组长负责方案实施过程中的质量控制;责任护士负责具体落实。方案实施前,对10名责任护士开展培训。培训内容为开放性喉功能保全手术相关知识、吞咽障碍评估和训练方法、叙事护理知识等。理论和操作考核通过者方可参加本研究,本小组10名护士均通过考核。
2.1.2 构建MDT精准护理方案
本研究基于循证文献,以Assessment of dysphagia、Swallowing function training、Eating instruction、吞咽障碍评估、吞咽功能训练、进食指导等为检索词,在Cochrane Library、Pub-med、中国学术期刊全文数据库、万方等数据库进行初筛。结合临床经验,通过2轮专家涵询,最终确定了MDT精准护理方案。内容包括以下四个方面。
①精准评估患者吞咽功能障碍 运用才藤氏吞咽障碍7级评价法[4]评估患者术后吞咽功能级别。1级为唾液误咽,持续静脉营养;2级为食物误咽,改变食物形态没有效果,基本上静脉供给水和营养;3级为水的误咽,改变食物形态有一定效果,使用防止误咽法不能控制误咽;4级为机会误咽,通过调整姿势和每次进食一口量防止误咽;5级为口腔问题,需要改变食物形态,延长进食时间;6级为摄食下咽轻度困难,需要改变食物形态;7级为正常吞咽,摄食咽下没有困难。术后第5天开始,责任护士每天早上评估患者吞咽障碍等级。
②精准制定吞咽功能训练计划 责任护士根据评估的等级结果,指导患者采取对应的吞咽功能训练方法。1、2级给予简单的锻炼吞咽肌群和强化吞咽反射的功能锻炼,如舌操训练、口腔感觉刺激训练、咽冷刺激和空咽训练。3、4级在之前的训练基础上叠加门德尔松运动,强化声门闭合;5、6级叠加屏气发声训练以增强气道保护;7级患者经口进水无呛咳。吞咽功能训练每天3次,每次20min,分早、中、晚三个时间段完成,避开进食前后30min。
③精准管理吞障训练饮食 使用增稠剂精准量化进食训练食物粘稠度。根据容积-粘度吞咽测试(Volume-Viscosity Swallow Test,V-VST)[4]的原理指导患者进行吞糊实验,观察患者呛咳反映,通过调整增稠剂的比例来评估出适合患者进行经口进食训练的类型(稠度、体积),并根据每位患者的实际接受度,逐渐降低食物粘稠度,最终饮水无呛咳后拔除胃管,患者出院。患者于术后第10天开始经口试进食训练,每日5次,每次10min,时间安排在管饲饮食之前半小时内。
④精准心理干预 运用叙事护理的方法实施心理干预,鼓励患者手写诉说内心的感受和想法,采取分析、引导的方式,精确的找到心理症结所在,并通过解构将问题和患者分开,让患者觉得他本身没有问题,只是在面对问题。在患者表述过程中,责任护士充分体现尊重,并应用共情、澄清方式及时回应。通过帮助患者回忆以往经历中克服困难的成功事件,将这些事件背后隐藏的积极、正向力量迁移到负面情绪中,从而改变对问题看法,以积极心态应对不良心理情绪。叙事心理护理每周2次,每次沟通时间不少于30min。
2.1.3 方案实施
吞咽功能各项训练方法:①舌操训练:指导患者伸舌、卷舌、咬舌、弹舌、顶腮运动,强化术后舌头的运动能力[5]。②口腔感觉刺激训练:用棉签沾少许冷柠檬汁,触碰口腔内部敏感部位,提高患者对知觉的敏感度[6]。③咽冷刺激和空咽训练:用冰冻后的压舌板刺激患者软腭、舌根、咽后壁,同时做吞咽动作[7,8]。④门德尔松运动:指导患者舌头顶住硬腭、屏住呼吸、喉部上抬,保持3s,产生的E波(舌产生的蠕动波),推动食团进入食道,减少食团残留量和误吸发生[9]。⑤屏气发声训练:患者坐在椅子上,双手撑住椅子面,做推压、屏气运动,同时发出“a”音[10]。责任护士负责项目内容的具体实施,并通过记录床旁进食训练监测记录单动态观察吞咽功能训练情况、进食情况,做好交接班。组建MDT精准护理微信群,责任组长每日汇总问题,提出疑问,专家线上答复,必要时组织现场会诊,及时、动态调整实施方案。
2.2 对照组干预方法
对照组按照喉癌术后护理常规进行,术后第5天开始主治医师根据患者吞咽功能恢复情况指导患者进行舌操训练和空咽训练,每天3次,每次20min,避开进食前后30min。术后第10天开始经口试进食,鼓励患者克服不适,逐步从固体-半固体-流质饮食过渡到饮水无呛咳,拔除胃管,患者出院。
3 评价指标
3.1 胃管留置天数。
3.2 胃管拔除后再插管率。
3.3 吞咽障碍患者生活质量量表(swallow-qualityof-life questionnaire,SWAL-QOL)评分,该量表包括心理负担、社会交往、进食时间、进食欲望、选择食物、语言交流、症状频率、心理健康、恐惧、睡眠、疲劳程度,共11个维度、44个条目。每个条目为5个等级(1~5分),分值越高代表生活质量越好。中文版SWAL-QOL由谭嘉升等[11]汉化翻译编制并测量,各维度的内部一致性均>0.7,重测信度为0.708-0.933。
4 统计学方法
采用SPSS 25.0软件进行数据分析。正态性检验采用Kolmogorov-Smirnov检验法,符合正态分布的计量资料用均数±标准差(±s)表示,组间比较采用两独立样本t检验;计数资料用例数、百分比(%)表示,组间比较采用χ2检验;等级资料采用秩和检验。以P<0.05为差异有统计学意义。
结果
1 两组胃管留置天数及胃管再插管情况比较
观察组胃管留置天数显著低于对照组,差异有统计学意义(P<0.001),观察组胃管再插管率低于对照组,差异有统计学意义(P<0.05),见表2。

表2两组胃管留置天数、胃管再插管率比较
2 两组患者SWAL-QOL生活质量评分比较
出院前对两组患者进行SWAL-QOL生活质量评分,观察组各维度评分及总分均高于对照组,差异有统计学意义(P<0.05),见表3。
表3两组患者生活质量评分比较(分,±s)
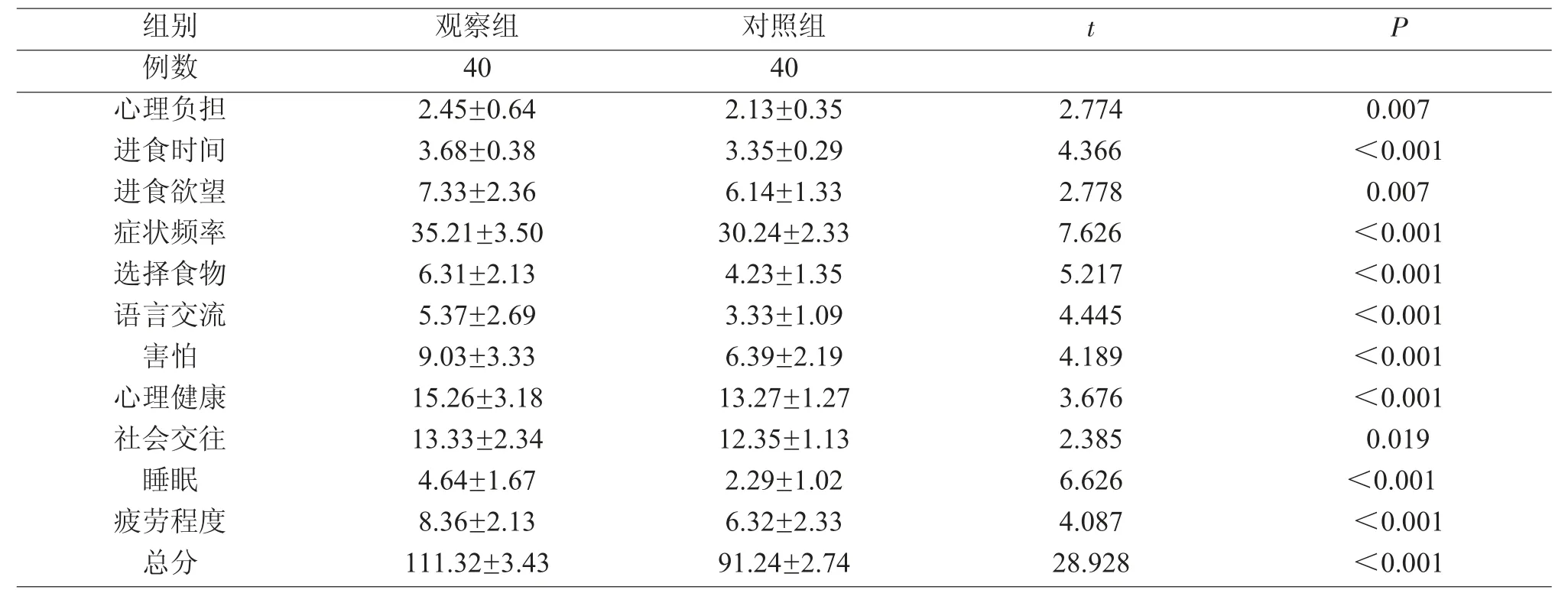
表3两组患者生活质量评分比较(分,±s)
组别 观察组 对照组 t P例数 40 40 0.007<0.001进食欲望 7.33±2.36 6.14±1.33 2.778 0.007心理负担 2.45±0.64 2.13±0.35进食时间 3.68±0.38 3.35±0.29 2.774 4.366症状频率 35.21±3.50 30.24±2.33 7.626 <0.001选择食物 6.31±2.13 4.23±1.35 5.217 <0.001语言交流 5.37±2.69 3.33±1.09 4.445 <0.001害怕 9.03±3.33 6.39±2.19 4.189 <0.001心理健康 15.26±3.18 13.27±1.27 3.676 <0.001社会交往 13.33±2.34 12.35±1.13 2.385 0.019睡眠 4.64±1.67 2.29±1.02 6.626 <0.001疲劳程度 8.36±2.13 6.32±2.33 4.087 <0.001总分 111.32±3.43 91.24±2.74 28.928 <0.001
讨论
1 喉功能保全术后患者吞咽功能康复过程中实施MDT精准护理干预的意义
随着生物医学模式的改变,喉癌的治疗重点由提高生存率转变为在同样根治肿瘤的前提下,更好的保留喉的基本生理功能,提高喉癌患者术后生存质量[12]。喉功能保全术后早期,患者会有不同程度的吞咽障碍,甚至导致吸入性肺炎、营养不良、心理障碍等并发症发生,严重影响患者术后康复和生活质量。精准护理以其精确性更高、准确性更强和个性化更好的特征,已经广泛应用于临床,在脑卒中和和老年骨折康复护理方面均有应用[13]。MDT模式下的护理是时代发展的必然趋势,也是精准护理创新和发展的方向[14]。喉功能保全术后患者吞咽功能康复是一个多学科的问题,本研究将多学科协作与精准护理模式联合运用,既补充了患者术后护理的片面性,充分发挥多学科在患者吞咽功能康复过程中的专业作用,又在吞咽功能评估、训练、饮食准备和心理护理方面开展精准护理,有效提高了护理质量和效率。从而实现了对患者的个体化、精细化的管理,对减少术后并发症的发生,促进患者吞咽功能恢复,具有非常重要的临床价值。
2 MDT精准护理干预有助于促进喉功能保全术后患者的吞咽功能恢复
喉功能保全术对原有的喉部解剖结构造成破坏,导致患者术后存在不同程度的吞咽功能障碍,术后为了保障患者康复期间的营养供应,通常留置胃管给予鼻饲饮食至经口饮水无呛咳方可拔除胃管。因此,留置胃管通常是临床上吞咽功能康复的速度和质量的直观指标。精准护理以其个性化和针对性强等优势,近几年被广泛应用于临床护理实践中,取得了很好的效果。本研究结果显示,观察组留置胃管时间、再次插管率少于对照组,P<0.05,差异具有统计学意义,表明对喉功能保全术后患者实施MDT精准护理干预有助于患者术后吞咽功能恢复,减少患者胃管留置时间,减少再次插管率。结果与宦红美等[15]将精准护理干预应用于存在吞咽功能障碍的老年卒中患者的研究结果一致,因此,MDT精准护理干预有助于促进喉功能保全术后患者的吞咽功能恢复,为MDT精准护理在临床上吞咽功能的康复护理中的应用提供借鉴。
3 MDT精准护理干预有助于提高喉功能保全术后患者的生活质量
本研究结果显示,观察组SWAL-QOL量表各维度评分及总分高于对照组,P<0.05,差异具有统计学意义,表明MDT精准护理干预有助于提高喉功能保全术后患者的生活质量,效果优于常规护理干预。SWAL-QOL量表是专门吞咽功能障碍患者生活质量的的专项问卷,各种原因导致的吞咽功能障碍均可使用[16,17]。喉功能保全术后由于吞咽功能异常造成患者误吸、窒息、营养不良等后果外,同时还会引起社会心理效应,表现出焦虑、悲观情绪,致使逃避社交,生活质量严重下降[18]。多学科精准护理有效的改善了患者的吞咽功能,而吞咽功能的改善能够减轻患者的不适感受和焦虑情绪,提高睡眠质量,增加经口进食量,有利于促进疾病的康复,这与王苗苗等[19]研究结果一致。本研究通过多学科团队开展精准护理,各学科优势互补,精准确定吞咽障碍分级,对不同级别的患者提供个性化的护理,动态评估,实时调整,有效促进了喉功能保全术后患者的吞咽功能的恢复,提高了生活质量,为居家康复奠定了良好的基础。
综上所述,基于多学科协作的模式下,根据患者的病情发展、生活环境及文化程度等情况,围绕患者术后吞咽功能康复主题,制定出一系列科学性、针对性较强的护理措施,构建了MDT精准护理干预方案,实现对患者的个体化、精细化的管理,减少术后并发症的发生,促进患者吞咽功能恢复,具有非常重要的临床价值,值得临床推广。
