腹腔镜下结直肠肿瘤手术经自然腔道取标本的临床应用
2020-08-18钦传辉赵启生杨贵义刘华黄毅谭翠莲钱群
钦传辉 赵启生 杨贵义 刘华 黄毅 谭翠莲 钱群
自上个世纪90年代初腹腔镜技术应用于结直肠外科手术以来,结直肠微创外科得到迅猛发展,其肿瘤学根治效果也得到广泛认同[1]。传统腹腔镜结直肠肿瘤手术需要5~7 cm腹壁辅助切口来取出标本、置入吻合器抵钉座,切口大小时常因标本情况、肿瘤大小而改变,并可引起切口相关并发症,包括术后疼痛、切口感染、腹壁疝、肠粘连、切口肿瘤细胞种植,影响美容。腹壁无辅助切口手术是追求的目标[2]。我们开展腹腔镜下结直肠肿瘤手术时采取经自然通道法取标本(NOSES),并与传统腹腔镜方法进行比较,探讨NOSES的可行性、安全性。
对象与方法
一、对象
我院2017年1月~2019年1月期间采用腹腔镜下结直肠手术NOSES 30例,同期采用传统腹腔镜手术的38例。NOSES手术组中,男18例,女12例,年龄27~56岁,平均年龄(45.9±7.1)岁;体重指数(body mass index,BMI)(22.26±4.8)kg/m2;术前MRI及超声内镜检查:T1期4例,T2期18例,T3期8例;肿瘤平均直径(3.52±1.51) cm;良性肿瘤3例,经阴道取标本3例,余经肛门取标本;伴随心血管病3例,糖尿病3例;传统手术组中男22例,女16例,年龄31~55岁,平均年龄(44.5±8.5)岁; BMI(23.5±6.2)km/m2;T1期3例,T2期20例,T3期15例;肿瘤平均直径(3.91±1.68) cm;良性肿瘤1例,伴随心血管病4例、糖尿病3例。 纳入标准 :(1)符合常规腹腔镜手术要求的乙状结肠、直肠肿瘤病人;(2)年龄≤ 60 岁;(3)术前CT、MRI或超声内镜评估显示肿瘤浸润深度为T1~T3,经直肠NOSES术的标本环周直径≤4 cm,经阴道标本环周直径3~5 cm,内脏脂肪厚度适宜;(4)胸部CT 和腹盆腔MRI增强等检查中未发现肿瘤转移及侵犯邻近器官。该项目获得我院伦理委员会审批,并取得病人知情同意。排除标准:不适合常规腹腔镜手术;肿瘤分期偏晚、病灶直径较大、肥胖病人(BMI≥30kg/m2),肠系膜肥厚;辅助检查提示肿瘤侵犯邻近脏器或远处有转移病例;未婚未育或已婚计划再育的女性。两组年龄、性别、BMI指数、肿瘤T分期、肿瘤直径、合并症等比较差异无统计学意义(P>0.05)。见表1。
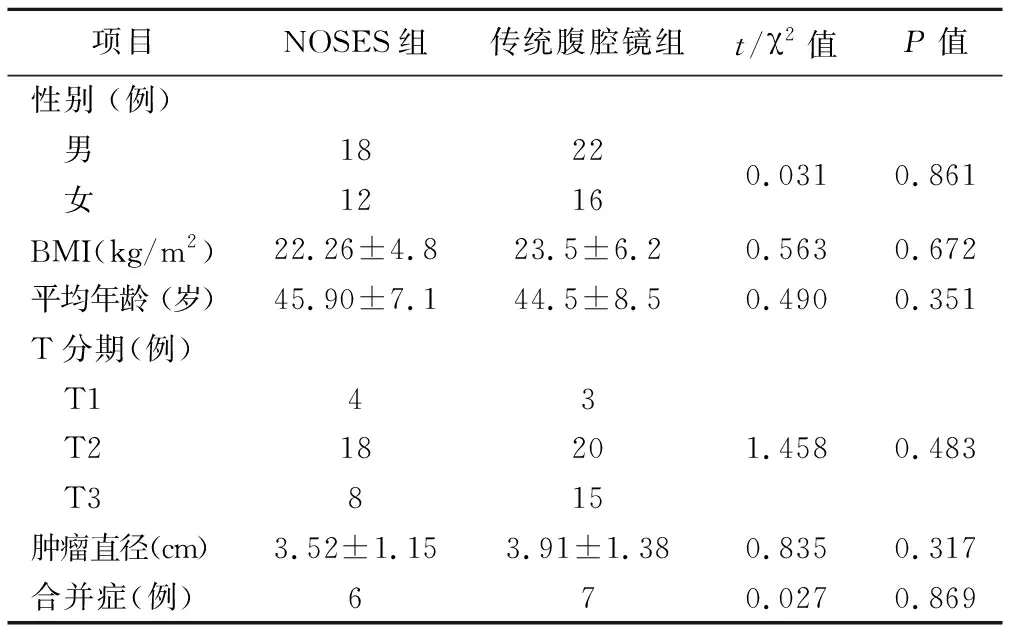
表1 两组病人基本情况比较
二、方法
1.术前1天肠道准备,全身麻醉,取头低足高截石位。手术入路均采用五孔法,依次游离结直肠系膜、乙状结肠和裸化肠系膜下动、静脉,最后裸化结直肠。两组手术均遵循无瘤操作原则。
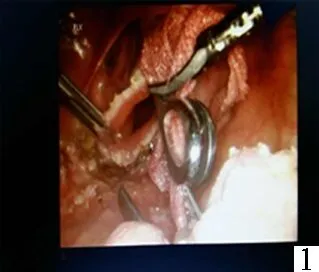
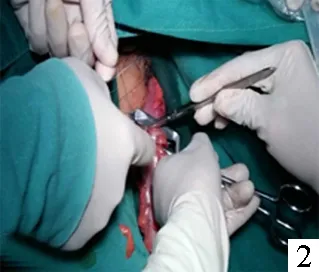

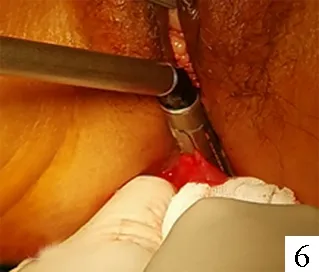
图1 经肛门直肠取标本 图2 切除直肠肿瘤肠管 图3 置入吻合器底钉座 图4 术后无腹壁辅助切口 图5 将直肠向外翻拖出 图6 闭合远端直肠残端
2.传统腹腔镜组:主操作孔进入切割吻合器在肿瘤下缘≥2.0 cm处离断肠管,在左下腹或耻骨联合上方做一长5~7 cm的切口并经此处取出标本,距肿瘤上缘约10 cm处以荷包钳夹闭,将肠管切断,移除含肿瘤的肠管,穿入荷包缝线,近端肠管内置入抵钉座,收紧荷包线打结固定。会阴部手术医师消毒会阴部并扩肛,用稀释络合碘水灌洗直肠腔,将管形吻合器经肛门置入,完成对接吻合。
3.NOSES组:(1)如乙状结肠较长,会阴部手术医师再次消毒会阴部并尽量扩肛,用稀释碘伏灌洗肛管直肠腔,在距肿瘤下缘2~3 cm处切断肠管,将近端经肛门拖出,直视下于预定部位切断近端肠管并置入抵钉座,收紧荷包后送回盆腔;远端直肠予闭合器闭合,经肛门置入管形吻合器完成吻合(图1、2、3、4)。(2)外翻式直肠经肛门拖出,适应于中下段直肠肿瘤,腹腔镜下按TME原则游离至盆底后,闭合切断近端肠管,经肛门置入卵圆钳钳夹住肠管断端,将直肠向外翻拖出,直视下切开肿瘤远端肠管去除标本;近端肠管自直肠切开处拉出并于体外置入抵钉座,将近端肠管送回盆腔并闭合远端直肠断端(图5)。(3)如乙状结肠较短,不能拖出肛门外,于近端肠管处用切割缝合器切断直肠,将直肠内翻拖出肛门外,于肿瘤下缘2 cm处切断直肠后,经肛门将抵钉座置入,腹腔镜下纵形切开近端肠管,置入钉砧头(尖端预先系好丝线),牵引丝线并在贴近丝线处闭合切断肠管,提拉丝线将钉砧头固定行荷包缝合,远端直肠残端用缝合器闭合,再在腹腔镜直视下经肛门放入管形吻合器对接完成吻合(图6)。(4)经阴道途径:其中3例肿瘤直径偏大不能经肛门拖出者,用3‰碘伏液消毒阴道壁后,腹腔镜下超声刀横行切开阴道后穹窿3~4 cm,经穿刺鞘置入腔镜保护套,由卵圆钳经阴道取出,再置入抵钉座并荷包缝合,自阴道伸入有齿卵圆钳钳夹直肠标本,经腔镜保护套拖出体外,阴道壁切口在腔镜下予4-0倒刺线连续缝合阴道切口并折返后再连续缝合加强,缝合后行阴道指诊检查切口是否缝合确切,并在阴道内填塞2块碘伏纱团,术后第3天取出。
4.术后处理:手术后均做充气试验,注入生理盐水,确保盆腔内水超过吻合口,再经肛门充气,观察水面是否有气泡冒出以检查吻合情况;如无异常即行腹腔冲洗并留置引流管及肛管。
5.观察指标:包括年龄、性别和肿瘤T分期、肿瘤直径、手术时间、出血量、术后肠道功能恢复、住院时间以及术后并发症发生率。肠道功能恢复为询问肛门首次排气、恢复进食所需时间;术后并发症包括吻合口漏、腹盆腔感染、切口感染、切口疝、吻合口出血、肠梗阻等。
三、 统计学方法
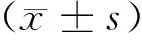
结 果
1.两组病人手术结果比较见表2。两组病人均按照预期目标完成手术,无中转其他术式者。两组手术时间、出血量比较差异无有统计学意义(P>0.05);NOSES组术后肠道功能恢复时间、住院时间均短于传统腹腔镜组,差异有统计学意义(P<0.05)。
2.两组术后并发症比较:NOSES组术后2例发生并发症,吻合口出血、术后炎性肠梗阻各1例,均经保守治疗后好转;传统腹腔镜组术后3例发生并发症,1例为术后伤口感染,经伤口引流换药处理好转,另2例为术后肠梗阻和术后吻合口漏,经禁食、奥曲肽泵入、营养支持、引流冲洗等保守治疗后康复出院。两组并发症发生率分别为6.67% 和 7.89%,差异无统计学意义(P>0.05)。
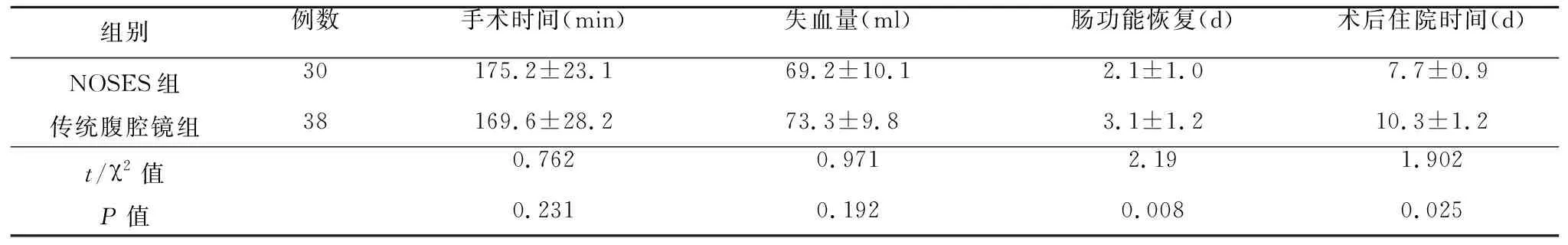
表2 两组病人手术结果比较
讨 论
随着外科技术的进步,根治、精准、快速康复、减少手术相关并发症、提高生存质量是目前微创外科研究的热点。传统腹腔镜结直肠手术需行腹部小切口取出标本,并发症总的发生率为1%~38%[3],其中切口感染发生率约为9%[4],腹壁疝发生率为0.5%~2.0%[5],切口种植发生率为0~3.9%[6]。并发症的发生削弱了腔镜手术的微创优势。
NOSES的出现让微创外科进入了一个新的领域。有学者在1993年报道了经直肠取出标本的腹腔镜结肠切除术[7],该术式即引起了广大外科医生的兴趣;其与传统腔镜手术最大不同在于标本经自然腔道(肛门、阴道)取出,根据取标本和肠道重建的不同方式[8],分为:(1)外翻切除式:将标本经直肠外翻至体外,在体外切除标本,主要适用较低位直肠;(2)拉出切除式:将标本经(肛门、阴道)拉出体外,在体外切除标本,主要适用中位直肠;(3)切除拖出式:先在体内切除标本,再经(肛门、阴道)拖出体外,适应范围较广,适用于高位直肠及结肠切除。术式选择起决定性因素的是肿瘤的位置及大小。
本研究中,我们纳入NOSES组病人肿瘤直径均<5 cm,未穿透肠壁,BMI<30 kg/m2,术中经肛门取标本前常规扩肛至四指头宽,均成功取出标本。虽然NOSES组手术操作时增加了裸化肠管和经自然腔道取出标本的时间,但避免了传统腹壁切开及缝合关闭的时间;在手术平均时间、出血量上两组差异无统计学意义;至于NOSES是否遵循了无菌、无瘤原则,肠道重建是否会增加难度等,其实每一项技术都有优缺点[9],理论上讲,肠腔开放后内容物易外溢,污染腹腔,会产生感染脓肿,甚至吻合口漏。有研究证实,NOSES并不增加术后腹腔感染及肿瘤种植转移的概率[10]。岳晔玮等[11]报道,置入腔镜套以形成取标本通道可预防肿瘤细胞种植,防止直肠断端经肛门时逆行污染。本研究结果显示,NOSES组采取此法未发生术后腹腔感染及吻合口漏,与Ngu等[12]报道的一致。
NOSES因无腹壁辅助伤口,减少了切口对腹壁感觉神经的损伤,减轻病人术后疼痛,避免了外科副损伤,病人可不再担心伤口疼痛和裂开感染,无心理负担,而敢于早下床活动和有效咳嗽,促进胃肠蠕动,这有助于肠道功能的早期恢复和避免深静脉血栓形成。张焕标等[13]报道NOSES使排气时间提前,早进食,早恢复肠内营养以利于术后肠功能的恢复;本研究中NOSES组术后首次排气时间、住院时间均较传统腹腔镜组缩短,并且差异有统计学意义。本组资料中,传统组有1例出现伤口感染,虽然两组并发症的差异无统计学意义,但NOSES因无辅助切口避免了腹部切口感染、切口疝的发生,也不增加吻合口相关并发症,对瘢痕体质病人,可避免伤口形成瘢痕影响美观,达到了微创、美容相结合的良好效果;呼应了快速康复理念,满足了病人对于减少创伤的需求[10]。
NOSES可以称为“微创中的微创”,它将腔镜手术的微创优势发挥到了极致。本研究结果表明,NOSES安全、可行的。随着医学的发展和技术的成熟,这类术式将越来越被广泛接受[14]。
