床旁持续血液滤过联合血液灌流治疗感染性休克患者的效果及对血流动力学和炎性因子的影响
2020-08-17李本通朱从建龚军
李本通, 朱从建, 龚军
东南大学医学院附属南京同仁医院ICU(江苏南京 210009)
感染性休克为ICU患者主要的死亡原因,是全身性严重感染致多器官功能受损而诱发的复杂性临床综合征,多见于严重烧伤、术后等严重疾病并发感染者,病死率可高达50%~87%,严重威胁患者的生命健康[1-2]。临床上对感染性休克的治疗主要采取脏器功能支持、液体复苏以及抗感染治疗为主,但是疗效欠佳[3]。随着我国血液净化治疗技术的不断发展,血液净化治疗被广泛应用于感染性休克的临床治疗中,并取得了较显著的治疗效果[4-5]。血液净化方法能够对血液中存在的大量内毒素、细胞因子以及炎症介质进行吸附,进而有效减轻炎症因子对器官的损伤,促进患者的预后恢复[5]。持续性血液净化也称连续性肾脏替代治疗,以往主要用于危重患者的肾脏功能的替代治疗,随着血液净化治疗技术的快速发展,许多临床研究发现,连续性血液净化技术能够有对休克患者机体内的炎性介质予以清除同时起到改善机体血液动力学的作用,但是其费用较高且单独使用存在一定限制性[6-7]。近年来,有研究指出采用持续血液滤过(CRRT)联合血液灌注(HP)对感染性休克患者进行治疗,能够显著降低患者的炎症因子水平,取得显著临床疗效[8-9]。但相关研究较少。本次研究就对床旁CRRT联合HP对感染性休克患者血流动力学和炎性因子的影响进行探讨,为感染性休克的临床治疗提供更多的理论依据。
1 资料与方法
1.1 一般资料 选取2017年2月至2019年1月收治我院的感染性休克患者70例。纳入标准:(1)年龄18~65岁,平均(45.20±11.86)岁;(2)所有患者均符合华盛顿国际脓毒症会议2001[8]年制定的关于感染性休克的诊断标准,并经试验室检查明确感染:心率>90次/min;白细胞计数(WBC)<4×109·L-1或>12×109·L-1;(3)所有患者住院时间均>48 h。
排除标准:(1)同时合并慢性肾功能衰竭、脑血管疾病或严重脑外伤患者;(2)低血容量性休克、梗阻性休克、心源性休克或颅内病变引起的休克患者;(3)研究近期曾进行免疫抑制治疗者;(4)处于临终状态者;(5)妊娠期妇女。
所有患者均已签署知情同意书,并表示对研究内容理解。按照随机数字表法随机分成对照组和观察组,每组35例。两组患者的一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者的一般资料比较 例
1.2 方法 所有患者入院后均予以完善相关检查,予以抗感染、机械通气、脏器支持、液体复苏、以及激素治疗等常规治疗。对照组患者予以常规治疗的基础上联合予以床旁CRRT治疗,而观察组患者在常规治疗的基础上予以床旁CRRT联合HP治疗,具体如下。
1.2.1 对照组 采取双腔股静脉置管,以股静脉或锁骨下静脉作为置管部位。采用由北京戴博瑞克技术发展有限公司生产的DX-10血液净化仪,向患者实施持续静脉-静脉血液滤过模式(CVVH)治疗,将置换液速度控制为3 L/h,血流量控制为250 mL/min,滤过治疗时间为8~10 h/d,持续治疗3 d。滤过治疗期间需密切对患者的血生化指标进行观察,及时合理地调整电解质溶液的用量。同时仔细检查患者的实际凝血功能,实施个性化的抗凝治疗。
1.2.2 观察组 在予以对照组患者的治疗方案基础上联合予以HP间断治疗:应用HA330一次性血液灌注流器(珠海健帆生物科技股份有限公司 国食药监械(准)字2011第3451213号),使用肝素抗凝后与血滤器串联,首剂静脉推注15~25 U/kg肝素,继续泵入5~15 U/(kg·h)肝素追加,同时每间隔4 h对患者的活化部分凝血活酶时间(APTT)进行监测,维持活化部分凝血活酶时间在1.5~2.5倍,对于有显著出血倾向的患者停止肝素治疗。HP间断治疗每次治疗时间为2 h,持续治疗3 d,连续治疗12 h后需对血液灌流器进行更换。
1.3 观察指标 干预治疗后分别对两组患者的呼吸频率、心率、血清乳酸水平、血液流动力学变化(全血黏度高切、中切、低切、血浆黏度、红细胞压积、纤维蛋白原水平变化、炎性因子[C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)、白细胞介素-1(IL-1)、白细胞介素-6(IL-6)、白细胞介素-10(IL-10)]水平、ICU住院时间、机械通气时间以及病死率进行比较。
1.3.1 血液流动力学测定 于治疗前后清晨患者空腹状态下抽取5 mL静脉血,采用全自动血气分析仪对患者的全血黏度高切、中切、低切,血浆黏度,红细胞压积以及纤维蛋白原进行检测。
1.3.2 炎性因子水平测定 于清晨患者空腹状态下抽取肘静脉血5 mL,采用酶联免疫法(ELISA)对两组患者的血清TNF-α、IL-1、IL-6、IL-10水平进行测定,血清CRP水平的测定采取免疫比浊法,以上所有操作均严格按照试剂盒要求进行,测定所需要的试剂盒均由美国R&D system生物科技有限公司提供。
1.4 统计学方法 采用SPSS 18.0统计软件,计数资料采用2检验,计量资料采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的呼吸频率、心率、血清乳酸水平比较 治疗前两组患者的呼吸频率、心率、血清乳酸水平比较差异无统计学意义(P>0.05);两组治疗前后比较差异有统计学意义(P<0.05)。治疗后观察组患者的呼吸频率、心率以及血清乳酸水平均显著低于对照组患者,差异有统计学意义(P<0.05),见表2。

表2 两组患者的呼吸频率、心率、血清乳酸水平比较
2.2 两组患者的血液流变学水平比较 治疗后两组患者的全血黏度高切、中切、低切,血浆黏度,红细胞压积以及纤维蛋白原水平均较治疗前明显降低(P<0.05),且观察组患者各血液流变学指标水平显著低于对照组(P<0.05),见表3~4。
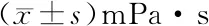
表3 两组患者的全血黏度高切、中切、低切水平比较

表4 两组患者的血浆黏度、红细胞压积以及纤维蛋白原水平比较
2.3 两组患者血清炎性因子水平比较 两组治疗前后比较差异有统计学意义(P<0.05)。治疗后观察组患者的血清CRP、TNF-α、IL-1、IL-6、IL-10水平显著低于对照组,差异有统计学意义(P<0.05),见表5~6。
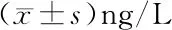
表5 两组患者的血清CRP、TNF-α水平比较
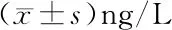
表6 两组患者的血清IL-1、IL-6、IL-10水平比较
2.4 两组患者的ICU住院时间、机械通气时间以及病死率比较 治疗后观察组患者的ICU住院时间、机械通气时间以及病死率(11.43%)均显著少于对照组(34.29%),差异有统计学意义(P<0.05),见表7。

表7 两组患者的ICU住院时间、机械通气时间以及机械通气时间比较
3 讨论
感染性休克是由严重感染而引起的全身性炎症反应综合征,主要以呼吸急促、心动过速、低血压、发热或体温不升、白细胞增多以及神志不清为主要临床表现,病情发展迅猛,若不能及时得到有效的治疗,可严重威胁患者的生命健康[10]。如何有效治疗感染性休克,挽救患者生命,为当前临床重症医学所面临的重点难点[11]。据相关流行病学调查数据显示,每年世界范围内约有1 800万感染性休克新发病例,约0.3%的病例为全身性感染,而全身性感染患者的病死率可高达32%,严重就对患者的生命健康造成影响[12]。感染性休克已经成为当前ICU病房主要的死亡原因之一,随着医疗术水平的不断提高,临床上对感染性休克的治疗方法较多,但至今尚无明确的治疗方案能有显著降低感染性休克病死率,因此,如何有效控制感染性休克病情,降低患者病死率一直为临床工作者所关注的重点[13-14]。
感染性休克的发病机制复杂,大多学者认为其发生发展与机体内的炎性反应系统失控或过度激活密切相关[15]。当机体受到感染时,大量复杂的细胞因子过度产生,各种细胞因子和炎症介质之间相互作用产生“瀑布效应”,炎性因子作用于组织和器官,可导致器官功能发生障碍,其特征为低外周血管阻力和高心排量从而导致组织灌注不足[16-17]。此外,各种炎性因子进入机体血液循环中,可对机体内的其他炎性因子予以激活,并释放更多的炎性因子,诱发全身炎症反应[18]。同时损伤血管上皮组织,显著增加患者的血液黏稠度,导致血液流动缓慢,最终引起血液流变学异常,导致血液高凝变化或发生微循环障碍,细胞组织缺血缺氧,进一步加重各器官的损伤[19]。许多研究指出[20-21],感染性休克病情的严重程度与TNF-α、IL-6等炎症因子水平密切相关,IL-6具有放大和催化炎症反应和毒性作用的作用,可直接激活血管内皮细胞和炎性因子,损害组织细胞。机体在启动抗炎机制后继续激发机体产生更多的炎症因子,产生级联放大作用,进一步加重病情[22]。也有研究指出,感染性休克的发生依赖细菌及其毒素的持续存在,而内毒素及多种炎性因子所致的机体免疫功能紊乱才是其发生的本质。因此,许多学者指出,降低感染性休克患者病死率的关键为清除机体炎症介质,下调促炎性反应发生,稳定内环境,中断炎症反应的恶循环。
随着血液净化技术的不断完善和进步,近年来,血液净化技术被普遍应用于血液炎症介质的清除中,并取得较好的临床治疗效果。CRRT技术为血液净化技术中的一种类型,其在血液透析的基础上,通过选用高通透性的滤过膜从而提高了滤过的超滤率,能够对血液中大量含毒素的体液进行滤过。研究指出,床旁CRRT技术能够清除血液中的炎性介质,维持机体的内环境稳定。其作用机制为:(1)通过滤过膜较好除去血液中的炎症介质、内毒素以及其他中小分子物质等,调节机体的免疫系统功能,缓解机体免疫麻痹症状。并将相似体积的血浆、液体等有用成分予以补充,起到清除废物作用。(2)抑制内皮素、心肌抑制因子的生成,对患者因休克导致的血流动力学和血管张力的变化予以改善,改善机体微循环,提高血液灌流量以及组织细胞的摄氧能力,改善机体的氧气供应。(3)清除机体内过多的水分和乳酸,纠正机体的代谢性酸中毒情况,维持内环境稳定,促进患者预后。但是,单纯的血液滤过清除细胞因子的能力有限,滤过膜可因治疗时间的延长而逐渐达到饱和,继而影响血液滤过效果。细胞因子间的相互作用,蛋白质相结合的特性,膜亲水、疏水位点以及电荷的影响均可影响滤过膜的滤过作用,此外,血液滤过技术对于内毒素等大分子物质的清除效果也并不显著,因此血液滤过技术对细胞因子的清除作用具有一定限制性。
HP技术可通过使用由苯乙烯和二乙烯苯合成的广谱吸附剂对各类毒素以及大中分子介质进行吸附,起到优势互补效果,除了能够对患者体内的小、中、大分子毒素进行有效的清除,而且能够对血液滤过治疗中不能清除的中大分子毒素也能进行有效的清除。通过对炎性因子的清除,有效改善组织血管的张力,改善机体血液动力学,逐渐恢复被抑制的免疫功能,稳定机体内环境,有效改善患者预后。在本研究中,采取床旁CRRT联合HP进行治疗的观察组感染性休克患者在治疗后的血液动力学改善情况以及机体炎性因子降低水平均显著优于仅仅采取床旁持续血液滤过技术进行治疗的对照组患者,该结果与前面所提到的结论相符合。
综上所述,采用床旁CRRT联合HP对感染性休克患者进行治疗,能够有效改善患者的血液流变学情况,降低机体炎症水平,缩短机械通气时间和住院时间,具有显著的临床治疗效果,值得临床上推广。
