早期脑梗死CT影像学表现与血液动力学参数相关性及其临床意义研究*
2020-08-17都江堰市人民医院神经内科四川都江堰611830
都江堰市人民医院神经内科(四川 都江堰 611830)
黄 鹏
脑梗死是由各种原因所致的局部脑组织区域血液供应障碍,导致脑组织缺血缺氧性病变坏死,进而产生临床上对应的神经功能缺失表现[1]。多好发于40~50岁及以上的中老年人,男性多于女性,常伴有高血压。脑梗死的临床症状复杂,它与脑损害的部位、脑缺血性血管大小、缺血的严重程度、发病前有无其他疾病,以及有无合并其他重要脏器疾病等有关[2-3]。常见的病因有大动脉闭塞、心源性栓子、小血管病变。脑梗死发病突然、病情危急、致死率高,故早期诊断早期治疗对患者尤其重要[4]。医学影像学是临床上诊断早期脑梗死的主要辅助方法之一,其中包括CT、MRI检查等[5]。CT检查是临床上常用的检查方法,它可明确脑组织坏死的部位、大小、脑水肿的程度等,对治疗有指导意义[6]。本文对早期脑梗死的血液动力学参数的相关性进行了研究,与CT检查相对照。通过回顾性分析都江堰市人民医院2017年3月至2019年7月收治的脑梗死患者的临床资料,探讨早期脑梗死CT影像学表现与血液动力学参数相关性及其临床意义。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析都江堰市人民医院2017年3月至2019年7月收治的40例超急性脑梗死患者的临床资料。所有患者均经MRI检查确诊为急性脑梗死。40例患者中,男性患者26例,女性患者14例,年龄42~74岁,平均(63.77±10.08)岁。主要临床症状:感觉障碍、偏瘫、言语不清、运动障碍、意识障碍等。既往有高血压病史者11例,有吸烟史者16例,有大量饮酒史者9例,其他病史4例。另选同期进行体检的32例健康患者进行对照研究。其中,男性患者22例,女性患者10例,年龄25~67岁,平均(30.67±5.19)岁。所有患者均接受CT检查。纳入标准:(1)无其他严重疾病;(2)影像学资料完整;(3)无碘造影剂过敏史;(4)患者均签署知情同意书。排除标准:(1)患有其他恶性肿瘤患者;(2)资料不完整等患者;(3)患有精神疾病者;(4)严重肾功能不全者;(5)拒绝检查或未完成相关检查的患者。
1.2 方法
1.2.1 CT检查:检查仪器采用美国GE64排螺旋CT。CT扫描基线为听眦线。扫描前叮嘱患者头部不能随意晃动。扫描参数:管电压120KV,管电流120mA,扫描层厚为10mm,间距为10mm。患者平躺于扫描床,选取仰卧位。选取相应的头部序列进行扫描,扫描范围为整个头部。先进行平扫,平扫完成后利用高压注射器经肘静脉注入80ml碘海醇进行增强扫描。扫描完成后利用CT后处理工作站,对患者轴位扫描图像进行冠状位、矢状位图像重建。将图像数据传输到PACS系统,由诊断医师针对扫描图像进行阅片和分析诊断。
1.2.2 血液动力学指标检测方法:检查仪器选用贝克曼DxH 600血液分析仪进行检测。患者取仰卧位,探头选择多普勒血流和压力探头分别检查颈总动脉的血流速度和压力曲线,记录相关参数。
1.3 观察指标 将CT检查的诊断结果进行讨论和分析,观察早期脑梗死患者血液动力学改变。其中包括最小血流速度(Vmin)、最大血流速度(Vmax)、平均血流速度(Vmean)、平均血流量(Qmean)、特性阻抗(Zcv)、脉搏波波速(Wv)、动态阻力(DR)、脑血管周围阻力(Rv)及临界压(CP)。
1.4 统计学方法 本研究数据均采用SPSS18.0软件进行统计分析,计量资料采用描述,采用t检验;计数资料通过率或构成比表示;以P<0.05为差异具有统计学意义。
2 结 果
2.1 CT影像学表现 40例脑梗死患者中,经CT检查可见6例脑组织密度减低,其中2例伴有出血;岛带征11例,表现为岛叶灰质、白质界限模糊,呈均一的淡的低密度影;大脑中动脉点征9例,位于外侧裂池的大脑中动脉分支(M2或M3段)内的血栓栓子。见图1-4。
2.2 早期脑梗死患者血液动力学改变 与健康组比较,脑梗死组的Qmean、Vmean、Vmax、Vmin明显降低,两组比较差异具有统计学意义(P<0.05);而Wv、Zcv、CP及DR显著升高,与健康组比较差异具有统计学意义(P<0.05),其中脑梗死组的Rv也有升高,但是与健康组比较差异无统计学意义(P>0.05)。详情见表1。
3 讨 论
脑梗死又称为缺血性脑卒中,是最常见的脑血管疾病,占脑卒中的75%[7]。根据发病机制和临床表现,将脑梗死分为脑血栓形成、脑栓塞和腔隙性脑梗死。常见的病因有高血压、吸烟、糖尿病、基础心脏疾病、高血脂症、饮食不当等[8]。脑梗死的病理是闭塞血管内可见动脉粥样硬化,血管炎。血栓形成和栓子。梗死区脑组织软化、坏死,伴脑水肿和毛细血管周围点状出血[9]。均可在CT图像上表现出来。
CT检查的应用是20世纪临床医学上医疗技术进步的重要标志之一[10]。之后随着医学影像学的进步发展,CT在扫描的方式上有了巨大的改变,二维CT从一开始的单一探测器发展成了多探测器;三维CT则从最早的单排螺旋CT发展为多排探测器扫描,扫描层数逐渐递增[11]。MSCT具有高的空间分辨率、扫描时间短、数据信息采集快 、辐射剂量少,在临床上得到广泛应用[12]。脑梗死的CT早期征象有脑组织密度减低、豆状核模糊、出现岛带征、大脑动脉高密度征、灰白质界限消失、脑回肿胀,脑沟变窄。其中大脑动脉高密度征是脑梗死最早期征象之一,是由于大脑中动脉内的血栓或栓子所致[13]。经CT平扫扫描可出现大脑中动脉点征、大脑中动脉高密度征、局部脑肿胀征。本组研究中40例患者经CT检查,其中大脑中动脉点征9例,2例可见左侧大脑中动脉高密度征阳性,左侧额叶、岛叶脑沟、脑裂变窄,灰白质界限消失。而血液动力学监测是反应心脏、血管等方面的功能指标,以阐明血液流动的规律、生理意义及与疾病的关系。本组研究结果显示,早期脑梗死患者的Qmean、Vmean、Vmax、Vmin与健康组比较,明显降低,差异具有统计学意义(P<0.05),而Wv、Zcv、CP及DR水平显著升高。检测血液动力学参数对早期脑梗死患者的诊断及治疗方案的选择具有一定的价值,可作为诊断脑供血不足、预警脑梗死的重要辅助方法[14]。
表1 早期脑梗死患者血液动力学改变
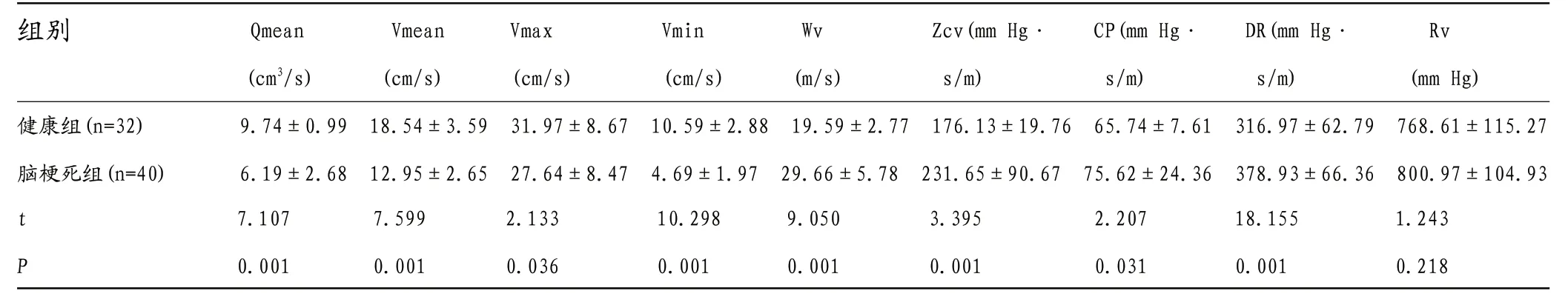
表1 早期脑梗死患者血液动力学改变
Vmax Vmin Wv Zcv(mm Hg· CP(mm Hg·组别 Qmean Vmean DR(mm Hg· Rv(cm3/s) (cm/s) (cm/s) (cm/s) (m/s) s/m) s/m) s/m) (mm Hg)健康组(n=32) 9.74±0.99 18.54±3.59 31.97±8.67 10.59±2.88 19.59±2.77 176.13±19.76 65.74±7.61 316.97±62.79 768.61±115.27脑梗死组(n=40) 6.19±2.68 12.95±2.65 27.64±8.47 4.69±1.97 29.66±5.78 231.65±90.67 75.62±24.36 378.93±66.36 800.97±104.93 t 7.107 7.599 2.133 10.298 9.050 3.395 2.207 18.155 1.243 P 0.001 0.001 0.036 0.001 0.001 0.001 0.031 0.001 0.218

图1 在CT轴位图像上,M2或M3段与扫描层面垂直,呈点状;图2 豆状核模糊12例,豆状核轮廓模糊,密度与脑白质一致或稍低;图3-4 2例可见左侧大脑中动脉高密度征阳性,左侧额叶、岛叶脑沟、脑裂变窄,灰白质界限消失。
对于出现大脑中动脉高密度征患者,早期CT诊断要排除假阳性和假阴性,当脑血管无其他征象且大脑两侧的密度都增高或者其中一侧高于另一侧的时,应视为脑动脉硬化[15]。其CT值、影像学表现与大脑中动脉高密度征都有区别,前者CT值不超过55HU,CT可见条形/细眉状影,后者CT值多在60~90HU之间,CT可见杵状影。
综上所述,CT检查可清楚显示早期脑梗死的影像学特点,对脑梗死病变的范围及预后具有重要的价值,早期脑梗死患者血液动力学参数均有明显改变,临床上可对CT检查的影像学特征进行全面分析,结合早期患者血液动力学参数对脑梗死进行诊断和治疗。