碳离子束放射治疗肿瘤的临床进展*
2020-08-10张雁山叶延程张红
■ 张雁山 叶延程 张红
1.甘肃省武威重离子医院&甘肃省武威肿瘤医院,武威 733000
2.中国科学院兰州近代物理所辐射医学研究室,兰州 730000
肿瘤放射治疗一直在追求两个主要目标:一是不断改善射线的剂量分布,将射线的剂量最大化聚焦在靶区,从而使周围的正常组织受量尽量减少,这是对射线的物理学方面的追求;二是不断提高射线的生物学效应,从而更有效的杀灭肿瘤细胞,这体现在对射线的生物学方面的追求[1]。因为碳离子束放疗(Carbon ion radiotherapy,CIRT)在以上两方面都具有明显的优势,随着研究及临床应用的不断深入,CIRT 治疗肿瘤在近20年来,已从最初的应用于头颈部、颅底部等容易固定部位的,对常规放疗抵抗的,难于手术的脊索瘤等肿瘤的治疗向其它各部位多种肿瘤推进,虽然因碳离子中心建设耗资巨大、技术含量高、建设周期长,但以其疗效显著、治疗时间显著缩短、毒副反应明显减少等综合优势而越来越被医生及患者接受,随着每年治疗的病人越来越多,技术日趋成熟,CIRT 治疗肿瘤正在将肿瘤的放射治疗推入一个崭新的发展阶段。
1 碳离子束的物理和生物学优势
1.1 精确的剂量分布
常规放射治疗采用的γ 射线、X 射线和电子束均属低线性能量传递(LET)射线,这些低LET 进入人体后产生的剂量随深度的增加而呈指数衰减,对肿瘤及其前后的正常组织都有一定的杀伤作用,故在杀伤癌细胞的同时,肿瘤周围组织也受到程度不同的损害而可能引起近期和远期并发症和后遗症。而碳离子束和质子束属高LET 射线,其进入组织时,在其射程末端处能量损失最大,出现一个峰区,称为Bragg 峰,而在其之前是低剂量平坦区,即坪区,而峰区之后其能量骤降为零。坪区的LET 基本与X 射线相同,而峰区则远远高于X 射线,利用这一特性,通过能量的变化调节Bragg 峰位以达到对肿瘤区的高剂量分布,从而达到对肿瘤的最大杀伤,而对肿瘤后面的正常组织则不造成影响[1],这是质子和碳离子束的物理学优势,也是质子优于传统光子射备而受到推崇的主要原因,而碳离子则不止于此。
X 线等光子射线等不带电荷,质子,碳离子带有电荷,因此可用扫描磁铁来引导,进行射线扫描,实施调强技术。
此外,碳离子的另一个优点是它几乎以一条直线的方式运动,从而使锐利和精确的准直成为可能,在20 cm(330 MeV)深的水中,碳离子束的横向散射仅为1.5 mm,这比横向散射为6.5 毫米的质子要小得多。此外,CIRT的散射比质子和光子小,对精确的剂量分布也非常有利[2](14)。
1.2 理想的生物效应
质子和光子的相对生物学效应(RBE)大致相似,约1~1.1,但CIRT 的RBE 在Bragg 峰区为2.5~3.0 左右,Bragg 峰区表现为高生物效应,射程的其他部分则较低,DNA 是放疗作用于细胞的最重要的靶,C-ion 束通过直接电离作用使使DNA 双链多处致死性损伤,彻底杀死癌细胞,而质子和光子射线一般是通过间接电离产生自由基损伤而发挥作用,从而导致DNA 单链断裂的亚致死性损伤,易造成肿瘤复发[3]。
质子和光子射线等传统射线因其损伤DNA 有赖于射线与细胞内的水和氧等相互反应,产生自由基而间接损伤DNA,在乏氧环境产生自由基较少,从而杀死乏氧的肿瘤组织细胞的能力较弱。然而,CIRT 直接对DNA双链产生多处致死性损伤作用,故不依赖于组织细胞氧浓度而高效杀死乏氧肿瘤细胞。
另外,肿瘤细胞所处的周期和时相对质子和光子射线敏感性影响也很大,休眠,细胞(G0 期细胞)对质子和光子几乎是完全抗拒,而CIRT 因是直接电离DNA 导致DNA 双链多处损伤,受细胞周期的影响很小,可以彻底杀灭各个周期的细胞,减少了复发和转移的几率。
综上所述,质子、光子等放射治疗的生物学基础即是放射生物学中常用的“4R理论”:放射损伤的修复(Repair)、再氧合作用(Reoxygenation)、细胞周期的再分布(Redistribution)、细胞再增生(Repopulation)。“4R 理论”是传统放疗的生物学基础理论,决定了质子、光子等放疗需要通过增加分次照射的次数来减小副作用和增强疗效,而碳离子射线的生物学行为超越以上范畴,它杀伤肿瘤细胞的能力与肿瘤细胞的氧浓度、周期分布等关系不大,从而使,CIRT 照射时,分割次数较少(甚至1 次即可完成),对正常组织的损伤小,但对癌细胞的杀伤作用却大大提高了[2],(34)。
1.3 动态束流监控
C-ion 在Bragg 峰跌落即将结束时,有一个低剂量的拖尾区,这是由于碳离子(12C)在射程末端发生核反应产生了10C 和11C 等形成。因11C 可以发射出正电子束,通过正电子扫描仪(positron emission tomography,PET)可以监测到离子束在病人体内的路径,因此在患者治疗期间或治疗结束的短时间内行PET 扫描,可以利用PET实时监测人体内的剂量分布,从而精确地将离子束控制在靶区[4],这也是其他射线所没有的特性。
2 不断增加的治疗中心,越来越多的患者
鉴于CIRT 与光子和质子具有的显著不同的以上特点,自1994年应用于临床以来,其在治疗肿瘤的临床证据逐渐增强,治疗病种范围逐渐扩大,截至2018年,接受过CIRT 治疗的患者已超过24905 例(图1)[5],并正在世界范围内越来越被接受和推荐。

图1 世界范围内接受质子、重离子疗患者人数
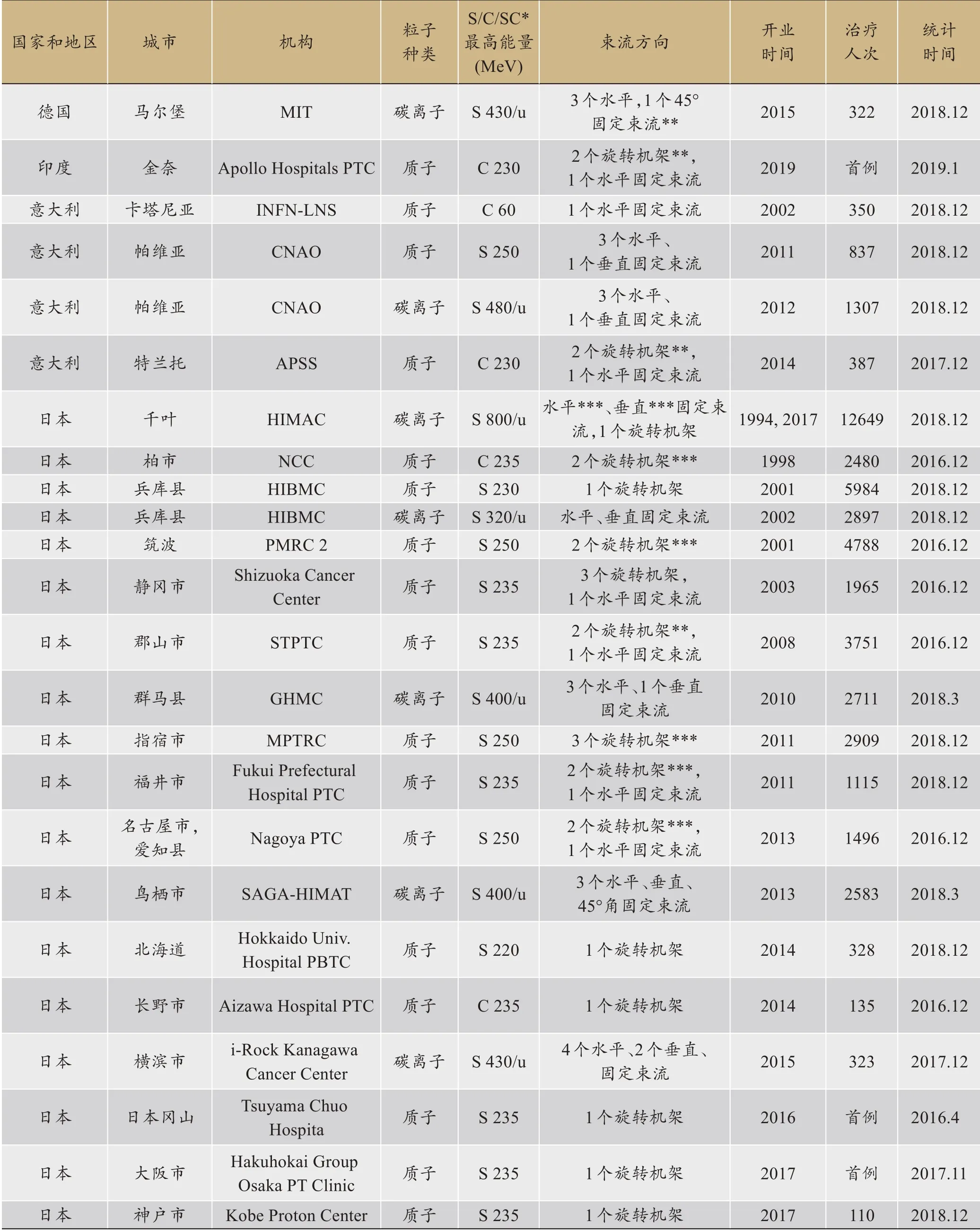
截至2019年6月,根据国际粒子(质子)治疗协作委员会(PTCOG)官网统计,全球共有89 家已运营的质子重离子治疗中心(表1),其中重离子治疗中心13家,分布于5 个国家,分别是日本6 家(千叶、兵库、群马、鸟栖、神奈川、大阪),中国3家(上海,兰州近物所,甘肃武威),德国2家(海德堡,马堡),意大利1家(帕维亚),奥地利1家(维也纳新城)。
3 日趋广泛的临床应用
3.1 头颈部肿瘤
CIRT 临床试验研究多是从易于固定的颅底肿瘤开始,1997~2002年德国重离子中心(德国达姆施塔特,GSI)的I、Ⅱ期临床研究中,CIRT治疗颅底脊索瘤(54例)、局部晚期腺样囊性癌(21 例)和低度恶性软骨肉瘤(33例),中位剂量60 GyE,3年局部控制率(LCR)分别达到81%、62%和100%,急性放射反应都在3 级(CTC 分级,下文急慢放射反应均依据CTC 标准)以下(11.5%),晚期放射反应2 级以下,未观察到4 级或5 级常见毒性标准[6]。日本放射线医学综合研究所(NIRS)在1997年4月至2006年2月,对236例局部晚期、组织学证实的头颈部新发或复发癌患者接受了碳离子治疗,治疗剂量为64.0 GyE/16Fr/4周(当纳入皮肤范围较大时为57.6 GyE/16Fr/4 周),结果:3 级急性皮肤反应6%,3 级急性粘膜反应10%,无3级以上急性反应,2级晚期皮肤反应3%,2级晚期粘膜反应2%,无2 级以上晚性反应;5年局部控制率(LCR)方面,85 例头颈部恶性黑色素瘤患者为75%,69例腺样囊性癌为73%,12 例腺癌为61%,13 例乳头状腺癌为61%,12 例鳞状细胞癌为61%,14 例肉瘤为24%;5年总生存率(OSR)腺样囊性癌为68%,腺癌为56%,恶性黑色素瘤为35%[7]。2017年报道的一组前瞻性研究纳入35 例患者,腺样囊性癌占主导地位(60%),均接受CIRT治疗,其中32 例接受64.0 GyE/16Fr,3 例患者分别接受57.6 GyE/16Fr 治疗,4 例局部复发,5 例死亡,3年局部控制率为93%,总生存率为88%,以急性2、3级放射性粘膜炎(65%)和皮炎(31%)为常见,经保守治疗后立即好转,2、3、4 级晚期粘膜炎分别有11 例、1 例,无4、5 级不良事件发生[8]。

表1 开展临床治疗的粒子治疗中心汇总
续表1

续表1

续表1

续表1
3.2 肺癌
NIRS 在1994~2002年进行了非小细胞肺癌(NSCLC)的CIRT治疗的I、Ⅱ期临床试验,完成了179例I期NSCLC 的治疗,2年LCR 为62%~100%,3年OSR 为65%~88%,结果优于常规放疗,与手术治疗效果相似,同时通过剂量递增方案CIRT 分割次数方案由开始时的18Fr/6W 减少为9Fr/3W,之后又降至4Fr/1W 治疗方案,单次辐射剂量不断加大,并没有发现不可耐受的副作用,在IA 期NSCL 中的CIRT 的结果与世界范围内报道的SBRT 的最佳结果类似;对于IB 期非小细胞肺癌,就LCR 和肺毒性而言,CIRT 结果优于SBRT 报告的结果,但IB 期的疾病相关存活率远低于IA 期,究其原因主要是因为远处转移性复发所致,现正在进行单次分割的剂量爬坡研究,目前,单次分割的剂量升高至50GyE,具有高LCR 和可接受的毒副反应[9-11]。2003年4月至2012年2月完成单次分割CIRT 治疗周围期I期非小细胞肺癌剂量递增试验的初步结果,共对218例患者进行治疗,通过剂量递增总剂量从28GyE 逐步提高到50GyE 戈瑞,其中男性157 例,女性61 例,平均年龄75 岁,T1 期123 例,T2期95 例,218 例中共有134 名在医学上无法手术患者(61.5%),按组织学类型分,腺癌146 例,这鳞状细胞癌68 例,大细胞癌3 例,粘液表皮样癌1 例,中位随访57.8个月(范围1.6~160.7),5年总生存率为49.4%,LCR 为72.7%,LCR 在接受36GyE 或以上的患者与接受36GyE以下的患者之间存在统计学差异(p=0.0001,log-rank 检验);20例48~50 GyE 照射患者,5年LC 率为95.0%,总生存率为69.2%,无进展生存率为60.0%(中位随访58.6 个月);随着剂量的增加,LC 趋于改善,肺、皮肤无3级及以上反应,2 级反应者不足2%,胸壁疼痛方面,仅有1 例晚期为3 级的毒性反应[12]。在2015年7月一组CIRT 治疗中期非小细胞肺癌多中心(三个CIRT 运营中心)回顾性多中心调查,纳入2003年11月至2014年12月接受CIRT治疗的II期和III期NSCLC 患者,有放射治疗史的患者、肺癌以外的癌症患者和接受姑息治疗的患者被排除在外,患者总数64 例(男49 例,女15 例),其中53 名患者在医学上无法手术,中位年龄76 岁(范围46~91),中位随访时间18.5 个月(范围3.2~121.5),临床分期包括10 例IIA 期、30 例IIB 期、23 例IIIA 期和1 例IIIB 期,处方剂量中位数为72.0 Gy/16Fr(RBE)(范围52.8~72.0),2年总体生存率、无进展生存率、局部控制率分别为62.2%(CI:47.5~76.9)、42.3%(CI:28.8~55.8)、81.8%(CI:69.9~94.0),不良反应不高于2 级,总结认为不能手术非小细胞肺癌二期和三期可以进行CIRT 治疗且效果肯定[13]。Sugane 等人报道了一组28 例80 岁及以上不适合手术I期NSCLC 接受CIRT 治疗,患者5年局部控制率为95.8%,5年总生存率为30.7%,表明CIRT 对老年I 期NSCLC 患者是有效的[14]。1995~2015年间一项回顾性分析针对CIRT 对局部晚期非小细胞肺癌(LA-NSCLC)的临床结果进行了分析,入组患者平均年龄为75.0 岁,141 例入组患者中,T1、T2、T3、T4 分别为21 例(14.9%)、57例(40.4%)、43例(30.5%)、20例(14.2%)。此外,51例N0(36.2%)、N1 例45 例(31.9%)、N2 40 例(28.4%)和N3 5 例(3.5%),TNM 分期IIA,IIB,IIIA and IIIB 分别是34(24.1%),42(29.8%),45(31.9%)and 20(14.2%);其中腺癌62 例(44.0%),鳞癌60 例(42.6%),鳞癌8 例(5.7%),大细胞癌11 例(7.8%),中位剂量为72.0 GyE,无患者同时接受化疗,平均随访时间分别为29.3 个月(1.6~207.7个月)和40.0 个月(10.7~207.7 个月),两年期LC、PFS 和OS 分别为80.3%、40.2%和58.7%,总体而言,急性反应方面1例(0.7%)例出现了4级(纵隔出血)(0.7%)、5例放射性肺炎3 级(3.5%)和1 例支气管瘘3 级毒性(0.7%),多因素分析显示腺癌和N2/3 分级是PFS 预后不良的重要指标,表明CIRT 对LA-NSCLC 是一种有效的治疗方法,具有可接受的毒性,特别是对老年患者或不能通过手术或放化疗治疗的严重共病患者[15]。Karube M 等报道了对于NSCLC 首次CIRT 治疗后野内复发情况的一组病例,2007年1月至2014年3月,29 例首次接受CIRT治疗后复发的NSCLC 再接受CIRT 照射,中位年龄为74岁(范围53~90 岁),平均观察时间为29 个月(范围4~88个月),首次CIRT 治疗剂量中位数为46.0GyE,CIRT 再照射剂量中位数为66.0Gy E,再照射后2年OS、LC 和PFS 的发生率分别为69.0%(95% CI:50.3~83.0)、66.9%(95% CI:47.5~81.9)和51.7%(95% CI:34.1~68.9),除1例(3.4%)发生3 级细菌性肺炎,其余不良反应均不超过2 级,表明CIRT 治疗I 期NSCLC 局部复发后再次接受CIRT一种可接受的确定的治疗方法[16]。
3.3 肝细胞肝癌(HCC)
针对肝细胞癌(HCC)的最初的CIRT 的临床试验是1995年4月至2005年8月间NIRS 进行在4 项临床研究中,剂量递增方案从32.0 GyE 起,以5%~10%增递最后确定最佳剂量至GyE52.8,先后尝试使用了15Fr、12Fr、8Fr、4Fr 和2Fr 种不同的分次方案来确定最佳剂量并缩短治疗时间,未发生与治疗相关的死亡和严重不良事件,确定CIRT 的低毒性和良好的局部控制率,是一种有希望的肝癌根治性和微创治疗方案,CIRT 在治疗HCC采用的12Fr、8Fr和4Fr的分次方案的安全性和有效性得到了证实,其中52.8 GyE/4Fr 的方案被确定为符合条件的HCC 患者的推荐治疗疗程[17]。2017年报道了一组133 例HCC 患者接受CIRT,患者平均72 岁(44~87 岁),32.0~45.0 GyE/2Fr 的总剂量范围,治疗后肝功能的变化较小,高剂量组(45.0 GyE)和低剂量组(≤42.8 GyE)的LCR 分别为1年时为98 和90%,3年LCR 时为83 和76%,两组间没有显着差异(P=0.1099),在较高剂量组,在较小肿瘤组(≤5 cm)和较大肿瘤组(>5 cm)中,1年时的LCR 为97%和100%,3年时为81%和80%,LCR 不依赖于肿瘤大小(P= 0.892),高剂量组(45.0 GyE)和低剂量组(≤42.8 GyE)的1年总体OS分别为95%和96%,3年时为71%和59%,没有显着差异(P=0.4674),在5cm 或更大直径的单一病变的患者中,1年时的总OS 为88%,3年时为61%,并且在CIRT 后5年时总OS 为43%,同时发现CIRT在肝门附近的巨大的HCC的了治疗上的有明显优越性[18]。一组回顾性研究评估CIRT 治疗80 岁以上肝癌(HCC)的资料报告了2011年3月至2015年11月治疗31 例高龄患者,52.8GyE/4Fr 或60.0 GyE/4Fr,病变靠近消化道的采用60.0 GyE/12Fr,所有患者中位年龄为83岁(范围:80~95 岁),中位随访时间为23.2 个月(范围:8.4~55.3个月),Child-Pugh A级27例,B级4例;两年的OSR、LCR 和DSF 分别为82.3%、89.2%和51.3%,无2 级以上急性毒性反应,其中1 例患者在CIRT 治疗后3 个月内经历了Child-Pugh 分级从A 级到B 级的进展,在晚期毒性方面,3 例患者出现3 级脑病,2 例患者用药后病情有所改善,该研究认为80岁及以上进行CIRT治疗,毒副反应小,疗效确切[19]。2018年日本碳离子放射肿瘤学研究小组(J-CROS)回顾性分析了多中心CIRT肝癌的有效性和安全性,纳入2005年4月至2014年11月在日本4家医院接受CIRT 的4Fr 或更少2Fr 患者的临床资料,本研究共纳入174 例患者,规定的CIRT 剂量为48.0GyE/2Fr(n =46),52.8GyE/4Fr(n=108)和60.0GyE/4Fr(n=20),中位随访时间为20.3个月(2.9~103.5)范围,1、2、3年的OS 分别为95.4%、82.5% 和73.3%;1、2、3年的LC 分别为94.6%、87.7%和81.0%;10 例患者(5.7%)出现3 级或4 级治疗相关毒性反应;3例患者(1.7%)出现放射性肝病,该研究认为短疗程CIRT 治疗是一种安全、有效、有潜在疗效的肝癌治疗方法[20]。现临床上尚有不少CIRT 单次分割治疗的的报道,但因病例数量尚不多,在此不详阐述。
3.4 前列腺癌
迄今为止,前列腺癌是CIRT 治疗数量最大的病种,毒性反应轻微,高风险前列腺癌的中期随访数据更好[21]。近几年采用主动扫描保护尿道在12Fr/3W 甚至更短分割方案的治疗正在探索中。一组统计的1 479 例前列腺癌患者中,按2010年美国国立综合癌症网络指南低、中、高危的分组标准,其中773 例(52.3%)属于高危组,5年OSR 为95.1%,10年OSR 为79.6%;根据Phoenix定义法,111 例患者符合生化失败的标准,其5年和10年生化复发率分别为90.7%和83.0%;对数据进一步分析发现,T 分期和Gleason 评分对无生化复发率有显著影响,CIRT 的剂量分割次数对生化控制的影响在20Fr、16Fr、12Fr 组间差异无统计学意义[22]。关于晚期辐射毒性,接受CIRT 的两组(63.0 GyE/20Fr 和57.6 GyE/16 Fr)前列腺癌患者,63.0 GyE/20Fr 和57.6 GyE/16 Fr 组的胃肠道系统晚期辐射毒性,2级或2级以上的发生率分别为2.3%和0.4% ,泌尿生殖道系统晚期辐射毒性,2 级或2级以上毒性反应的发生率分别为6.1%和2.4%,与其他放射治疗方法相比,CIRT 治疗前列腺癌辐射毒性较低,特别是发展为直肠出血的风险较低[23]。2017 报道了对日本碳离子放射肿瘤研究组(J-CROS)进行的前列腺癌患者接受CIRT治疗前瞻性研究的多机构分析,对3所重离子中心前瞻性临床试验的患者资料进行回顾性分析,登记的患者总数为2157 人,CIRT 的剂量和分级为66-63GyE/20Fr,57.6GyE/16Fr,51.6GyE/12Fr,中危组和高危组分别采用短期(约6个月)雄激素剥夺治疗(ADT)和长期(2年以上)ADT 联合CIRT 治疗,低危组未合并ADT,从2003年12月至2014年12月,低危组263 例,中危组679 例,高危组1215 例,共1754 例(82%)患者接受ADT 治疗,存活患者的平均随访时间为29 个月,低危、中危、高危患者5年无复发生存率(RFS)分别为92%、89%、92%,低风险、中风险和高风险患者的5年LCR 和分别为98%、96%和99%,原因特异性生存率(CSS)分别为100%、100%和99%。2级和3级直肠毒副反应的发生率分别为0.5%和0%,这是首个关于CIRT治疗前列腺癌的多机构数据,表明CIRT 的治疗效果良好,毒性较小,尤其是在高危人群中效果明显[24]。
3.5 局部复发的直肠癌
使用光子放疗加化疗,对不能手术的局部复发的直肠癌疗效欠佳,虽然文献有报告在小样本、高选择的报道中有LCR 高达75%和OSR 达40%的,但不具有典型意义,然而CIRT 却提供了一种新的选择在NIRS。总结的复发的直肠癌大样本患者(n = 136)CIRT 的5年LCR达93%、OSR45%;在随后的一项研究中,23 例曾接受了盆腔光子照射的局部复发的直肠癌患者采用CIRT,3年总OSR 为65%,在NIRS 开发的外科间隔技术在肠道和肿瘤之间创造空间,在CIRT 之前用外科手术置入泰氟隆隔离块材料,可以使大分割放疗更安全[25]。另一组报道CIRT 治疗直肠癌盆腔复发的研究,进行I、Ⅱ期剂量递增研究,180 例(186 个病灶)直肠癌局部复发患者接受CIRT(CIRT)(I期:37例,Ⅱ期143例),复发部位为骶前区71 例,盆腔侧壁82 例,会阴28 例,结直肠吻合口5 例,采用16Fr/4W,总剂量为67.2~73.6 GyE;4.2~4.6 GyE/Fr,结果:在第I期,最高总剂量为73.6 GyE,该剂量治疗的13例患者无>级3 例急性反应,在此水平停止剂量上升,此剂量用于Ⅱ期,未见其他>级3 例急性反应,5年后,73.6 GyE 的局部控制率和生存率分别为88%(95%CI,80%~93%)和59%(95%CI,50%~68%),研究认为CIRT可能是一种安全有效的局部复发性直肠癌的治疗方法,可作为手术治疗的替代方法[26]。2019年6月Hayashi K 等报告了CIRT 治疗局部复发性直肠癌(LRRC)的疗效和安全性分析,回顾性分析2003年11月至2014年12月3 所医院接受CIRT 治疗的LRRC 患者资料,共收集224 例患者资料,剂量为70.4 GyE/16Fr 或73.6 GyE/16Fr,平均随访期间的起始CIRT 62 个月(范围6~169 个月),3年OS 为73%(95%CI,67%~79%)和5年OS51%(95%CI,44%~58%)3年LC 率分别为93%(95%CI,88%~96%)和5年LC 率88%(95%CI,82%~93%)。在3 个病人观察三级急性毒性:胃肠道毒性(n = 1)和盆腔炎(n = 2),三级晚期毒性观察12 例:皮肤反应(n = 2),胃肠道毒性(n = 2),神经病变(n = 1),盆腔炎(n = 7)。无4级、5级急性或晚期毒性。该研究首次对LRRC 患者进行的多机构CIRT 分析显示,其疗效相对较好,毒性有限[27]。
3.6 胰腺癌
NIRS 在2003年4月至2010年12月进行了可手术胰腺癌患者CIRT I/II 期临床试验,期间招募了26 名患者,入组标准是可根治切除的胰腺癌,在8Fr/2W 治疗后2-4 周后行手术切除,初始剂量为30GyE,然后以5%的增量剂量爬坡,最终升高至36.8GyE,根据UICC 的临床分期为IIA 15 例,IIB 11 例,CIRT 治疗后26 例患者中有21 例接受了根治性切除术,剩余的5 例患者由于肝脏转移或拒绝手术治疗而未接受手术,这21 例患者有2 例患者发现3/4 级的毒性反应(1 例为肝脓肿,另1 例为PV 血栓),但两者均与CIRT 没有直接关系,在21 例手术病例中,5年LCR 和总OSR 分别为100%和52%,在2003年4月至2007年2月期间进行了局部晚期胰腺癌患者的CIRT 的I/II 期试验,6 名IVa 或IVb 期但无远处转移的胰腺癌患者入选该试验,采用12Fr/3W 的CIRT,治疗剂量设定为38.4GyE,并以5%增量的剂量爬升至52.8GyE,观察到1例3级晚期毒性和7例3级急性毒性,7例3级急性毒性中的六例是厌食,另1 例是胆管炎,另一组46 个病人评价肿瘤反应,1 例获得CR,7 例PR,37 例SD,只有1 例PD,接受至少45.6GyE 的患者的1年总体LCR 达76%以上,46位患者的1年总体OSR为43%,最多的3级急性反应发生在接受52.8 GyE 剂量的的患者(67%),从这些结果中得出结论,碳离子的最大耐受剂量为52.8GyE/12Fr/3W;从2007年4月开始对局部晚期胰腺癌采用吉西他滨联合CIRT 的I/II 期临床试验分两阶段进行,在第一阶段,放射治疗剂量固定在43.2 GyE/12Fr/3W 同步吉西他滨,初始每周吉西他滨剂量为400mg/m2,然后增加到700mg/m2,最后到1000mg/m2,在第二阶段,吉西他滨剂量固定为每周1000mg/m2,CIRT剂量以5%的增量爬坡,放疗剂量为45.6~55.2 GyE(n=60),结果显示2年的局控制率为58%,2年总生存54%的,中位生存期长于2年,急慢性毒性反应均很低[2]221-228。Shinoto M 等人报告了碳离子放疗结合化疗为无法切除的局部晚期胰腺癌回顾性分析,2014年4月至2017年7月间经明确局部的晚期胰腺癌(LAPC)接受CIRT 治疗64例患者,外方剂量为55.2 GyE/12Fr,所有患者完成计划的CIRT 的治疗,平均随访时间为24.4 个月(5.1-46.1),平均存活时间是25.1月,两年期OS、LC 和PFS 分别为53%(95%CI,39%~66%)、82%(95%CI,66%~91%)和23%(95%CI,14%~36%),4 例患者发生急性3 级毒性反应,包括3 例胃肠道毒性反应,没有3 级或以上的晚期毒性[28]。另一组对局部晚期胰腺癌LAPC患者进行的多机构C-ion 治疗分析显示,疗效相对较好,毒副作用有限,尤其是对离消化道相对较远的肿瘤,该研究回顾性分析2012年4月至2014年12月在3 家机构接受C-ionc 治疗的LAPC 患者,病理证实为侵袭性胰腺导管腺癌的患者符合入选条件,处方剂量为52.8 GyE/12Fr 或55.2GyE/12Fr,研究共纳入72例患者,胰腺头部肿瘤30例(42%),胰腺体部或尾部肿瘤42 例(58%),56 名患者(78%)同时接受化疗,1年OS 发生率为73%(95% CI,62%~84%),2年为46%(95% CI,31%~61%),中位OS 为21.5 个月(95%CI,11.8~31.2 个月),1年和2年DMFS 的发生率分别为41%(95% CI,29%~52%)和28%(95% CI,16%~40%),19名患者(26%)出现急性3级或4级血液学毒性,2 例(3%)为3 级厌食症。1 例(1%)晚期胃肠道(GI)3 级毒性,没有患者出现4级或5级晚期毒性[29]。
3.7 宫颈癌
在宫颈鳞状细胞癌中,CIRT的治疗结果优于已报道的最好的X 线放疗结果,但是除了剂量超过72GyE 组之外,治疗结果没有图像引导的后装放疗好。在宫颈腺癌中,CIRT 主要用于潜在不可切除的肿瘤,CIRT 取得的LCR 和OSR 比单纯光子放疗或同步放化疗效果更好[30]。至于局部晚期子宫颈癌的CIRT 的临床试验,现已报道有7 个临床试验,在1995年6月至2013年3月期间,用CIRT62.4-74.4GyE/20Fr 治疗197 例,确立了CIRT 为局部晚期子宫颈癌的安全短程的治疗方法[2](256-261)。 正在进行一项CIRT 与同步化疗的临床试验,尽管在大体积肿瘤中获得了有利的局部控制,总体OSR 高于其他研究,但总体OSR依然不令人满意[31]。
3.8 头颈部粘膜恶性黑色素瘤(MMM)
MMM 被认为是抗辐射的,对传统放疗抵抗,应用了CIRT 后,取得了良好的局疗控制,但许多患者发展为远处转移,为了改善远期生存率,尝试开始DAV 化疗同步CIRT 的临床试验。2002年4月至2012年8月,共有106例患者入组,总剂量为57.6GyE/16Fr,随访时间为3.3~119 个月,发现放疗副作用的等级和发生率与其它头颈部肿瘤患者的相似,没有因为加用DAV而有更多的毒性反应,中位生存时间为64.8 个月,3年和5年总OSR 分别为65.8 和54.0%,3 和5年LCR 分别为83.1 和80.6%,加用DAV化疗后,较单用CIRT相比,CR没有差异,但OSR显著改善[32]。Mohr A 等人回顾性分析了2009年至2013年在海德堡离子束治疗中心(HIT)连续接受治疗的18 副鼻窦粘膜黑色素瘤例患者的毒性,采用CIRT 联合光子调强放疗(IMRT)治疗,采用光栅扫描强度控制碳离子治疗(intensity-controlled carbon ion therapy,ICCT),中位剂量为74 GyE,光子剂量均规定给中位剂量54 Gy/1.8 Gy/Fr,CIRT以3 GyE/Fr,脊髓最大剂量45~50 Gy RB,脑干表面最大剂量50~60 Gy RB(体积为1cc),视网膜及后球最大剂量45Gy,至少一个腮腺的平均剂量应低于26RBE,入组多数患者为晚期疾病(T4,94%),无同期化疗,未观察到III级或更高的晚期毒性,3年的OS、PFS 和局部区域控制率(locoregional control)分别为16.2%、0%和58.3%(中位随访18 个月),OS 较差,因为易发生远处转移[33]。
3.9 颅底部和上部颈肿瘤
颅底和上颈椎肿瘤主要类型为脊索瘤、软骨肉瘤和嗅神经母细胞瘤。1997年12月GSI用CIRT 治疗了两例颅底瘤患者,3 个月后肿瘤完全消退。2002年,由于GSI在颅底脊索瘤和软骨肉瘤这两种肿瘤各50 例临床试验的两年LCR 达到了100%,德国政府颁发了对这两种肿瘤CIRT 临床治疗的许可证。到2004年,GSI 应用CIRT束对颅底瘤治疗临床结果显示的为4年LCR 大于67%和4年总存活率大于76%,且没有发现明显的治疗晚期毒副作用[34]。NIRS 用CIRT 治疗的44例脊索瘤患者的5年局部对照和总OSR分别为88%和87%,12个软骨肉瘤患者的5年LCR 和总OSR 分别为86 和63%,一组33 例颅底部和上部颈肿瘤患者的报道5年LCR 和总OSR 分别为85.1%和87.7%,其中用60.8GyE/16 Fr 治疗的19 名患者,中位随访时间为54 个月,5年LCR 和总体存活率分别为100 和94.4%,建议60.8GyE/16 Fr 的剂量用于颅底肿瘤的治疗,9 名患有嗅神经母细胞瘤的患者用CIRT治疗,5年LCR 和OSR 分别为100 和56%,在7 例颅底脑膜瘤患者中,5年LCR 和OSR 分别为80%和86%[35]。2014年德国重离子研究学会报告了采用光栅扫描技术CIRT 在颅底脊索瘤患者中的长期效果,对155 例颅底脊索,中位年龄48 岁(15~85 岁)的患者(男76 女79),中位总剂量为60GyE,3GyEFr,中位随访72 个月(范围12 个月-165 个月),随访过程中55 例局部复发及4 例患者全身疾病进展,3年、5年和10年的LC 率分别为82%、72%和54%,而3年、5年和10年的OS 率分别为95%、85%和75%。年龄<48 岁和推量(boost)体积>75 mL 与LC 和OS 的显著改善有关,未发现较高的晚期毒性[36]。 Yusuke Suzuki等人回顾性研究了3例鼻窦恶性肿瘤侵犯颅底的鼻腔恶性肿瘤患者,所有患者均接受碳离子束放射治疗,CTV 处方剂量为64.0GyE/16Fr,持续4 周,每天4.0GyE/分数,结果所有患者均无间断完成碳离子束放疗,平均观察时间为39.6 个月(范围:11-54 个月),所有病例均无局部或区域复发,有一位病人在远处的器官有转移,并发症方面,观察到两例放射性脑损伤,1 例视神经完全受累于肿瘤及碳离子束放疗野的患者,一只眼出现视力下降,没有治疗辐射引起的脑坏死,表明CIRT 治疗在侵犯颅底的鼻窦恶性肿瘤显示了良好的治疗效果[37]。
3.10 非头颈部骨和软组织肉瘤
在1996年至2007年之间在NIRS 接受了骶骨脊索瘤CIRT 的95 例患者,中位年龄为66 岁,84 名患者为初始治疗,11 名手术后局部复发,中值肿瘤直径为9cm,CIRT 碳离子剂量范围为52.8-73.6GyE/16Fr/4W,平均总剂量为70.4GyE,5年LCR 和OSR 分别为88%和86%,两名患者经历严重的皮肤和软组织反应,需要皮肤移植,15名患者发生严重的坐骨神经并发症,需要继续服药并影响日常活动,CIRT治疗后,脊索瘤体积逐渐减少,截至2012年3月,204 例各种部位的脊索瘤患者接受了CIRT治疗,取得了优异的结果;当然患者也付出了晚期副作用的成本,有15例发生严重的坐骨神经副作用,但其中8例仍有能力在有或没有支持性装置下行走。鉴于不接受CIRT 的患者的预后不良,这些副作用是可以接受的,但是需要努力减少对坐骨神经的不良影响[38]。一组78例不可切除的骨肉瘤患者采用CIRT 后5年LCR 和5年总OSR 分别为62%和33%,患者CIRT 治疗时的平均年龄为41 岁(11-83 岁),肿瘤位于骨盆61 例,脊柱或椎旁区15 例,其他区域2 例(纵隔和胸壁),肿瘤的中值直径为10cm,中位随访时间为24 个月(2~166 个月),除了经历严重皮肤/软组织并发症需要皮肤移植的3 个病人,没有观察到其他严重的毒性,在16 例70 岁以上的患者中,10 例在3年随访期内存活,并能保持活动。所有患者中有9例患者无病生存超过5年,其中8例可带或不带支具而走动,且9 例患者治疗前均需服用止痛药,治疗后有6例摆脱了使用止痛药[39]。Imai R 等人回顾性分析了188例不能切除的原发性骶骨脊索瘤的CIRT 效果,纳入1988 例于1996年至2013年在同一研究所接受CIRT,平均年龄为66 岁,137 例患者的近端侵犯达到S2 以上,临床靶体积中位数为345 cm3,中位随访时间62个月(范围6.8-147.5 个月),5年局部控制率为77.2%,总生存率为81.1%,无病生存率为50.3%,41 例患者局部复发,性别、肿瘤体积、近端浸润程度、辐照剂量与局控无关,周围神经毒性3 级6 例,皮肤毒性4 级2 例,治疗后97%的患者仍能行走,表明CIRT 对不可切除脊索瘤是安全有效的,在保留行走功能的同时,可提供良好的局部控制和生存[40]。软骨肉瘤方面用CIRT 治疗的报道也已较多,Maruyama K 等报道75例无转移但被外科医生认定为无法切除的软骨肉瘤用CIRT 治疗,其中包括两个肢体软骨肉瘤患者,患者年龄中位数为56 岁,85%的患者组织学分级大于2,中位照射总剂量为70.4 GyE/16Fr/4W,中位随访时间为41 个月(3~117 个月),5年LCR 和OSR 分别为55%和57%,4 名患者经历了3 级或4 级皮肤/软组织晚期反应,在16 例70 岁以上的患者中,10 例随访3年以上仍然存活,并且尚能保持活动[41]。
3.11 眼底黑色素瘤
NIRS 报告了CIRT 用于眼底黑色素瘤的的I/ II 临床试验,显示了其足够的安全和有效性,在肿瘤控制和毒性两方面,结果与的质子治疗相当,放疗前用低温热塑固定装置和口腔咬合固定器固定患者头疗,处方剂量是T3肿瘤70.0Gy/5次,T1/2肿瘤60.0GyE/5Fr,在临床试验开始时,通过单个前后野照射,自2005年10月以来,多采用2 野照射,截至2013年2月时,在NIRS 有127 例眼底黑色素瘤患者接受了CIRT,其中,122 例患者随访至少6 个月,5年OSR 和保眼率分别为80.8 和93.1%,在LCR 与保眼率方面与质子相似或较好的效果。稍高的保眼率可能是由于通过采用2 野CIRT 降低了新生血管性青光眼(Neovascular Glaucoma,NVG)的发生率[42-44]。
3.12 食管癌
2004年7月至2008年6月对于可切除食管癌进行了术前CIRT 的I/II 临床试验,之后又进行了早期食管癌的完全CRT的I/II临床研究。术前CRT,纳入31例I期-IVa期食管鳞癌患者,不包括T4 期,CIRT 采用8Fr/2W 总辐射剂量从初始剂量28.8GyE 以5% 的增量爬坡至36.8GyE。完成CRT后4至8周进行手术,除1例(3.2%)用35.2GyE 治疗出现ARDS 外,所有患者均未出现3 级或更高的毒性,该例患者CRT 和ARDS 之间的相关性不确定。31 例患者中有12 例CR,13 例PR,总的缓解率(CR+PR)为80.6%。根据肿瘤深度,所有12 例T1 和所有8 例T2 获得CR 或PR,而11 例T3 病例中只有5(45.5%)例达到CR或PR。术后病理检查表明共有12名患者达到3 级反应(病理性CR),12 名患者达到2 级反应。 总体病理反应率(3 + 2 级)为77.4%。病理反应在T1 病例中为100%,在T2 病例中为87.5%然而,在T3 病例中为45.5%。31 例中有11 例(35%)在手术后复发。除1例外其余复发均见于在手术时具有病理性淋巴结转移的患者。I、II 和III 期的5年OSR 分别为61%、77%和29%。食管癌的完全CIRT,截至2012年11月,有16 名患者入选本研究。 CIRT 12Fr/3W 总剂量从43.2GyE 的初始剂量以5%的增量递增至50.4GyE。中位随访36 个月(4~45个月)。16名患者中有14名(88%)达到CR。总剂量43.2GyE 治疗的5 名患者中有2 名没有达到CR。所有以45.6GyE 或更高的剂量治疗的患者显示CR。总体3和4年存活率分别为100和83%[2](197-202)。
3.13 肾细胞癌(RCC)
RCC一直被认为是高度放射抗性的,因此对于RCC少有关放射性治疗的研究,这方面的探索开始于从1997,初始使用64-80GyE/16Fr 的总剂量,之后采用66GyE/16Fr 显示几乎所有的肿瘤已经萎缩多年没有进展,虽然患者人数很少,但初步临床经验显示有利的结果,进一步的II期临床试验显示5年LCR、疾病别存活率和OSR分别为89%、100%和80%[45]。碳离子放疗(CIRT)治疗原发性肾细胞癌(RCC)的长期肿疗效方面,2018年报道了19例RCC患者(11例T1aN0M0,4例T1bN0M0,4例晚期不能手术[T4N0M0,T3aN1M0,T1aN0M1])接受CIRT 治疗,中位随访6.6年(范围0.7~16.5),19 例患者局部控制率为94.1%,无病生存率为68.9%,总生存率为89.2%,这一基于长期随访数据的最新回顾性分析表明,CIRT是一种安全的治疗方法,即使在不能手术治疗的情况下,也能获得良好的治疗效果[46]。
3.14 妇科恶性黑色素瘤
外阴和阴道MM 极为罕见的,临床一般选择手术切除,因为肿瘤扩展、年龄等原因,不一定适合都能适合手术,基于在头颈部MMM 中用CIRT获得结果,NIRS采用CIRT 治疗23 例妇科MM,通过3 个野预防性照射高达36GyE/10Fr,接着直接对原发性肿瘤和可触及的淋巴结照射,2或3个野总量达57.6GyE/16Fr,体积大于60 mL的肿瘤用64.0GyE/16Fr进行照射,总体3年局部控制,区域控制率和远处无转移率分别为50%,76%和40%[2](263-267)。
3.15 乳腺癌
NIRS 自2011年以来一直在准备针对I 期乳腺癌的CIRT,并于2013年4月进行了首次治疗,1 例50 岁女性被诊断出患有乳腺癌T1N0M0,无临床症状,因之前其它手术的痛苦经历这个病人因拒绝手术,要求CIRT 治疗,接受了CIRT 治疗,CTV50.8 GyE,对正常组织的最大剂量为皮肤21 GyE,左肺33.7 GyE,左肋48.4 GyE,未见急性毒性反应,早期不良皮肤放疗后反应,出现在治疗1个月后,色素沉着的在1.5 个月后消失放射治疗[47]。2019年报道了一期乳腺癌碳离子放疗的临床试验,入组患者为2013年4月至2014年12月期间低风险I 期乳腺癌患者,该临床试验设计了一项剂量递增研究,剂量水平为48.0GyE、52.8GyE 或60.0 GyEGyE/4Fr,放疗后3 个月,行肿瘤切除,进行病理评估,2013年4月至2014年12月,3 例接受48 GyE 治疗,3 例接受52.8 GyE 治疗,1 例接受60 GyE治疗,除4例发生1级急性皮肤反应外,无不良反应,病理检查显示,4 例剂量达52.8 GyE、60.0 GyE 的患者放疗后病理改变分级达2b 级以上,但仅有2 例达到3级;截至2017年底,所有病例均存活,无复发,也未见发生迟发性不良反应[48]。因传统的乳腺癌治疗模式为以手术及术后放化疗内分泌治疗,CIRT做为新的治疗选项尚在探索中,选择合适的病人开展临床试验还有很长一段路要走。
3.16 脑胶质瘤
48 例胶质瘤(GBM)患者的I/II 期临床研究在1994年至2002年间进行,包括32 GBM 和16例间变性星形细胞瘤,患者接受手术治疗,结合ACNU 化疗及常规放射治疗50 Gy/25Fr 后进行CIRT 治疗8Fr/2W,CIRT 的总剂量方案采用剂量递增方案,以10%增量(16.8,18.4,20.0,22.4和24.8GyE)从16.8GyE 升至24.8GyE,32例GBM 患者的中位生存时间(MST)为17个月,根据CIRT剂量,将患者细分为3 组:低剂量组(16.8GyE),中剂量组(18.4~22.4GyE)和高剂量组(24.8GyE),3 组的MST 分别为7,19 和26 个月,对32 例GBM 患者的单变量分析显示,只有碳离子剂量显示有统计学意义[49]。因脑胶质瘤治疗的效果仍有待提高,各种结合碳离子,质子及化疗的临床试验仍在进行中[50]。
3.17 其它复发转移性癌
Makishima H 等人于2019年1月报告了确定单次CIRT 治疗结直肠癌肝转移最佳剂量研究,纳入31 例结直肠癌肝转移患者,29 名患者接受单次CIRT,将剂量从36 GyE开始,按5%至10%的增量,直到观察到不可接受的剂量限制毒性发生率,剂量限制毒性定义为放射治疗引起的≥3 级急性毒性,处方剂量为:36GyE/Fr(3 例)、40GyE/Fr(2 例)、44GyE/Fr(4 例)、46GyE/Fr(6 例)、48GyE/Fr(3 例)、53GyE/Fr(8 例)、58GyE/Fr 戈瑞(3 例),未观察到剂量限制毒性,但2 例患者在53 GyE 时观察到因胆道梗阻而引起的3 级肝脏毒性,两例患者均有靠近肝门静脉区域的病灶,因此仅限于周围病灶将剂量上升至58 戈瑞(RBE),29 例患者3年总生存率为78%,中位生存时间为65个月,局部控制率在≥53GyE时显著提高,3年局部控制率为82%,而低剂量时为28%,报告认为单组分CIRT 治疗结直肠癌肝转移,只要避开肝中心门静脉区域,其安全剂量可达58 GyE[51]。2019年4月Okonogi N 报告CIRT 治疗少数淋巴结复发的的疗效,收集了1996年12月至2015年12月在4 个机构少数淋巴结复发接受CIRT 治疗并符合以下条件的患者:(1)组织学或临床诊断LN 复发;(2)原发病变受控;(3)除淋巴结外无其它复发;(4)单处淋巴结复发;(5)年龄≥20 岁。结果:共纳入323 例患者,存活患者的平均随访时间为34 个月,CIRT 的处方剂量为48.0 GyE/12Fr,其中47 例复发部位有放射治疗史,CIRT治疗后2年的局部控制率(LC)和总生存率(OS)分别为85%和63%,仅有1 例患者出现3 级毒性,多因素分析显示淋巴结直径、组织学、既往放疗病史等因素与局部控制率无关;较小直径(<30mm)和≤3个淋巴结转移,以及较长的无病间隔(≥16 个月)与较好的OS 显著相关。结论:CIRT 治疗少数淋巴结复发是安全有效的。CIRT 治疗可能对少数淋巴结复发患者有生存益处,特别是对LN 转移少、LN 直径小、无病程较长的患者[52]。2019年6月Hayashi、Kazuhiko 报告了2007~2016年收治的48例复发性头颈部恶性肿瘤患者的资料,粘膜恶性黑色素瘤21 例(43.8%),腺样囊性癌17 例(35.4%),骨、软组织肉瘤6 例(12.5%),其他疾病4 例(8.3%),再次照射时肿瘤复发的部位依次为副鼻窦(18.37.5%)、鼻腔(9.18.8%)、鼻咽(4.8.3%)、眼眶(3.6.3%)、海绵窦(3.6.3%)和其他部位(11.22.9%),初始CIRT 的中位剂量为57.6 Gy,再照射时的中位剂量为54.0 GyE。所有患者均未同时接受化疗,再照射后中位随访时间为27.1 个月,5 例(10.4%)出现3 级急性毒性,18例(37.5%)出现≥3级晚期毒性,其中1例出现5级中枢神经系统坏死,2年局部对照、局部共区对照、无进展生存率、总生存率分别为40.5、33.5%、29.4%、59.6%;表明对于复发性头颈部恶性肿瘤患者,使用CIRT 是头颈部肿瘤复发的一种可行治疗方案,具有可耐受的毒性[53]。
4 小结
随着技术及设备越来越成熟,CIRT 病例量不断扩大,治疗病种也在不断扩大,其治疗原发及复发鼻咽癌、脂肪肉瘤、视网膜色素瘤、滑膜肉瘤等等都取得了显著的效果,因篇幅所限,本文不一一列举。在碳离子临床实践中,放射并发症的发生率远远低于X 线,而且少数严重的放射并发症均发生在临床研究的初始探索阶段,随着剂量体积直方图的应用(DVH)及对风险器官做了严格限定,以及呼吸门控、主动扫描等技术的进展,严重的并发症的发生率已很低[54]。虽然CIRT 的临床应用仍在探索中,但不断报道的临床试验越来越多的支持其显著的疗效,尤其在难治性肿瘤、抗拒射线肿瘤、复杂部位肿瘤方面疗效喜人,并有望显著缩短治疗时间,患者甚至可以在门诊完成治疗等必将对现有的肿瘤治疗格局产生巨大的影响。
