高通量透析和普通血液透析治疗慢性肾衰竭尿毒症的优劣差异
2020-08-03刘春玲李明风
刘春玲 李明风 陈 亮
1.广东省恩平市人民医院检验科,广东恩平 529400;2.广东省恩平市妇幼保健院检验科,广东恩平 529400;3.广东省恩平市疾病预防控制中心检验中心,广东恩平529400
尿毒症是慢性肾功能衰竭患者终末期结局,患者由于肾小球滤过率(GFR)下降,导致体内血液尿毒症毒素积聚,内环境紊乱,从而引起呼吸系统,心血管系统,内分泌系统以及神经系统等一系列症状,最终危及患者生命[1]。血液透析是目前对尿毒症患者较为有效的一种替代治疗方式,随着医疗技术的日益革新,探索更为高效和安全的血液透析技术,尽可能的清除尿毒症患者血液毒素,是改善患者生存质量,延长患者生命的关键。因此本研究主要探讨了高通量透析和普通血液透析治疗慢性肾衰竭尿毒症患者的疗效差异,现报道如下。
1 资料与方法
1.1 一般资料
将我院血透科2016年5月~2017年5月接诊的慢性肾衰竭尿毒症期患者106例以随机数字表法分为高通组54例和常规组52例:高通组男30例,女24例,年龄40~56岁,平均 (47±7)岁;病程2~6年,平均 (4±2)年;原发性肾病41例,继发性肾病13例。常规组52例,男28例,女24例,年龄40~55岁,平均 (48±7)岁;病程3~6年,平均 (5±2)年;原发性肾病34例,继发性肾病18例。两组患者的性别、年龄、病程及病情分类等资料差异无统计学意义(P>0.05),具有可比性。本研究经伦理委员会批准,患者及家属签署知情同意。
1.2 入选及排除标准
入选标准:符合慢性肾衰竭尿毒症期的诊断标准[2]:(1)各种原发性或继发性肾病引起的GFR<60mL/min病程超过3个月;(2)患者进入慢性肾病终末期(GFR<15mL/min),并出现相应尿毒症症状,需血液透析治疗。
排除标准:急性肾功能衰竭患者;患有肾脏肿瘤者;患有严重心血管疾病或肝功能异常疾病者;患有精神疾病者;不愿配合治疗者。
1.3 透析方法
所有患者透析前建立前臂动静脉内瘘,透析机采用日本NIKKISO血液透析机(日本日机装)。高通组采用高通量血液透析治疗:尿素转运面积系数 950mL/min,超 滤 系 数 50mL/(mm Hg·h),有效膜面积1.5m2;血液流量280mL/min,透析液流量 450~ 500mL/min,3次 /W,4.5h/次。常规组采用常规低通量血液透析治疗:尿素转运面积系数700mL/min,超 滤 系 数 10mL/(mm Hg·h),有 效膜面积1.2m2;血液流量280mL/min,透析液流量450~ 500mL/min,3次 /W,4.5h/次。分别于治疗前和治疗3个月后采集患者清晨空腹静脉血检测相应指标。
1.4 疗效评价
采用罗氏cobas c702全自动生化分析仪检测Scr,BUN,血磷含量,采用β2微球蛋白测定试剂盒(化学发光法)测定血清β2-MG的含量[4-5];采用化学发光酶免疫分析法检测PTH含量;CRP采用免疫比浊法检测,IL-6采用双抗体夹心法检测[6-7]。记录比较3个月后两组患者的症状发生率情况。
1.5 统计学方法
应用SPSS17.0统计软件对数据进行分析,计量资料以()表示,两组间比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血液相关指标情况比较
治 疗 后 两 组 患 者 的 Scr,BUN,PTH,P,β2-MG含量较治疗前均显著降低,差异具有统计学意义(P<0.05);治疗后两组患者的Scr与BUN含量比较差异无统计学意义(P>0.05);治疗后高通组患者的PTH,P,β2-MG含量显著低于常规组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组患者的炎症因子情况比较
治疗后两组患者的CRP和IL-6较治疗前均显著降低,且高通组较常规组降低更为明显,差异具有统计学意义(P<0.05)。见表2。
2.3 两组患者临床症状发生率情况比较
两组患者的胃肠道症状发生率比较差异无统计学意义(P>0.05);高通组患者的皮肤瘙痒,肾性骨营养不良和不宁腿综合征的发生率显著低于常规组,差异具有统计学意义(P<0.05)。见表3。
3 讨论
我国目前慢性肾脏病(CKD)的患病率已达10.8%[8],而其中相当数量的患者会逐渐进展至终末期肾病和尿毒症,其严重危害患者生命健康,并给家庭和社会带来沉重的经济负担。心血管病变是CKD患者的最为严重和致命的并发症,其死亡率高达50%~60%[9-10]。其原因主要是尿毒症患者体内水钠潴留,心脏负荷增加,同时代谢废物和毒素对心肌的损害加重,导致心率失常,心肌损伤和心力衰竭[12]。血液透析是目前对尿毒症患者较为成熟和有效的替代治疗方式,血液透析技术的发展和进步直接关系到尿毒症患者的生存质量,因而受到了广泛的关注和研究。
表1 两组患者血液相关指标情况比较(±s)

表1 两组患者血液相关指标情况比较(±s)
注:与治疗前比较,aP<0.05
组别 n Scr(μmol/L) BUN(mmol/L)治疗前 治疗后 治疗前 治疗后高通组 54 1145.73±125.16 388.79±86.32a 37.84±7.71 11.26±2.34a常规组 52 1142.93±122.34 406.72±80.53a 38.13±7.94 12.08±2.18a t 0.184 1.749 0.302 1.871 P 0.854 0.081 0.763 0.062组别 n PTH(pg/L) P(mmol/L) β2-MG(mg/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后高通组 54 481.90±72.16 269.84±67.29a 2.27±0.37 1.59±0.51a 231.24±62.07 69.83±20.37a常规组 52 476.88±75.41 380.68±71.35a 2.20±0.44 1.75±0.48a 229.86±63.72 123.52±31.43a t 0.554 13.010 1.402 2.629 0.179 16.514 P 0.580 0.000 0.162 0.009 0.858 0.000
表2 两组患者的炎症因子情况比较(±s)
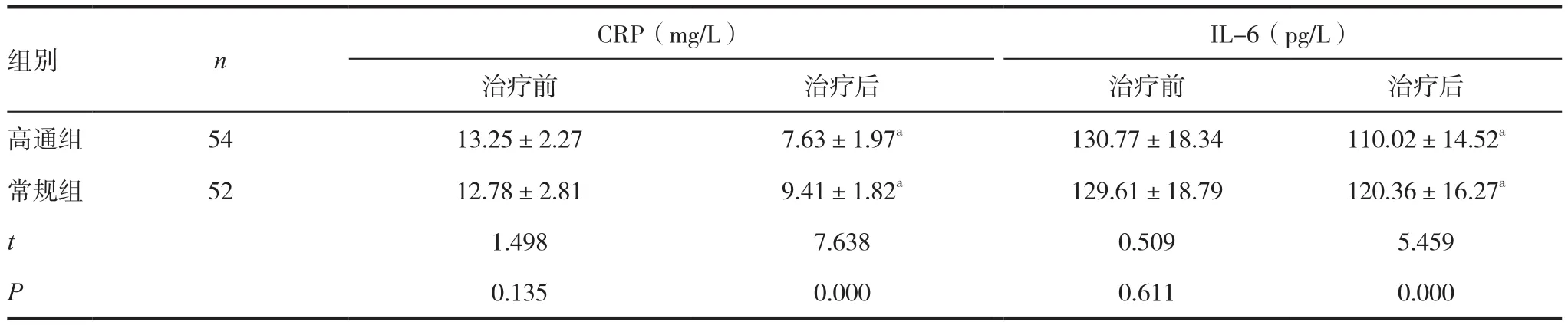
表2 两组患者的炎症因子情况比较(±s)
注:与治疗前比较,aP<0.05
组别 n CRP(mg/L) IL-6(pg/L)治疗前 治疗后 治疗前 治疗后高通组 54 13.25±2.27 7.63±1.97a 130.77±18.34 110.02±14.52a常规组 52 12.78±2.81 9.41±1.82a 129.61±18.79 120.36±16.27a t 1.498 7.638 0.509 5.459 P 0.135 0.000 0.611 0.000
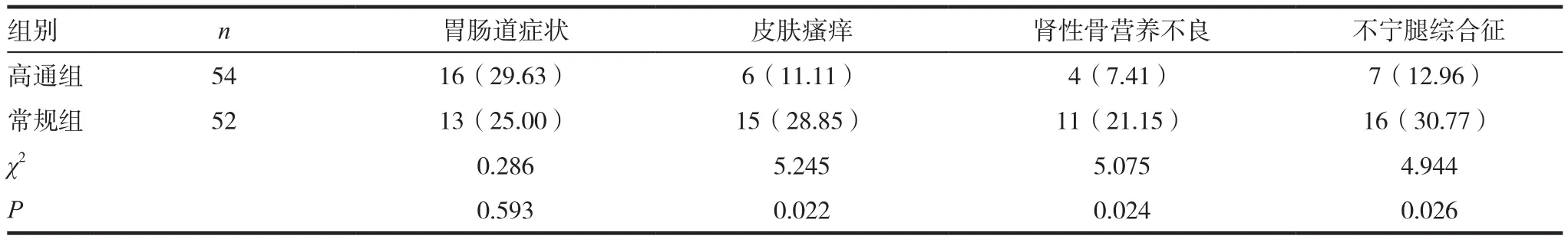
表3 两组患者临床症状发生率情况比较[n(%)]
本研究表明,治疗3个月之后,两组患者的Scr,BUN,PTH,P,β2-MG,CRP和 IL-6含量较治疗前均显著降低,治疗后两组患者的Scr与BUN含量比较无统计学差异,但高通组患者的PTH,P,β2-MG,CRP和IL-6含量显著低于常规组;高通组患者的皮肤瘙痒,肾性骨营养不良和不宁腿综合征的发生率显著低于常规组。分析原因认为:常规的血液透析原理是让患者全身血液流经体外的透析器,通过弥散、超滤、吸附等作用使血液与透析膜之间进行物质交换,从而清除体内的代谢废物和毒素、以及多余水分,维持内环境平衡[13]。因此通过常规透析的患者血液的Scr,BUN,PTH,P,β2-MG含量较治疗前显著降低。但是常规的血液透析的膜孔径较小,对于Scr,BUN这类的小分子毒素清除较好,但是对于PTH,β2-MG这类较大分子毒素清除效率较低,而高通量透析采用了较大孔径和膜面积的透析器,具有更大的通透性和更强的吸附能力[14],因此对PTH,β2-MG以及炎症因子等大中分子的毒素滤过率增加,因而高通组患者的PTH,P,β2-MG,CRP和IL-6含量显著低于常规组。此外,高通量透析还能通过降低血磷以及PTH的含量,减少肾性骨营养不良和皮肤瘙痒的发生率[7-8],高通量透析还可以通过清除大分子毒素和炎症因子减少周围神经的损害,从而降低了不宁腿综合征的发生率[9]。由此可见高通量透析能够高效清除尿毒症患者血液中的大分子毒素,降低炎症因子,改善症状,这也与王敬等[15]的研究一致。
综上所述,高通量透析能够更为有效的清除慢性肾衰竭尿毒症期患者血液中的PTH,血磷和β2微球蛋白,并能显著降低炎症因子,缓解尿毒症临床症状,值得推广应用。
