阿奇霉素序贯治疗肺炎支原体肺炎对患儿T淋巴细胞亚群及血清IL-17、 IL-1β水平的影响
2020-07-28郭瑜修冯尚克韦建华覃大烈卢晓芳蓝柳婷
郭瑜修 冯尚克 韦建华 覃大烈 卢晓芳 蓝柳婷


[摘要]目的探讨阿奇霉素序贯治疗肺炎支原体肺炎对患儿细胞免疫和炎症细胞因子表达的影响。方法选择2018年1月至2019年4月在百色市人民医院住院的肺炎支原体肺炎患儿129例,按病情分为普通组(84例)和重症组(45例),56例健康儿童为对照组;两组肺炎支原体肺炎患儿均给予阿奇霉素序贯治疗;采用流式细胞术检测两组肺炎患儿序贯治疗前后和对照组儿童的T淋巴细胞亚群绝对计数和百分比,及酶联免疫吸附试验法ELISA)检测白细胞介素(interleukin,ID)-17、IL-1β水平。结果治疗前,两组肺炎支原体肺炎患儿的CD3+、CD4+T细胞绝对计数低于对照组,重症组降低明显(P<0.01),重症组患儿血清IL-17、IL-1β水平均明显高于对照组和普通组(P<0.01),对照组和普通组的血清IL-17、IL-1β水平差异不明显(P>0.05)。治疗后,两组肺炎患儿CD3+%、CD4+%、CD4+/CD8+均较治疗前增高(P<0.05);重症组血清IL-1、L-1B水平明显降低(P<0.05)。结论临床中检测T淋巴细胞亚群绝对计数和血清IL-17、IL-1β水平有助于肺炎支原体肺炎的病情评估;阿奇霉素序贯治疗能有效调节机体免疫功能和减轻炎症反应的作用。
[关键词]阿奇霉素;支原体肺炎;序贯治疗;淋巴细胞亚群;白细胞介素
[中图分类号]R563.1 [文献标识码]A[文章编号]2107-2306(2020)04-066-03
肺炎支原体肺炎(Mycoplasmapneumoniaepneumonia,MPP)在各年龄段儿童均有发病,尤其是学龄期儿童明显,在低龄儿童中发病有逐渐增多的趋势,其住院病例在住院儿童社区获得性肺炎的占比高达10%~40%[1]。MPP由肺炎支原体(Mycoplasmapneumonia,MP)感染引起,目前认为发病机制可能是多样的,除了由MP菌体本身直接损伤,宿主自身的免疫反应亦引起,在重症及难治性MPP中后者可能起更重要的作用[2、3]。本文探讨了机体在MP感染后免疫功能和炎症因子表达的变化,及阿奇霉素序贯治疗对MPP患儿细胞免疫和炎症反应调节作用,为临床选择合理有效的用药方案提供参考。
1资料与方法
1.1一般资料
选择2018年1月至2019年4月在百色市人民医院住院的129例MPP患儿,按病情严重程度分为普通MPP组(简称普通组)和重症MPP组(简称重症组),普通组84例,其中女36例,男48例;年龄1~7岁,平均年龄(2.6±1.5)岁;病程2~10d,平均病程(4.2±2.1)d。重症组45例,女22例,男23例;年龄1~9岁,平均年龄(2.7±1.7)岁;病程2~12d,平均病程(4.0±2.3)d。选择同时期儿童保健门诊体检的56例健康儿童为对照组,女20例,男36例;年龄1~9岁,平均年龄(2.7±1.4)岁。三组儿童性别、平均年龄及两组MPP患儿的平均病程比较差异不明显(P>0.05)。
纳人标准:初发的MPP患儿,经胸部影像学和双次肺炎支原体抗体(MP-IgM)滴度检测,符合MPP或重症MPP的诊断标准[1、4];经我医院医学伦理委员会批准,且向患儿及其家属说明并得到同意。剔除标准:人院前已予静脉用或口服大环内酯类抗菌药物;阿奇霉素过敏;近1月有全身使用激素;有免疫系统疾病;有严重的心、肝、肾功能障碍;有其它严重或进行性基础疾病。
1.2治疗方法
两组MPP患儿均给予常规治疗(视病情予吸氧、化痰、改善循环、补液等对症支持洽疗),在常规治疗基础上均只给予阿奇霉素素贯治疗抗感染,先给予注射用阿奇霉素(海南海灵化学制药有限公司,规格:0.25g,生产批号:H20000083),10mg/(kg:d),连续静滴5d;停4日后改口服阿奇霉素干混悬剂(辉瑞制药有限公司,规格:0.1g/袋,生产批号:H10960112)治疗,10mg/(kg:d),连续口服5d,疗程共14天。
1.3观察指标
观察指标:采集两组MPP患儿人院时、序贯治疗结束后和对照组,儿童外周静脉血4ml,分两管,其中2ml全血用EDTA抗凝,采用流式细胞术(贝克曼库尔特公司CytomicsFC500流式细胞仪)进行检测T淋巴细胞亚群(CD3+、CD4+、CD8+)绝对计数和百分比;另管2ml,不抗凝,离心后留取血清,采用ELISA检测IL-17、IL-1p水平,按照ELISA檢验试剂盒说明书操作(试剂盒购自美国R&DSystems产品)。
1.4统计学方法
应用SPSS23.0统计软件分析,正态分布的计量资料用均数±标准差(元±s)表示,多组间比较采用方差分析,两组间比较采用LSD-t检验或t检验;以P<0.05为差异有统计学意义。
2结果
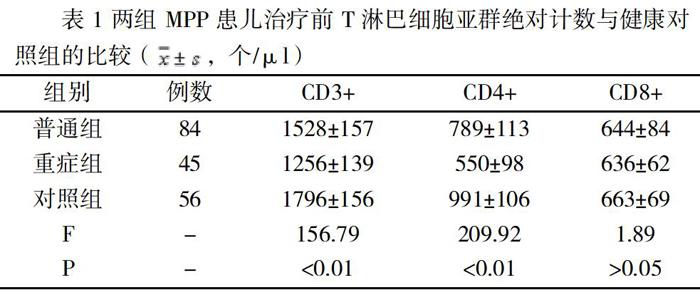
2.1两组MPP患儿治疗前T淋巴细胞亚群绝对计数与对照组的比较
两组MPP患儿CD3+、CD4+T细胞绝对计数均比对照组降低(P<0.001),重症组较普通组降低明显(P<0.001);两组MPP患儿及对照组儿童的CD8+T绝对计数无明显差异(P>0.05)。见表1。
2.2阿奇霉素序贯治疗前后两组MPP患儿T淋巴细胞亚群百分比的变化
治疗前重症MPP组患儿的CD3+%、CD4+%、CD4+/CD8+水平较普通低(P<0.01);治疗后两组MPP患儿的CD3+%、CD4+%、CD4+/CD8+水平均比治疗前有所上升(P<0.05),重症MPP组患儿的CD4+%、CD4+/CD8+水平偏低于普通组(P<0.05)。见表2。
2.3阿奇霉素序贯治疗对MPP患儿血清l-17、IL-1β水平的变化
治疗前,普通组与对照组儿童血清IL-17、IL-1β水平比较无明显差异(P>0.01);重症组患儿IL-17、IL-1β水平较对照组和普通组明显增高(P<0.01)。两组MPP患儿经阿奇霉素序贯治疗后,血清IL-17水平均降低,重症组降低明显(P<0.05)。普通组患儿治疗前后的血清IL-1β表达水平无明显变化(P>0.05);重症组患儿治疗后的血清IL-1β水平明显低于治疗前水平(P<0.05)。见表3。
3讨论
肺炎支原体肺炎是儿童呼吸道疾病常见的病种之一,感染起病较隐匿,可出现小流行,低龄儿童发病逐年增多,一部分患儿可并发严重的肺外器官损害。现学者认为MP激发的免疫炎症反应,致机体免疫紊乱,引起MPP的原因之一,对重症和难治性肺炎支原体肺炎的发生起重要作用”。阿奇霉素口服容易被吸收,半衰期较长,副作用少,耐受性较好,较适合儿童临床用药。阿奇霉素等大环内酯类药物不仅具有抗菌的功能,另外能发挥抗炎和免疫调节的作用"。阿奇霉素序贯治疗可以明显减少静脉用药时间,减少静脉穿刺次数和输液所致的不良反应,减轻患儿治疗过程中的不适感和提高依从性。国内报道,采用阿奇霉素序贯治疗儿童MPP获得比较好的治疗效果B、别,另外能明显减轻支原体肺炎患儿炎症反应和改善其免疫功能"。
T淋巴细胞亚群是机体防御的重要组成。肺炎发生时,CD4+T细胞受刺激后大量增殖及分化为Th1、Th2等辅助性T细胞,产生免疫应答,在炎症因子的介导下凋亡增多,感染并发生重症时多表现为CD4+T细胞绝对计数及CD4+/CD8+比值的降低,而CD8+T细胞计数升高,说明重症时细胞免疫功能受损伤程度明显,CD4+/CD8+的比值结果可作为判断患者病情预后的独立危险因素[10]。本研究提示MPP患儿CD3+、CD4+T细胞绝对计数降低,重症组CD3+.CD4+T细胞计数明显减少,也比普通肺炎组降低(P<0.01),说明肺炎支原体肺炎的发病及发生重症MPP与细胞免疫损伤程度相关。李娜等研究发现,重症MPP患儿CD3+、CD4+T细胞绝对计数明显低于普通MPP患儿水平,CD4+T细胞在普通MPP和重症MPP的临界值为599.89个/μL,有较高的敏感性(90%)和特异性(70%),对儿童RMPP有较高的预测价值";本研究也发现重症MPP患儿的CD3+、CD4+T细胞绝对计数较健康儿童和普通MPP患儿明显降低,对早期判断识别重症MPP有很重要意义。临床研究也证实,免疫损伤可促进儿童肺炎病情的进展";MPP的治疗除了需要选择敏感的抗生素,患儿的免疫紊乱是否得到纠正也是影响病情转归的重要因素。本研究的结果显示,两组MPP患儿治疗后的T淋巴细胞亚群表达均有显著的改善,可重症组患儿CD4+%、CD4+/CD8+水平仍低于普通组,这说明阿奇霉素序贯治疗可能有效改善支原体肺炎患儿的细胞免疫状态。阿奇霉素在有效控制MP感染同时,可调节患儿的免疫功能,有助于纠正紊乱的细胞免交,减少肺部炎症加重可能,利于病情的转归。
学者研究认为IL-17所介导的体液及细胞免疫损伤在MPP发病中具有重要的病理意义并与重症MPP的发生相关[13]、[14]、[15]。有实验发现,IL-17A、Il-17F表达下降,导致中性粒细胞不能聚集及活化,这时小鼠肺部受MP感染,会增加小鼠的死亡率,说明IL-17具有抗支原体作用”。机体保持IL-17水平相对平衡,可避免受抵抗病原损伤和损伤加重。IL-1β参与了肺部炎症的发病过程,在急性肺损伤中,IL-1β产生较早,可诱发和放大炎症反应,在临床上可以其水平的高低来判断肺损伤的程度[16].本研究发现,重症MPP患儿血清IL-17、IL-1β水平的表达明显高于普通组和对照组,普通组患儿血清Il-17、IL-1β水平较健康儿童无明显增高,重症MPP患儿机体中IL-17.IL-1β表达增高明显,说明在MP感染后,IL-17、IL-1β过度分泌,促炎作用加强,导致重症肺炎的发生。Lieberman等研究发现,在社区获得性肺炎中,由MP感染引起的肺炎患者Il-1水平在急性期和恢复期比较肺炎链球菌性肺炎患者均有升高,提示L-1在MP感染炎性反应中有一定作用”。国内有研究发现,MPP患儿机体的炎症细胞因子水平显著升高”;患儿IL-1β水平升高与肺炎的严重程度有相关性”2测。也有研究认为血清I-1B水平与MPP的严重程度无相关叫。本研究也发现重症MPP患儿的IL-17、IL-1β水平升高明显;经阿奇霉素序贯治疗,普通组和重症组MPP患儿血清IL-17表达水平均有下降,重症组患儿IL-1β水平降低明显,但普通组治疗前后差异不明显(P>0.05),提示阿奇霉素明显改善支原体肺炎患儿炎症反应;说明减轻MPP患儿炎症反应、减轻炎症损伤可能是阿奇霉素治疗MPP的机制之一。
綜上所述,检测T淋巴细胞亚群绝对计数和血清I-17、IL-1β水平有助于诊断和病情评估;给予肺炎支原体肺炎患儿使用阿奇霉素序贯治疗,可减轻患儿痛苦和提高依从性,可改善机体的细胞免疫功能,和调节细胞因子减轻炎性反应,减少对机体的进一步损伤,可以将其作为治疗儿童肺炎支原体肺炎的首选方案。
[参考文献
1.中华医学会儿科学分会呼吸学组儿童肺炎支原体肺炎诊治专家共识(2015年版)[J].中华实用儿科临床杂志,2015,30(17):1304-1308.
2.R.C.A. de Groot, Meyer Sauteur PM, Unger WWJ, et al. Things that could be Mycoplasma pneumoniae[J]. The Journal of Infection. 2017, 74 ( Suppl1 ): 95- 100.
3.Lu A, Wang C,Zhang X,et al.Lactate dehydrogenase as abiomarker for p prediction of refractory Mycoplasmapneumoniae pneumonia in children[J]. Respir Care, 2015, 60(10): 1469- 1475.
4.江载芳,申昆玲,沈颖.诸福棠实用儿科学[M.第8版.北京人民卫生出版社,2015:1280-1282.
5.陈欣,赵涛,郭建光,等.难治性肺炎支原体肺炎的肺外表现及免疫状态的临床分析[J]、临床肺科杂志,2015,000(012):2186-2189,2190.
6.Sauteur PMM, Rossum AMCV, Vink C.Mycoplasma pneumoniae in children: Carriage, pathogenesis, and antibiotic resistance[J]. Current Opinion in Infectious Diseases, 2014, 27(3):220-227.
7.Kanoh S, Rubin B K. Mechanisms of actionandclinicalapplication of macro olides as immunomodul atory medications[J]. Clinical Microbiology Reviews, 2010, 23(3):590-615.
8.華志红,宋治军,王伟.阿奇霉素序贯疗法治疗肺炎支原体肺炎J].实用儿科临床杂志,2012,27(4);286-287.
9.张小影,高国芳,陈晓丹.阿奇霉素序贯治疗儿童支原体肺炎的疗效和安全性[J].儿科药学杂志,2018,024(003);16-19.
10.丁婷婷,高磊,郑凌等社区获得性肺炎患者细胞免疫功能变化及预后危险因素分析[J]中华危重病急救医学,2019,31(6):684-688.
11.李娜,穆亚平,陈静,等.淋巴细胞亚群绝对计数对儿童难治性肺炎支原体肺炎的早期预测作用[J]中国当代儿科杂志,2019,21(6):512-516.
12.郑晓莉,薛丽华肺炎患儿外周血超敏C反应蛋白、降钙素原及细胞免疫指标变化及意义[J].临床儿科杂志,2013,31(1):22-25.
13.叶菁,刘长山儿童肺炎支原体肺炎严重程度评估进展[J].国际儿科学杂志,2019,46(5):364-366.
14.邵亚望,张维,周金玲,等.血清IL-15、Il-17测定在判断肺炎支原体肺炎严重程度中的作用[J].广西医科大学学报,2019,36(02):126-128.
15.Fan H , Lu B , Yang D , et al. Distribution and Expression of IL-17 and Related Cytokines in Children with Mycoplasma pneumoniae Pneumonia[J]. Japanese journal of infectious diseases, 2019, 72(6).
16.Wu Q, Martin RJ, Rino JG, et al.IL-23-dependent IL-17 production is essential in neutrophil recruitment and activity in mouselungdefenseagainstrespiratoryMycoplasmapneumoniainfection[J].Microbes & Infection, 2007, 9(1):78-86.
17.Abraham E. Neurophils and acute lung injury. Crit Care Med,2003, 31(4):195-199.
18.Lieberman D, Livnat S, Schlaeffer F, et al. IL-l? and IL-6 incommunity-acquired pneumonia: Bacteremic pneumococcal pneumoniaversusMycoplasmapneumoniaepneumonia[J].infection,1997,25(2):90-94.
19.潘建丽,孙欣荣,王立军,等.肺炎支原体肺炎患儿炎症细胞因子及其与ESR的相关性[J].临床肺科杂志,2017,22(4):714-717.
20.张琼,胡晓玲,沈艺,等.肺炎支原体患儿外周血单核细胞Toll样受体4、肿瘤坏死因子受体相关因子6、白细胞介素1B的表达水平及临床意义[J].中国妇幼保健,2018,33(15);3472-3475.
21.郭艳梅,李晓春.细胞因子谱、C-反应蛋白及降钙素原在小儿重症支原体肺炎诊治中的临床意义[J].安徽医药,2017,21(5):900-903.
[基金项目]百色市科学研究与技术开发计划课题(百科技20171132)
