糖尿病住院患者肺部感染的影响因素分析及护理措施
2020-07-23王丽双鲁冬雪邹婷婷
王丽双, 孙 媛, 鲁冬雪, 邹婷婷
(辽宁省大连市第三人民医院, 1. 内分泌科; 2. 心内科, 辽宁 大连, 116033)
糖尿病患者的自身免疫功能下降,感染的风险较高,尤其是住院治疗的糖尿病患者,暴露于病原菌的环境中,是院内感染的高危人群[1]。肺部感染是糖尿病感染中比较常见的类型,肺部感染的发生可导致糖尿病患者病情更为复杂,增加了治疗难度,严重者还会导致多器官功能衰竭,危及患者生命。因此,加强对糖尿病患者肺部感染的预防至关重要。本研究分析糖尿病患者发生肺部感染的危险因素,并制定预防性护理对策,现报告如下。
1 资料与方法
1.1 一般资料
选取2016年1月—2017年12月收治的500例糖尿病住院患者为研究对象,其中肺部感染87例。纳入标准: ① 均符合 2型糖尿病诊断标准; ② 均为住院期间发生肺部感染; ③ 病例资料完整; ④ 未行手术治疗; ⑤ 不存在意识、运动障碍。排除标准: ① 长期免疫制剂使用史; ② 晚期肿瘤、肝肾等器官衰竭; ③ 3个月内有全身或局部感染者; ④ 长期卧床者; ⑤ 合并肺结核患者; ⑥ 院外带入的感染。按照肺部感染发生情况分为肺部感染组87例和无肺部感染组413例。
1.2 肺部感染的诊断标准[2]
根据患者的血常规、临床症状、X线检查等资料,发病后出现以下任意3项者即可诊断为肺部感染: ① 双肺不同程度的肺实变体征和/或可闻及干湿性啰音; ② 有胸闷、咳嗽、咳痰等症状; ③ 肺部X线检查呈肺部感染征; ④ 痰培养获得致病菌; ⑤ 体温≥37.50 ℃, 白细胞计数≥10×109/L。
1.3 方法
1.3.1 病原菌的收集及检测: 患者住院期间,每周至少进行痰培养1次,采集下呼吸道分泌物标本,要求为清晨漱口、清洁口腔后咳出的深部痰,并根据《全国临床检验操作流程》[3]来鉴定病原菌,采用BACTEC9000培养系统分离培养,剔除同一患者相同部位的重复菌株。
1.3.2 危险因素: 根据研究目的、研究者的工作经验、查阅相关文献以及结合专家的意见设计糖尿病住院患者肺部感染危险因素调查问卷。① 个人基本信息: 性别、年龄、住院时间、病程等。② 血液生化指标: 空腹血糖(FPG)、糖化血红蛋白(HbA1c)、胆固醇、β2-微球蛋白(β2-MG)、D-二聚体(D-D)、白蛋白(ALB)、超敏C反应蛋白(hs-CRP)等。β2-MG水平大于1.90 mg/L为异常, D-D水平大于0.20 mg/L为异常。③ 合并症: 是否有糖尿病并发症、高胆固醇血症(胆固醇含量大于5.70 mmol/L)。④ 是否长期使用广谱抗生素。
1.3.3 质量控制: 由经过培训的专业人员对患者进行调查,以确保问卷及量表填写的真实性及有效性,应用Epidata3.1软件建立电子数据库。调查前,向患者介绍本次调查的目的、意义,告知患者会保护其隐私(调查时不使用患者的真实姓名,以英文字母代替),签署知情同意书后再进行调查。在患者空闲且精力充沛时进行调查,问卷填写时间控制在20 min内。调查结束后回收问卷,对调查问卷的内容进行检查,有遗漏部分让患者及时补充。
1.4 统计学处理
2 结 果
2.1 糖尿病合并肺部感染患者的病原菌分析
87例患者均经痰液培养后明确为感染,培养出菌株121株,其中革兰阴性菌67株(55.37%), 革兰阳性菌3株(2.48%), 真菌51株(42.15%)。有34例(39.08%)患者合并有2种及以上的混合感染。87例患者中,左肺感染29例(33.33%), 右肺感染32例(36.78%), 双肺感染26例(29.89%)。
2.2 糖尿病合并肺部感染单因素分析
肺部感染组与无肺部感染组在年龄、住院时间、病程、FPG、HbA1c、长期使用广谱抗生素、糖尿病并发症、高胆固醇血症、β2-MG、D-D、ALB、hs-CRP方面比较,差异有统计学意义(P<0.05)。2组性别分布无显著差异(P>0.05)。见表1。
2.3 糖尿病合并肺部感染的多因素分析
多因素Logistic回归分析发现,年龄、HbA1c、hs-CRP、ALB、长期使用广谱抗生素、合并高胆固醇血症是糖尿病并发肺部感染的独立影响因素(P<0.05)。见表2。
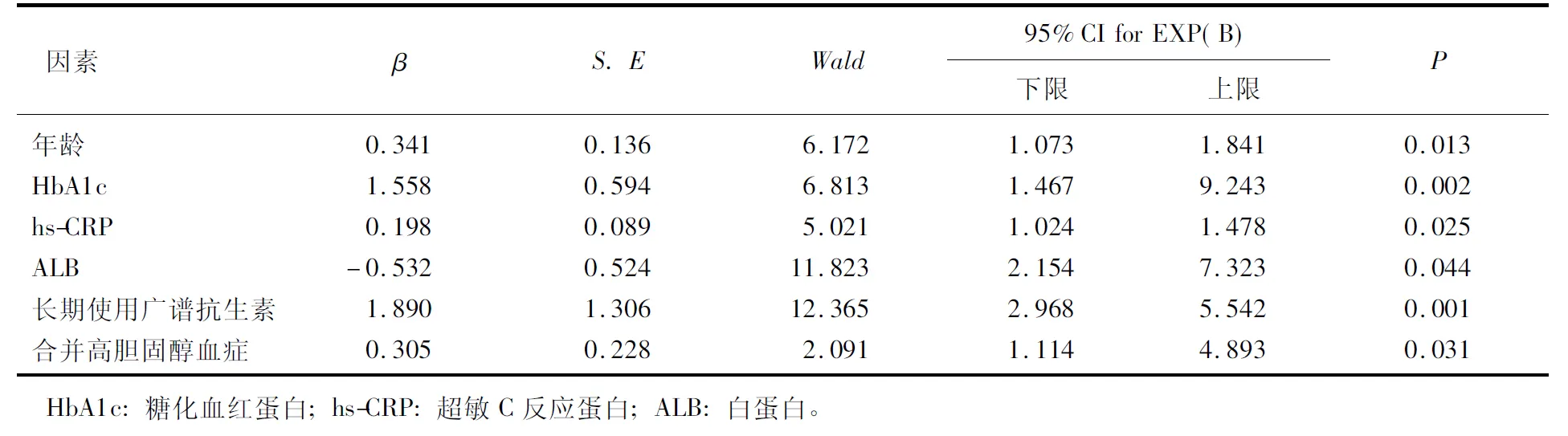
表2 糖尿病合并肺部感染的多因素分析
3 讨 论
糖尿病住院患者易并发肺部感染。本研究500例糖尿病住院患者中,有87例发生肺部感染,感染率为17.40%,处于一个较高的水平。鲍哲等[4]研究报道,糖尿病患者肺部感染的发生率为7.07%。研究[5]报道,肺部感染在老年糖尿病患者中的发生率高达50%。糖尿病住院患者发生肺部感染的主要因素是血糖高、抗生素使用种类多以及住院治疗过程中的侵入性操作。高血糖可降低机体的防御能力,导致体液免疫失调,降低白细胞的趋化性,减弱其吞噬能力; 同时,高血糖还会造成体内蛋白合成减少,分解加速,减少抗体、补体、免疫球蛋白的含量,减弱对致病菌的防御能力,为细菌在肺部的生长繁殖提供有利条件。由于糖尿病患者的肺部毛细血管基底膜增厚,毛细血管床减少,肺部表面活性物质水平降低,导致弥散功能下降,通气-血流比例失调,肺部功能受损,在受到细菌侵袭的情况下可增加感染的风险。
本研究结果显示,年龄、HbA1c、长期使用广谱抗生素、hs-CRP、ALB、高胆固醇血症是糖尿病肺部感染的独立影响因素(P<0.05)。成年人的身体素质、自身免疫力与年龄呈负相关,年龄越大,患者的身体机能越差,抵抗能力和免疫能力越差; 同时,年龄较大的患者多合并慢性疾病,感染风险增高。HbA1c是红细胞中的血红蛋白与血清中的糖类结合的产物,能够反映2型糖尿病患者近8~12周的血糖控制情况,其处于高水平状态表明患者处于一个高血糖状态。高血糖状态会增高血浆渗透压,降低巨噬细胞、单核细胞的移动和吞噬能力,降低肺部清除病原微生物能力,减弱杀菌能力,并可抑制T细胞功能,导致感染风险增加。长期使用抗生素可大量杀灭人体的正常菌群,造成人体正常菌群的失调,引起一些细菌或真菌的大量繁殖,增高患者败血症、念珠菌群病、葡萄菌肠炎的发生风险。抗菌药物的使用时间越长、种类越多,发生肺部感染的风险越高[6]。高胆固醇血症可影响胰岛素分泌,导致胰岛素抵抗,影响血糖的分解,增大血糖控制的难度[7]。临床上, hs-CRP是预测感染发生及严重程度的重要指标,当机体出现创伤和感染时, hs-CRP水平显著升高,治疗后hs-CRP水平又会显著下降。ALB是一个重要的营养指标,也是维持人体免疫功能的重要蛋白,其水平下降可能提示患者营养不良[8-9]。本研究单因素分析中,与单纯糖尿病患者相比,糖尿病合并肺部感染的患者在年龄、住院时间、病程、FPG、HbA1c、长期使用广谱抗生素、糖尿病并发症、高胆固醇血症、β2-MG、D-D、ALB、hs-CRP方面比较,差异有统计学意义(P<0.05)。糖尿病患者住院的时间越长,暴露在致病菌感染环境中的时间也就越长,感染的风险也就越高。糖尿病患者病程越长,机体长时间受高血糖的侵蚀,免疫力、抵抗力均有下降。
本研究还显示,糖尿病合并肺部感染的主要病原菌为革兰阴性菌,其次为真菌。王日华等[10]研究显示, 2型糖尿病患者真菌的易感染部位为肺部。糖尿病肺部感染的革兰阴性菌对抗生素多耐药,因此要积极预防。针对肺部感染的危险因素,本研究认为应加强护理: ① 提高糖尿病患者的血糖控制水平。② 合理使用抗生素。③ 加强评估,针对营养不良的患者制定合理的治疗方案,实施营养支持,提高患者的免疫功能[11]。④ 加强基础护理,提高医护人员洗手的依从性,严格执行无菌操作,实施消毒隔离措施,阻断病原菌传播途径[12]。⑤ 对糖尿病合并肺部感染的患者,要保持其呼吸道通畅,按需吸痰,给予肺部叩背、湿化呼吸道等措施[13], 同时根据痰液培养结果使用敏感抗生素。
综上所述,糖尿病住院患者发生肺部感染的影响因素较多,应针对风险因素进行针对性护理,以降低肺部感染的发生率。
