IL-34、IL-17、LTB4与过敏性紫癜患儿病情及预后的关系
2020-07-20赵谊宁
赵谊宁
过敏性紫癜 (henoch-schonlein purpura,HSP)是侵袭全身多个器官系统的小血管炎症,由自身免疫复合物介导,好发于儿童[1]。该病病因及发病机制未明,缺乏有效的治疗共识,临床中主要采取对症治疗为主的综合治疗方案,但易复发。大量研究显示,炎症、免疫相关的因子在该病发生、发展中具有重要作用,这可能为疾病治疗提供新方向[2-4]。因此,各类炎症因子在HSP发生、发展、治疗过程中的变化及意义成为近年研究的热点。近年新发现的IL-34是具有促炎、促进破骨细胞形成、具有诱导免疫耐受潜能的多功能性因子,Th17细胞通过产生IL-17效应因子参与自身免疫性疾病的发生与发展,白三烯B4(LTB4)则是在过敏性炎症迟发相阶段具有大量表达的炎症介质,这三种细胞因子均与机体炎症、免疫相关,而三者与HSP疾病发生发展的关系尚无定论[5-7]。 该研究分析 HSP 患儿 IL-34、IL-17、LTB4不同治疗阶段与正常儿童的表达差异,及患儿出现肾损害时各指标的差异,供临床参考,报告如下。
1 资料与方法
1.1一般资料研究对象为笔者医院2019年1月—2019年3月收治的64例HSP患儿 (HSP组)。纳入标准:HSP 符合《诸福棠实用儿科学》[8]诊断标准;首次发病就诊;入组前未接受相关治疗;患儿监护人对研究知情同意。排除标准:入组前28 d有感染史、过敏性疾病史;此前接受糖皮质激素、抗组胺药物、免疫抑制剂等药物治疗;合并先天性疾病、遗传性疾病;合并免疫性疾病、风湿性疾病、恶性肿瘤及其他慢性疾病;凝血功能异常。选择同期于该院体检显示正常且年龄相匹配的30例健康儿童作为对照组,对照组儿童无感染史、过敏性疾病史及其他慢性病史,儿童监护人对研究知情同意。HSP组患儿中男 39 例,女 25 例;年龄 4~13 岁,平均(8.47±2.16)岁。对照组儿童中男16例,女14例;年龄3~13 岁,平均(8.13±2.38)岁。两组儿童性别、年龄资料比较,差异无统计学意义(P>0.05)。
1.2方法HSP患儿于急性期(就诊次日)、恢复早期(经治疗皮肤症状、腹痛、关节肿胀疼痛等消失3 d后)清晨抽取空腹肘静脉血5 ml,离心3000 r/min×15 min,分离血清,-80℃冰箱保存待检;双抗夹心酶联免疫吸附法检测血清白细胞介素-34(IL-34)、白细胞介素-17(IL-17)、白三烯 B4(LTB4)水平。HSP患儿治疗后随访6个月,参照中华医学会《紫癜性肾炎的诊断与治疗(草案)》[9]内容进行诊断,记录患儿是否存在肾损害。
1.3观察指标观察正常儿童与HSP患儿不同病情阶段IL-34、IL-17、LTB4,随访6个月分析有无肾损害HSP患儿IL-34、IL-17、LTB4水平。
1.4统计学方法研究数据采用统计学软件SPSS 19.0进行分析,数据进行正态性与方差齐性检验,符合正态性分布的计量资料以(±s)表示,比较采用t检验,不符则采用中位数 (四分位数间距)[M(Q)]表示,比较采用非参数检验;相关性分析采用pearson相关分析,以P<0.05为差异具有统计学意义。
2 结果
2.1 HSP患儿治疗前后与正常儿童IL-34、IL-17、LTB4水平比较HSP组患儿治疗前 (急性期)与治疗后(恢复早期)的 IL-34、IL-17、LTB4水平均显著高于对照组(P<0.05),HSP 组患儿治疗后(恢复早期)的IL-34、IL-17、LTB4水平均显著低于治疗前(急性期)(P<0.05)。 见表 1。
2.2 HSP患儿肾损害与IL-34、IL-17、LTB4水平HSP组出现肾损害的患儿IL-34、IL-17、LTB4水平均显著高于无肾损害的患儿(P<0.05)。 见表 2。
2.3 HSP患儿急性期IL-34、IL-17、LTB4的相关性HSP患儿急性期IL-34水平与IL-17(r=0.458,P<0.05)、LTB4(r=0.269,P<0.05)均呈正相关,IL17 水平与 LTB4 水平也呈正相关(r=0.554,P<0.05)。
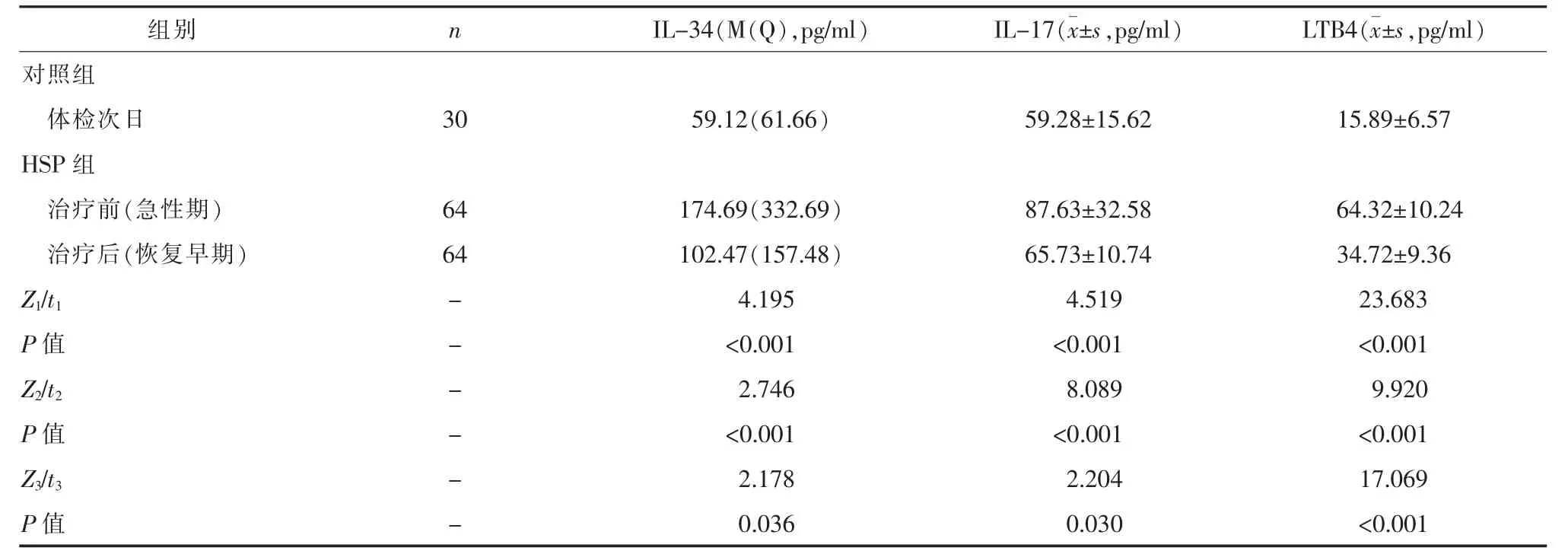
表1 HSP患儿不同病情阶段与正常儿童IL-34、IL-17、LTB4水平比较
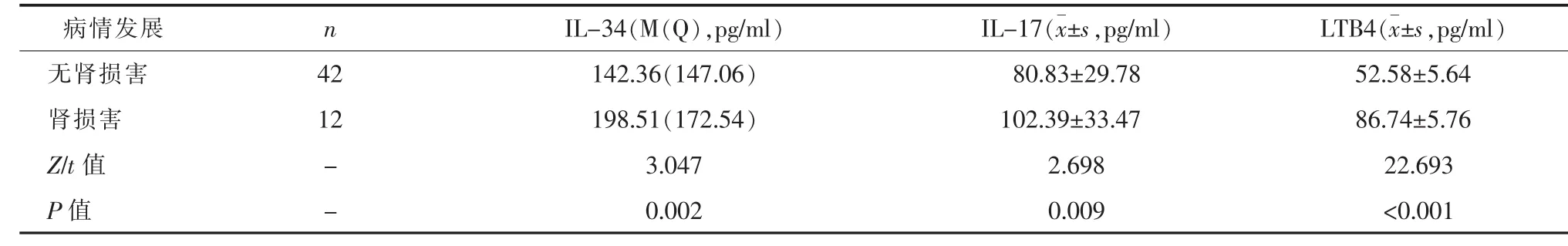
表2 HSP患儿肾损害与IL-34、IL-17、LTB4水平
3 讨论
HSP可由细菌、病毒、食物、药物等因素诱发,使机体多种抗原与组织中的IgA型抗体结合后形成的免疫复合物介导的系统性血管炎,以更广泛的小血管炎为病理基础,是机体复杂炎症反应、免疫过程的结果,确切病因与发病机制尚无定论,免疫学发病机制与免疫紊乱、炎性因子释放、补体异常激活等有关,多种细胞因子在该病血管壁损伤机制中发挥重要作用[10,11]。
IL-34是近年发现的新型细胞因子,由巨噬细胞、成纤维细胞、Treg细胞等分泌,是集落刺激因子1受体的另一个配体,与集落刺激因子1受体结合后可使细胞外信号调节激酶-1及激酶-2磷酸化,诱导单核巨噬细胞增殖、分化,促进多种炎症因子、趋化因子的释放,参与机体免疫、炎症反应,与自身免疫性疾病、炎症性疾病发病密切相关[12]。王红旭等[13]研究发现,IL-34水平在自身免疫性疾病系统性红斑狼疮患者中异常升高,与疾病活动度相关,证实了IL-34在自身免疫性疾病中的作用。此外,近年自身免疫性疾病研究中还发现,由初始T细胞分化的Th17细胞是不同于Th1型和Th2型的CD4+效应T细胞,可进行独立分化及发育调节,在机体防御及自身免疫性疾病致病中具有重要作用,这一细胞主要通过分泌细胞因子IL-17发挥生物学效应。IL-17具有多效应的强力促炎作用,能够诱导巨噬细胞、上皮细胞等释放IL-6、IL-8、TNF-α等炎症因子,还可影响中性粒细胞的功能,从而增加趋化因子的异常表达与白细胞水平,引起机体免疫损伤[14]。由花生四烯酸经酶促反应产生的炎症介质LTB4同样参与多种疾病的病理生理过程,是强效细胞催化剂,可募集中性粒细胞、巨噬细胞、淋巴细胞等与免疫、炎症相关的细胞并激活,而中性粒细胞募集、激活后又会增加LTB4的释放,形成自身放大效应,导致多种炎性疾病[15]。 由此可知,IL-34、IL-17及LTB4均与机体免疫、炎症反应密切相关,而HSP作为系统性血管炎,IL-34、IL-17及 LTB4均可能参与疾病发生、发展的免疫、炎症机制。该研究结果显示,HSP患儿急性期与恢复早期IL-34、IL-17及LTB4水平均高于正常儿童,而相较于急性期,HSP患儿经治疗后恢复早期上述因子水平明显降低,表明IL-34、IL-17及LTB4在HSP患儿中表达异常升高,经治疗恢复后机体炎症消退而降低,与HSP发病有关,还可通过评估IL-34、IL-17及LTB4水平评价疗效。此外,既往研究表明,IL-34、IL-17、LTB4 还与肾疾病、肾损害有关[16-18],而 HSP累及全身多器官时可出现肾损害表现。该研究结果显示,HSP患儿是否肾损害的 IL-34、IL-17、LTB4水平存在明显差异,表明IL-34、IL-17、LTB4也可能参与HSP肾损害过程。相关性分析发现,HSP患儿急性期IL-34、IL-17、LTB4均成正相关,说明三种因子可能在HSP发生、发展中相互促进。
综上所述,IL-34、IL-17、LTB4 参与 HSP 的发生、发展,可作为评估HSP病情及疗效的指标供临床治疗时进行参考。
