淋巴管畸形介入硬化治疗的效果分析
2020-07-09林向上邓立才姚佳星陈新弟
林向上 邓立才 姚佳星 王 涛 陈新弟 王 倩
淋巴管畸形是常见的脉管性疾病。 主要表现为局限性组织增厚或者囊性包块,可伴有囊内出血或者感染。 按照淋巴管囊肿的大小一般分为巨囊型、微囊型、混合型。 手术治疗是过去常用的治疗方式,但创伤大,复发率高。 介入硬化治疗具有创伤小、操作简便、无明显瘢痕等优点,其在淋巴管畸形治疗中的地位不断提升,广受医生及患儿家属欢迎,尤其是针对头颈部的淋巴管畸形的治疗[1]。 本研究采用介入硬化治疗29 例淋巴管畸形,取得了良好效果,现报告如下。
材料与方法
一、临床资料
回顾性分析2016 年12 月至2019 年5 月福建省福州儿童医院采用介入硬化治疗的淋巴管畸形患儿的临床资料。 病例纳入标准:头面颈部、躯干和四肢体表局灶性淋巴管畸形,患儿家属有微创治疗意愿。 排除标准:全身多发或弥漫病变,淋巴管-血管混合畸形。 本研究最终纳入29 例淋巴管畸形患儿,其中男童13 例,女童16 例;年龄<1 岁8 例,1 ~3 岁5 例,3 ~6 岁8 例, >6 岁8 例;头面部13例,颈部4 例,躯干8 例,四肢4 例;浅表皮肤1 例,深部28 例;巨囊型8 例,微囊型8 例,混合型13 例;病变大小为1.7 cm×1.0 cm ×1.4 cm 至7.8 cm ×6.5 cm×9.1 cm;伴有出血3 例,伴有感染1 例。 临床表现为体表局部包块或局部组织肥厚,伴出血者有短期包块体积增大表现,伴感染者有局部红肿热痛表现。 B 超检查提示多房囊性液性包块,考虑淋巴管畸形(图1)。 MRI 检查,在T1 加权像为等信号或低信号,增强时未见强化,T2 加权像表现为明显的高信号,抑脂像高信号更为明显(图2)。
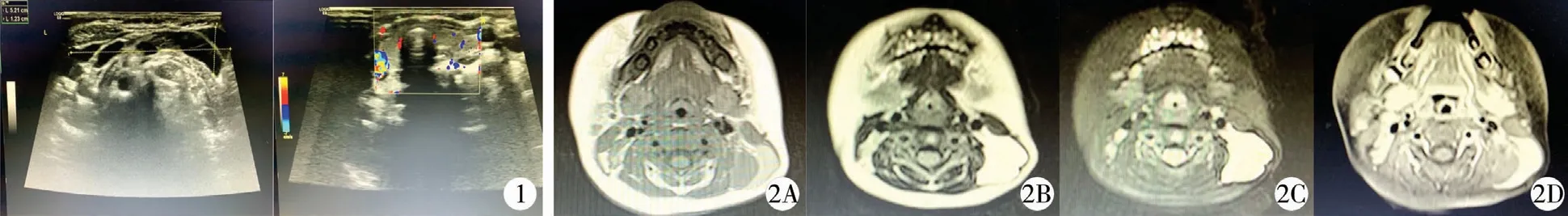
图1 淋巴管畸形的彩超图像 图2 左颈部淋巴管畸形伴囊内出血图像 注 2A:T1 加权序列; 2B:T2 加权序列; 2C:T2压脂序列;2D:为T1 增强序列Fig.1 Representative images of lymphatic malformation on color Doppler ultrasound Fig.2 Images of left cervical lymphatic malformation with intracapsular hemorrhage 2A:T1-weighted sequence in upper left; 2B:T2-weighted sequence in upper right; 2C:T2 lipid-inhibiting sequence in below left;2D: T1-enhanced sequence
二、研究方法
1. 治疗方法:年龄<6 岁患儿在全身麻醉下行介入硬化治疗;对于年龄>6 岁患儿根据患儿配合程度,采取局部麻醉或全身麻醉进行介入硬化治疗。 术前常规建立静脉通路。 麻醉后,根据部位不同取合适暴露的体位。 通过B 超观察并定位,了解囊内分隔及周缘情况。 配置硬化剂平阳霉素8 mg+4 mL 生理盐水,用量按0.2 ~0.4 mg/kg[2];博莱霉素1 mg + 1 mL 生理盐水配置,用量按1 mg/kg[3];聚多卡醇按照1 ∶4 与空气进行混合。 对于巨囊型病例,抽吸囊内液后注入并保留硬化剂,局部加压包扎。 对于混合型,根据囊腔数量可给予逐个硬化囊腔或者予抽脂样操作破坏囊腔后保留硬化剂。 对于微囊型,根据病变范围处理,大范围者在病变层次给予吸脂样处理,破坏囊腔;小范围者可逐点注射,保留药液于囊腔或组织间隙内。 术中及术后严密观察患儿生命体征,清醒后观察神志、呼吸、局部皮肤情况。 术后继续给予补液治疗。
2. 评价方法:按照囊肿范围及大小进行体积估算,采用B 超进行扩张淋巴管的测量。 治疗效果分为以下4 类[4,5]:优良,体积减小>90%;中等,体积减小>50%;不显著,体积减小<50%;治疗无反应。本研究将优良和中等定义为显著有效。
3. 随访方法:术后1 个月、3 个月、6 个月、1 年复查,观察症状、局部外观改变,体格检查局部包块变化情况,以及B 超检查测量包块体积,并与术前进行对比。
三、统计学处理
采用SPSS18.0 统计软件进行数据的整理与分析,对于不同类型有效率和优良率等计数资料采用频数分析,对不同类型间比较采用χ2检验,进一步组间两两比较采用χ2分割法,以P<0.05 为差异有统计学意义。
结 果
一、治疗过程
29 例中,采用全身麻醉下手术治疗16 例,局部麻醉5 例,全身麻醉与局部麻醉兼有8 例。 平均治疗1.62 次,治疗1 次18 例,治疗2 次4 例,治疗>2次7 例。 8 例巨囊型平均治疗1.375 次,6 例治疗1次,1 例治疗2 次,1 例治疗3 次;13 例混合型平均治疗1.46 次,治疗1 次9 例;8 例微囊型平均治疗2.13 次,治疗均超过2 次。 治疗用药情况:博莱霉素10 例,博莱霉素+聚多卡醇3 例,博莱霉素+平阳霉素2 例,平阳霉素12 例,平阳霉素+聚多卡醇1 例,聚多卡醇1 例。 平均平阳霉素硬化剂用量为4.2 mg。
二、并发症
2 例术后出现发热;3 例术后囊内出血,其中2例在2 周后自行消退,1 例于二次介入硬化治疗时抽出;2 例局部色素沉着;1 例局部感染,予抗感染治疗后好转;无一例发生过敏性休克等全身不良反应,无局部组织坏死病例。
三、治疗及随访结果
治疗后随访时间为3 个月至2 年。 总体治疗优良率为58.7%(17/29),中等率为31%(9/29),不显著率为10.3%(3/29)(图3、图4)。 其中巨囊型显著有效率为100%(优良率100%);混合型显著有效率为92.3%(优良率53.8%,中等率38.5%);微囊型显著有效率为75%(优良率25%,中等率50%)。 对3 种不同类型淋巴管畸形的显著有效率比较,差异无统计学意义(χ2=2.336,P=0.431);对3 种不同类型淋巴管畸形的优良率进行比较,差异有统计学意义(χ2=9.77,P=0.009)。 进一步进行两两比较发现巨囊型的优良率明显高于微囊型(P=0.007),混合型与巨囊型(P=0.046)、微囊型(P=0.367)比较均无统计学差异,具体见表1。 1例混合型淋巴管畸形治疗3 次后病变体积无继续增大,但因体积过大,为改善外观,转手术切除。
讨 论
淋巴管畸形是一组胚胎期脉管发育异常的疾病,发病率为1/2 000 ~1/4 000。 目前病因尚不明确,有作者认为该病可能与PIK3CA基因突变有关[6]。 最近有证据表明哺乳动物雷帕霉素靶蛋白(mammalian target of rapamycin,mTOR)途径的上调可能是异常淋巴管过度产生的原因[7]。 淋巴管畸形的治疗过去以手术切除为主,并认为是易复发的良性肿瘤。 1996 年,国际血管瘤与脉管畸形研究学会(The International Society for the Study of Vascular Amomalies,ISSVA)制定了完善的分类系统,根据病变细胞的生物学特性,定义了淋巴管畸形。 随着大家对淋巴管畸形认识的深入,经皮介入硬化治疗逐渐成为主流的治疗方法,该方法具有微创、风险小等特点,治疗次数多是主要缺点。 目前有学者采用雷帕霉素治疗淋巴管畸形,疗效肯定,但使用雷帕霉素疗程长,需监测血药浓度,且不良反应相对较多,目前尚缺乏大样本、多中心、长期随访的研究,适用于复杂性淋巴管畸形[8]。
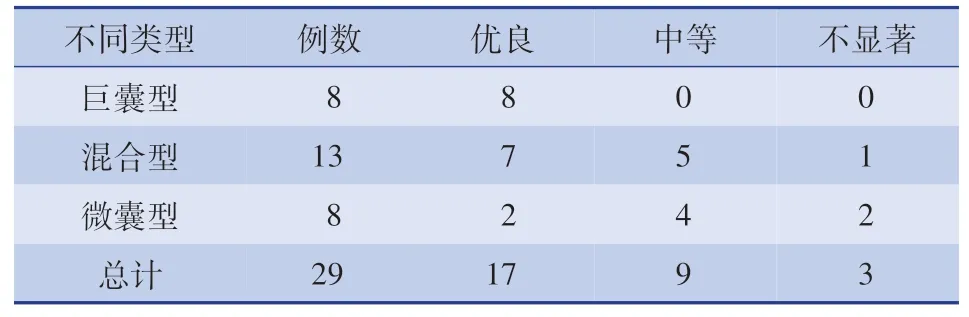
表1 不同类型淋巴管畸形患儿治疗效果比较(n)Table 1 Comparisons of therapeutic efficacies of children with different types of lymphatic malformations(n)

图3 微囊型淋巴管畸形治疗前后外观对比图 注 3A:治疗前照片; 3B:治疗3 次后照片 图4 巨囊型淋巴管畸形治疗前后B 超图 注 4A:治疗前B 超图像;4B:治疗1 次后B 超图像Fig.3 Comparison of therapeutic efficacies of microcystic lymphatic malformation (left picture shows the appearance before treatment and right one the appearance after 3 treatments) Fig.4 Comparison of representative images before and after treatment of giant cystic lymphatic malformation on color Doppler ultrasound (left image indicated pre-treatment color ultrasound image while right one shows post-treatment once color ultrasound image)
介入硬化治疗常用药物有ok_432、博莱霉素、平阳霉素、无水乙醇和聚多卡醇等。 硬化药物通过破坏淋巴管壁细胞,致使淋巴管纤维化,从而达到治疗目的。 无水乙醇及聚多卡醇需注入腔内从而起破坏内壁作用。 但无水乙醇作用强烈,有引发血管栓塞或者组织坏死的风险。 聚多卡醇适合相对大的囊腔,如果囊腔过小存在注入组织间隙的可能,易引起局部组织纤维化,导致局部硬结,故不适用于面部等显露部位。 ok_432、博莱霉素和平阳霉素作用相对温和,可用于囊腔内及组织间隙,特别是邻近神经血管等重要部位的硬化治疗。 平阳霉素与博莱霉素疗效相似,但全身反应较小且肺纤维化的风险相对低。 本组病例根据囊肿部位、囊腔大小选择硬化剂。 对于非面部区域的大囊腔,选择聚多卡醇,周围囊腔小的部分再选择博莱霉素或平阳霉素。 对于面部区域、混合型或者微囊型,一般选用博莱霉素或平阳霉素。
基于硬化剂的疗效和风险,目前对于介入硬化治疗适合的年龄段尚没有明确定论。 比如用于肿瘤化疗的博莱霉素、平阳霉素及ok-432,其对于儿童用药的安全性和风险没有明确说明。 但目前有文献报道采用博莱霉素、强力霉素等硬化剂在淋巴管畸形的治疗中,最小年龄为新生儿[9]。 Chaudry等[10]对博莱霉素治疗淋巴管畸形的安全性和有效性进行研究,平均随访3 年尚未出现并发症。 Wu等[11]采用平阳霉素治疗淋巴管畸形21 例,未发现严重副作用。 本组病例通过硬化介入治疗淋巴管畸形发现该方法是安全有效的,虽然缺乏大样本的文献证实这类硬化剂的安全性,但我们认为年龄偏小的患儿多为大囊腔型淋巴管畸形,可考虑采用聚多卡醇这类硬化剂以避免抗肿瘤药物不可知的风险;对于小囊的混合型或微囊型,如无明显压迫症状,可暂时进行短期观察。
本研究发现采用硬化介入治疗不同类型淋巴畸形的显著有效率无统计学意义,且显著有效率均>75%,但所有患儿治疗次数较多,尤其是微囊型。因此,提高治疗效率不仅可通过减少治疗次数来减轻患儿的痛苦,而且可以减少医疗费用,减轻患儿家庭经济负担。 巨囊型的硬化效果最佳,优良率可达100%,明显高于混合型和微囊型,多数巨囊型淋巴管畸形通过1 次治疗即可消除。 本组病例中巨囊型淋巴管畸形均治疗2 次以上,且均出现在颈部且囊腔相对过大的病例,考虑原因有以下两方面:一是颈部淋巴管流量相对较大;二是治疗后颈部局部压迫不确切且时间不足。 Bhatnagar 等[1]报告了淋巴管畸形病灶内硬化治疗经验,认为术后的压迫可增加囊壁与药物的接触时间,减少术后血肿的形成。 本研究发现微囊型及混合型淋巴管畸形的有效率无差异,考虑与样本量小有关,本结果不足以代表其真实有效率。 但微囊型与混合型的治疗次数均较多,特别是微囊型,大量囊壁的存在影响到硬化剂和囊壁间的作用,因而治疗效率相对较低。如何提高混合型和微囊型的疗效和效率,是治疗淋巴管畸形相对棘手的问题。 对于微囊型或混合型淋巴管畸形,抽脂技术的应用可有效提高治疗效果,其原理为抽脂技术将大量的小囊或微囊破坏,形成一个大囊腔,这样可提高硬化剂和囊壁的接触面积,从而提高治疗效率[12]。 除此以外,B 超及DSA 等影像学手段的应用可明显提高淋巴管畸形的治疗效果,在监视器的观察下,将硬化剂精确注入到囊腔,特别对于多个囊腔的混合型淋巴管畸形或者有分隔的巨囊型,可明显减少治疗次数[13]。
介入硬化治疗的风险主要包括囊肿感染、周围组织损伤、局部肿胀以及硬化剂的副作用。 本组病例中有3 例出现囊内出血,考虑与术后压迫不确切有关,未损伤重要神经血管,也未出现感染、局部组织坏死情况。 关于硬化剂的副作用方面,部分病例出现轻微的并发症,2 例出现术后发热,采用博莱霉素的部分病例出现了穿刺点色素沉着,未出现其他严重副作用。 因此,介入硬化治疗的低风险性也是淋巴管畸形首选治疗的原因之一,特别是病灶部位在头面部以及神经血管旁的病例。
手术干预对于介入硬化治疗不敏感或治疗效果低的淋巴管畸形,也是一种良好的补充。 根据病灶的部位和周围情况,对病灶进行手术切除,无论是完全切除还是部分切除,切除前应确定处理范围,进行彻底的解剖,保留关键的血管和神经结构。对于残余病灶或创面可给予硬化剂处理,同样有提高疗效作用[9,14]。 本组也有病例硬化治疗效果不好时家属要求手术以改善外观,切除后病灶稳定且家属满意度提高。
综上所述,介入硬化治疗对于淋巴管畸形有显著疗效,其中巨囊型淋巴管畸形疗效最佳,混合型和微囊型次之,硬化介入治疗的并发症较少。
