肥大细胞在口腔黏膜良性淋巴组织增生病中的表达及与临床病理的关系
2020-07-08张昊刘慧娟李荷香宋鹏刘旭倩侯亚丽
张昊 刘慧娟 李荷香 宋鹏 刘旭倩 侯亚丽
口腔黏膜良性淋巴组织增生病(benign lymphoadenosis of oral mucosa, BLOM)是一种临床上并不少的口腔黏膜病。课题组前期调查[1]发现64.3%BLOM表现为黏膜糜烂溃疡、26.5%为白纹或白斑、 9.2%为结节状突起、临床误诊率高达98%。由于误诊率高,多年来人们忽视了BLOM[2],其发病机制更是少有研究。肥大细胞(mast cell, MC)[3]是一种重要的免疫细胞,它参与了机体多种生理和病理过程如过敏反应、慢性炎症、肿瘤等。研究证实MC在口腔扁平苔藓[4]、白斑[5]、口腔黏膜下纤维性变等组织中[6]都发现有数目的增多,提示MC在口腔黏膜病的发生中发挥了重要作用。BLOM与MC关系的研究至今少有报道。本研究采用甲苯胺蓝组织化学染色和类胰蛋白酶抗体免疫组织化染色观察BLOM中MC分布、数量及脱颗粒情况,探讨MC在BLOM中表达及其与临床病理的关系。
1 资料与方法
1.1 研究对象
30 例BLOM蜡块均来自河北医科大学口腔医院病理科作为BLOM组。15 例正常黏膜组织取自肿瘤周围正常黏膜作为正常对照组。 30 例BLOM患者均无移植宿主疾病、丙型肝炎或艾滋病毒感染;活检前近6 个月均没有接受过局部或全身治疗。
30 例BLOM中,男性10 例(33.33%),平均年龄(57.3±16.5) 岁, 女性20 例(66.67%), 平均年龄(52.6±11.9) 岁。病程0.5~240 个月不等, 平均病程(26.5±47.4) 个月,中位病程12 个月。 15 例正常黏膜组织取自肿瘤周围正常黏膜作为正常对照组。其中男性7 例(46.67%), 平均年龄(58.9±10.3) 岁、女性8 例(53.33%),平均年龄(56.4±8.4) 岁。
1.2 试剂
甲苯胺蓝染色试剂盒(北京雷根生物技术有限公司); 肥大细胞类胰蛋白酶单克隆抗体(Abcam公司, 英国); PV-9000免疫组化试剂盒、DAB 显色试剂盒(北京中杉金桥)。
1.3 实验方法
1.3.1 甲苯胺蓝染色法 将组织蜡块分别切成厚度为3~4 μm的切片,常规脱蜡至水,入甲苯胺蓝液中染色20 min, 95%酒精分色,镜下控制,无水乙醇脱水,二甲苯透明,中性树胶封片。
1.3.2 免疫组织化学染色法 将组织蜡块分别切成厚度为3~4 μm的切片,脱蜡至水, 0.01 mol/L PBS冲洗5 min×3 次,放入枸橼酸缓冲液中热修复,一抗类胰蛋白酶抗体滴度为1∶1 000, 以后按PV9000试剂盒说明书操作,苏木素复染,无水乙醇脱水,二甲苯透明,中性树胶封片。阳性对照采用已知的阳性组织切片,空白对照用PBS代替一抗。
1.3.3 结果判读 甲苯胺蓝染色中MC计数标准参照潘倩如[7]的方法,分别将BLOM组和正常对照组每张切片在高倍视野(×400) 下选取MC数目最多的5 个视野进行计数,计算5 个视野MC总数和脱颗粒率平均值。脱颗粒率=(脱颗粒MC数/MC总数)×100%。MC判定:甲苯胺蓝染色细胞核为蓝色,胞核不明显,胞浆紫红色,细胞周围无紫红色颗粒溢出者为MC;免疫组织化学染色类胰蛋白酶阳性信号为胞浆出现棕黄色颗粒。甲苯胺蓝染色脱颗粒MC判定:细胞核清晰或破裂、胞浆颗粒清晰,周围组织中存在紫红色颗粒者为脱颗粒MC。
1.4 统计学处理

2 结 果
2.1 甲苯胺蓝染色结果
①甲苯胺蓝染色MC总数在BLOM组(图 1)和正常对照组的表达(图 1, 表 1): MC总数在BLOM组明显增多,弥漫分布于黏膜固有层淋巴细胞之间、淋巴滤泡周围或血管周围;其形态为圆形或椭圆形,细胞核蓝色居中或偏位,胞浆紫红色或含有大小不一的紫红色颗粒。正常对照组MC总数较少,分布于黏膜上皮下,但其体积较BLOM各组明显缩小。 BLOM组MC数目较正常对照组升高(P<0.05); ②BLOM组和正常对照组甲苯胺蓝染色MC脱颗粒率(表 2) BLOM组甲苯胺蓝染色MC均发生了不同程度地脱颗粒:MC破碎,核膜不清晰,周围可见大量紫红色颗粒(图 2, 箭头示)。 BLOM组MC脱颗粒率较正常对照组明显升高(P<0.05)。
2.2 免疫组化染色结果(表 3)
类胰蛋白酶抗体免疫组织化学染色MC总数在BLOM组和正常对照组均有明显表达(图 3), 但BLOM组更密集, 更明显, 阳性细胞广泛分布于黏膜固有层淋巴细胞之间、淋巴滤泡周围及血管周围。个别BLOM在黏膜上皮基底细胞层也可以看到散在阳性细胞。正常对照组阳性细胞多位于黏膜上皮下。BLOM组MC总数较正常对照组明显升高(P<0.05)。

图1 2 组组织中的MC的表达(甲苯胺蓝染色, ×400) 图 2 2 组组织中的脱颗粒MC(甲苯胺蓝染色, ×1 000)
Fig 1 MC(arrow) expression of the 2 groups (Toluidine blue staining, ×400) Fig 2 Degranulation of MC (arrow) of the 2 groups (Toluidine blue staining, ×1 000)

表 1 甲苯胺蓝染色检测MC总数
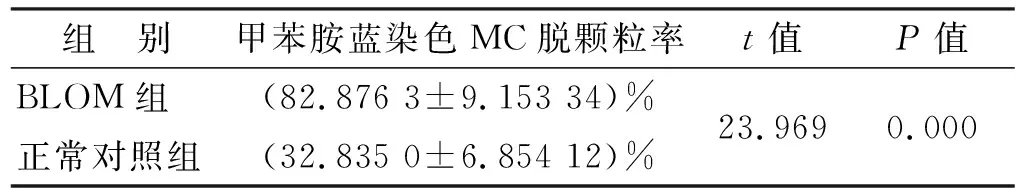
表 2 甲苯胺蓝染色MC脱颗粒率
2.3 MC总数与BLOM临床病理的关系(表 4)
甲苯胺蓝染色和类胰蛋白酶抗体免疫组织化学染色MC总数在非糜烂型、肿物型和糜烂型BLOM中依次升高(P<0.05),但甲苯胺蓝染色MC总数在BLOM各临床分型间差异没有统计学意义(P>0.05),而类胰蛋白酶抗体免疫组织化学染色MC总数在各临床分型间差异则有统计学意义(P<0.05)。 两两比较,免疫组织化学染色MC总数差异仅在非糜烂型和糜烂型BLOM间有统计学意义(P<0.017),而非糜烂型和肿物型BLOM、糜烂型和肿物型BLOM之间MC总数差异无统计学意义(P>0.017)。 2 种染色MC总数与BLOM年龄、性别、部位、病程及炎症轻重程度和黏膜固有层淋巴滤泡的形成无明显相关性(P>0.05)。
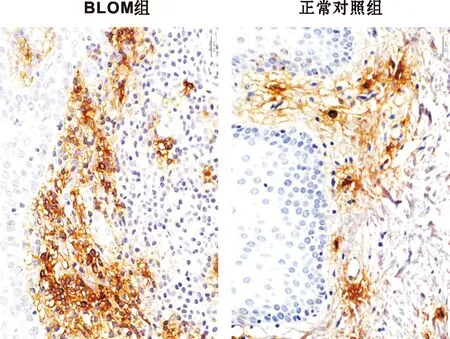
图3 2 组组织中的MC(箭头示) (IHC, ×400)
Fig 3 MC(arrow) in the tissue of the 2 groups

(IHC, ×400)
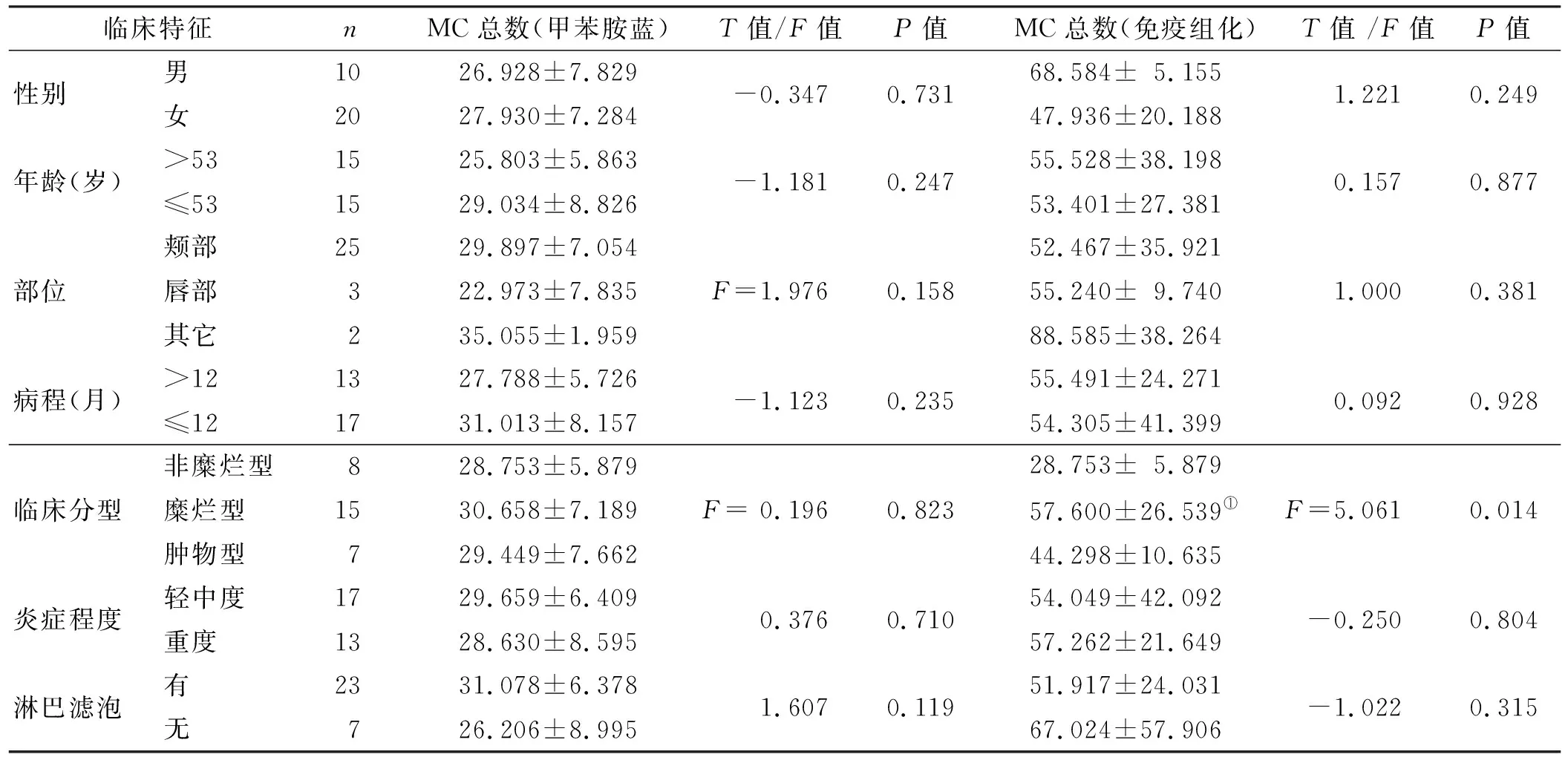
表 4 MC总数与BLOM临床病理的关系
注: ①非糜烂型与糜烂型相比,P<0.017
2.4 MC脱颗粒率与BLOM临床病理的关系(表 5)
MC脱颗粒率在非糜烂型、糜烂型和肿物型BLOM中依次升高(P<0.05)。但两两比较,MC脱颗粒率仅在非糜型和糜烂型BLOM、非糜烂型和肿物型BLOM有统计学意义(P<0.017)。MC脱颗粒率与BLOM年龄、性别、部位、病程及炎症轻重程度及和黏膜固有层淋巴滤泡的形成无明显相关性(P>0.05)。
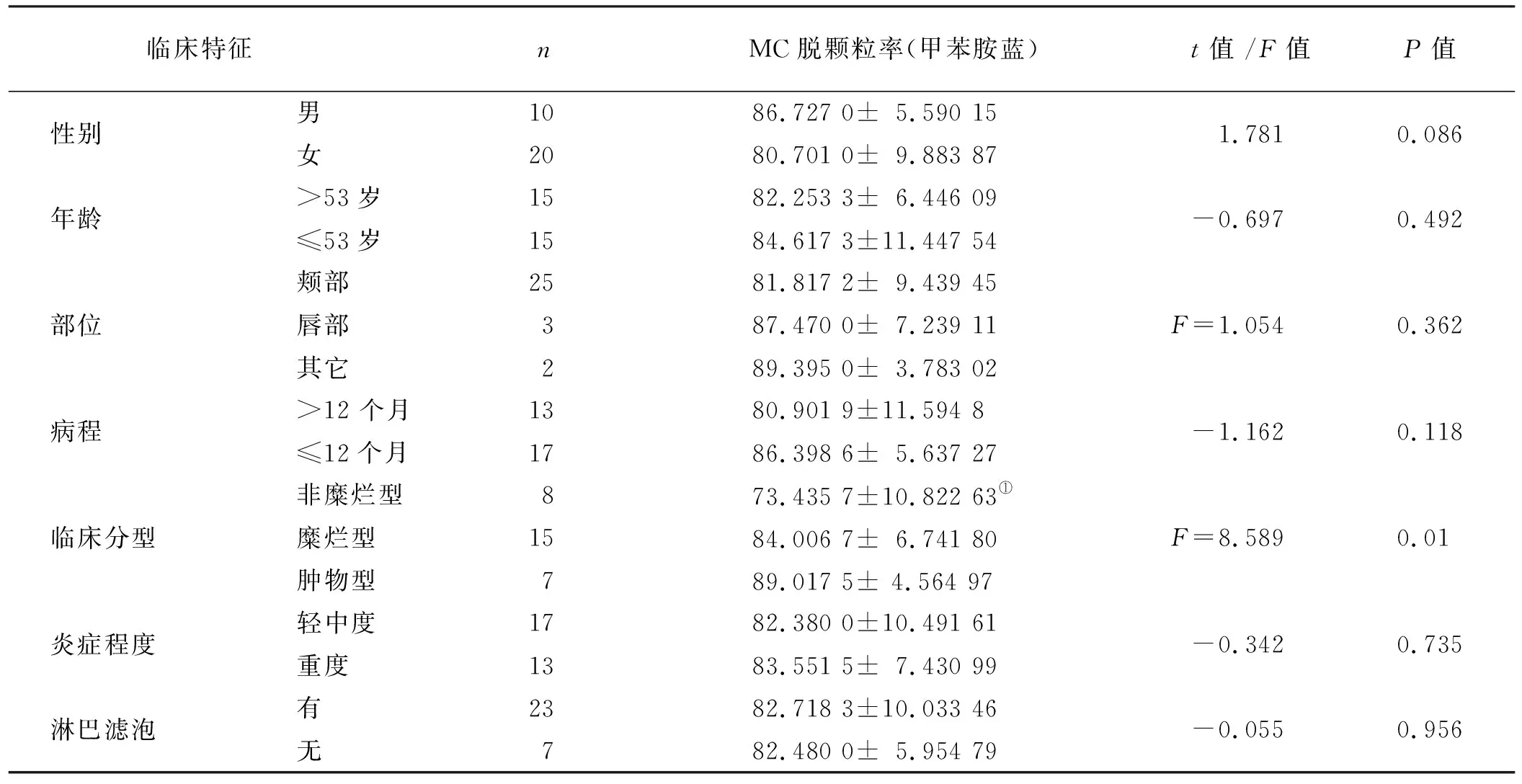
表 5 甲苯胺蓝染色MC脱颗粒率与BLOM临床病理的关系
注: ①非糜烂型与糜烂型相比,P<0.017
3 讨 论
MC来源于骨髓造血干细胞,离开骨髓后随血液循环迁移至与外界相通的组织和器官发育成熟,成为抵御病原体入侵的一个重要免疫细胞[8]。其胞浆常包含80~300 个嗜碱性颗粒,而且这些颗粒具有易染性,在HE染色下不易分辨,但在甲苯胺蓝染色下呈现紫红色。人类MC均含有类胰蛋白酶,它是MC的一个特异蛋白酶。 故本研究采用甲苯胺蓝组织化学染色和类胰蛋白酶免疫组织化学染色观察MC。
BLOM以淋巴滤泡形成或淋巴细胞灶状聚集为病理特征,孙开华等[9]认为它是某种刺激引起的反应性增生性疾病。课题组前期调查发现43.9%BLOM上皮内均可见到不同程度的病毒感染,提示病毒可能是刺激因素之一。病毒或病毒代谢产物可能激活存在于黏膜组织中的少量MC,使其分泌TNF-α或其它炎症介质,募集中性粒细胞、嗜酸性粒细胞和其它炎症细胞到病变部位[10]。课题组前期对BLOM临床病理调查发现: 51%BLOM上皮有中性粒细胞浸润, 41.8% BLOM 黏膜固有层有不同程度嗜酸性粒细胞浸润、所有BLOM固有层均有淋巴细胞和浆细胞浸润[1]。MC不仅能加强对病毒的清除,它也可能成为其共同聚集、复制和逃避免疫的场所[10],使病毒存活并不断复制,刺激黏膜组织导致黏膜固有层淋巴滤泡的形成,发生BLOM。本研究中甲苯胺蓝组织化学染色和类胰蛋白酶抗体免疫组织化学染色均显示BLOM组中MC总数较正常对照组明显增高,与平昭[11]研究结果相同。这提示MC在BLOM发生中发挥了重要作用。但是,对于MC增殖机制至今尚不清楚。刘雪梅[12]认为MC在肿瘤、炎症等部位的聚集是通过MC或其前体细胞的移动来实现。庄玉等[13]认为MC增殖在一定程度上依赖于T淋巴细胞,部分MC是由于T淋巴细胞受到刺激后转化而来。
本研究结果显示:无论是甲苯胺蓝染色还是类胰蛋白酶抗体免疫组织化学染色,BLOM组MC总数都明显高于正常对照组(P<0.05)。但是两种染色MC总数在BLOM各临床分型间却出现了不同结果:甲苯胺蓝染色MC总数在临床各分型间无差异,而免疫组织化学染色却有显著性差异。这可能是由于甲苯胺蓝染色时需要95%乙醇分化,其分化程度不同可能影响其染色结果,从而影响MC计数。而免疫组织化学染色较为敏感,导致了两种染色结果的不同。本研究认为用免疫组织化学方法观察MC总数更为敏感和特异,与Dinakar等[14]意见一致。BLOM组各临床分型间两两比较,免疫组织化学染色MC总数仅在糜烂型和非糜烂型BLOM间有差异,而两者和肿物型BLOM相比较均无差异。推测这可能是由于糜烂型、非糜烂型BLOM与肿物型BLOM病理变化不同造成。肿物型BLOM和其它两型病理变化不同:肿物型BLOM病理变化似纤维上皮息肉或鳞状细胞乳头状瘤,固有层除淋巴滤泡形成外,还有大量纤维结缔组织增生。而糜烂型和非糜烂型BLOM病理变化相似,是一种慢性炎症的改变。这提示肿物型BLOM和糜烂型、非糜烂型BLOM发生机制可能不同。
MC胞浆中的颗粒包含大量贮存各种炎症的介质。某种抗原刺激机体后,机体免疫系统产生IgE抗体,抗原抗体结合激活MC,使其脱颗粒释放炎症介质和多种细胞因子如:蛋白水解酶(类胰糜蛋白酶、胃促胰酶、肥大细胞羧基肽酶)、组胺、肝素、硫酸软骨素E和碱性成纤维细胞生长因子、肿瘤坏死因子等降解结缔组织基质[15],对周围组织造成损伤并且促进淋巴细胞的浸润,加重炎症反应。本研究结果显示:BLOM组MC脱颗粒率较正常对照组明显升高,提示某种刺激导致的MC脱颗粒可能参与了BLOM的发生。推测BLOM复杂多样的临床表现可能和MC脱颗粒时释放不同的细胞因子有关。BLOM临床主要表现为糜烂,溃疡。可能是由于MC释放了类胰糜蛋白酶,破坏上皮基底膜处的层黏连蛋白和Ⅳ型胶原蛋白[16]导致溃疡形成,发生糜烂型BLOM。类胰蛋白酶还能刺激成纤维细胞不断增殖[17],促进胶原纤维增生。MC脱颗粒释放的肝素能够促进胶原成熟,从而形成肿物型BLOM。本研究发现MC脱颗粒率在非糜烂型、糜烂型和肿物型BLOM中依次升高,是否提示非糜烂型、糜烂型和肿物型BLOM可能是其3 个不同的发展阶段,有待于进一步研究。 研究结果还显示2 种染色MC总数和免疫组织化学染色MC脱颗粒率均与BLOM年龄、性别、部位、病程、炎症轻重程度及黏膜固有层淋巴滤泡的形成无明显相关性,推测BLOM的发生发展是一个多因素参与的复杂过程。
综上所述,BLOM的发生发展是一个复杂的过程,其中MC和BLOM密切相关,其增殖和脱颗粒可能在BLOM发生发展中发挥了重要作用。
