多媒体视功能训练对术后双眼视觉功能的影响
2020-07-01刘芳熊国平彭超罗小柳刘玉爱
刘芳 熊国平 彭超 罗小柳 刘玉爱
斜视是引起双眼视觉功能异常的高危因素。斜视患者因眼位偏斜,双眼的协调关系被破坏,从而引起复视和混淆视,进而引起视觉抑制,异常视网膜对应、三级视功能异常的情况。双眼视觉功能分为同时视、融合和立体视。对于成人斜视患者,往往因发病年龄低,患病时间长,双眼三级视功能多基本丧失。近来的研究认为,成人共同性斜视患者经历手术后,仍有一部分患者能重建立体视功能,但较儿童斜视患者术后恢复效果更不明显[1]。但是人脑的视觉功能具有可塑性,对于斜视术后的患者仍有可能通过双眼视觉功能训练得以进一步提高或维持斜视的手术效果[2-3]。本研究通过对成人共同性斜视患者术前、术后2 周、术后3 个月和术后6 个月的双眼视觉功能进行对比,研究多媒体视功能训练对斜视术后双眼视觉功能的影响,并探讨斜视患者术后需要维持视功能训练时间。
1 资料与方法
1.1 资料
选取本院2016 年1 月—2019 年1 月行斜视矫正术的93 例共同性斜视成人患者。其中女性41 例,男性52 例,平均年龄(24.2±3.6)岁(年龄18 ~45 岁)。所有患者术前裸眼或矫正视力均≥0.6,双眼最佳矫正视力相差不超过2 行。入选患者随机分为治疗组和对照组。治疗组48 例,男28 例,女20 例,外斜视37例,内斜视11例,发病年龄为生后3个月~15岁,平均(7.1±2.3)岁,病程18 ~30 年,平均(22.1±3.1)年,共同性外斜视患者平均斜视度为(58.7±14.6)Δ,共同性内斜视患者平均斜视度(45.3±5.2)Δ,术前具备融合功能患者8 例,具备远立体视者3 例,具备近立体视者3 例。对照组45 例,男24 例,女21 例,外斜视35 例,内斜视10 例,发病年龄为生后4 个月~16 岁,平均(7.9±2.6)岁,病程19 ~29 年,平均(23.5±4.3)年,共同性外斜视患者平均斜视度为(60.7±13.4)Δ,共同性内斜视患者平均斜视度(43.3±4.6)Δ,术前具备融合功能患者6 例,具备远立体视者2 例,具备近立体视者2 例。本研究经医院伦理委员会批准。
1.2 入选标准
(1)眼球运动正常,第一斜视角等于第二斜视角,符合共同性斜视诊断标准。(2)眼前节及眼底正常,手术顺利,术中、术后无并发症。(3)年龄≥18 岁。(4)自愿签署知情同意书。(5)术前及术后2 周、3 个月、6 个月检查资料完整。
1.3 排除标准
(1)屈光参差、弱视(任一眼矫正视力<0.6 或双眼视力差>2 行)。(2)有全身或眼部器质性疾病者。(3)有垂直斜视(>15Δ)、眼球震颤、有旋转斜视、DVD 者。(4)既往有眼科手术史者。(5)患者不能配合检查及随诊者。
1.4 检查方法
所有患者均在术前术后完善眼科常规检查、斜视度检查及远近双眼视觉检查。
采用三棱镜中和法检查5 m 距离的斜视度,以此作为患者的眼位判断依据。眼位的判断标准:视远斜视度≤8△,为正位;8△<视远斜度<15△,为轻度欠矫或过矫;视远斜度≥15△,明显过矫或欠矫。
采用TSJ-IV 型A 同视机检查远双眼视觉,Ⅰ级功能使用车门画片,Ⅱ级功能为猫蝶画片,Ⅲ级功能使用图形数字画片测远立体视。采用双眼立体视觉检查图在自然光状态下完成近立体视检查。屈光不正的患者需要戴镜矫正后进行上述检查。所有检查均由同一高年资医师完成。依次测量术前,术后2 周,术后3 个月和术后6 个月的数据。
1.5 方法
两组患者均在局部麻醉下由同一医师进行。手术方式依据斜视类型及斜视度大小进行设计。斜视度的大小综合远近斜视度考量,手术量的计算参考术前三棱镜的度数。外斜视行双眼外直肌后退术(治疗组6 人,对照组8 人),或单眼外直肌后退联合单眼内直肌缩短术(治疗组17 人,对照组16 人),或双眼外直肌后退联合单眼内直肌缩短术(治疗组14 人,对照组11 人)。内斜视行双眼内直肌后退(治疗组4 人,对照组3 人),或单眼内直肌后退联合单眼外直肌缩短术(治疗组5 人,对照组6 人),或双眼内直肌后退联合单眼外直肌缩短术(治疗组2 人,对照组1 人)。治疗组术后2 周开始通过多媒体视功能训练软件进行视功能的个性化训练,训练内容包括脱抑制、异常视网膜对应、同时视、融合幅度扩展和立体视等项目,每日2 次,每次15 min,维持2 个月。对照组术后不接受视功能训练,定期随诊。
1.6 观察指标
两组术前、术后2 周、术后3 个月和术后6 个月的眼正位率和融合功能恢复例数进行比较分析。
1.7 统计学方法
采用SPSS 22.0 统计软件包对数据进行统计学分析,计数资料的表达方式为例(%),并采用χ2检验。计量资料的表达方式为(),并采用t 检验,P <0.05 为差异有统计学意义。

表1 两组治疗前后眼位正位率比较 [例(%)]
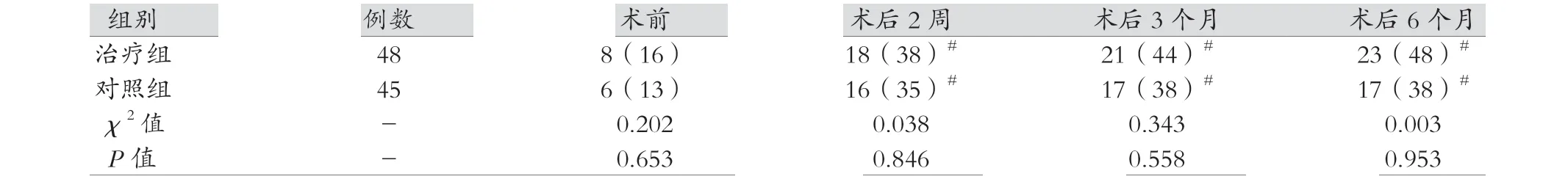
表2 两组治疗前后融合功能恢复例数比较 [例(%)]
2 结果
2.1 两组治疗前后眼位正位率比较
治疗组及对照组眼正位率在术后 2 周、术后 3 月与术后 6 个月比较,治疗组高于对照组,但差异无统计学意义(P >0.05),见表1。
2.2 两组治疗前后融合功能恢复例数比较
治疗组及对照组融合功能恢复例数在术后 2 周、术后 3 月与术后 6 个月比较,治疗组高于对照组,但差异无统计学意义(P>0.05),见表2。
3 讨论
不同的斜视治疗措施不同,目前主要的治疗方法还是手术治疗。近来越来越多学者研究斜视术前术后视功能的改变发现,斜视患者、甚至是成人斜视患者术后仍有相当的概率恢复一定的三级视功能[4]。我们的研究也发现,术后2 周患者的融合功能较术前有明显改善,差异有统计学意义,这和其他学者的结果相一致[5]。但是关于怎样进一步提高斜视术后的三级视功能恢复率,以及怎样维持术后获得的高级视功能,专家学者还没有达成临床共识[6]。
多媒体视功能训练相对于传统的家用同视机、单侧倾斜实体镜训练具有难易程度个性化、训练模式多样化、趣味性强、方便患者随时随地训练的优点[7-9]。临床工作中,我们发现很多经过一段时间多媒体视功能训练的患者,甚至是成人患者,三级视功能较术前能有一个较明显的提升。这些患者中如果因某些原因中断训练,再次复查时会出现既得的视功能出现退步甚至丧失的现象。所以为了探讨上述现象的存因以及探讨更为合适的训练时间,我们设计了这个研究[10-12]。研究中,患者经过2 个半月的多媒体视功能训练后,我们通过数据发现治疗组术后3 个月时恢复融合功能的患者人数比率(44%)高于对照组(38%),该差异无统计学意义,P >0.05。
本研究发现,经过多媒体视功能训练软件进行视功能的个性化训练,术后6 个月时,治疗组29 人重获正位,眼正位率为60%,高于对照组42%的比率。说明视功能训练通过脱抑制、消除异常视网膜对应,增进融合从而能进一步稳定眼位,提高眼位控制力,改善斜视术后眼位过矫、欠矫情况,提升眼正位率,如果继续延长视觉训练的时间,两组的差异可能会有统计学意义。
成人斜视术后视功能恢复较儿童患者更不理想,本文结果表明,斜视手术能改善成人患者术后视功能,视功能训练应维持较长时间以期获得更长远更牢固的效果。
