甲状腺激素在急性脑卒中患者中的应激变化及与预后的关系
2020-07-01瞿准赵建华王超朱骏
瞿准 赵建华 王超 朱骏
脑卒中指由脑部血液循环障碍所致的猝然昏厥,常伴有半身不遂、口角歪斜、语言不利等症状,具有发病率高、致残率高、病死率高等特点,是威胁我国中老年人健康的三大疾病之一[1]。脑卒中急性期不仅存在神经功能损害,还存在应激性甲状腺激素水平异常,而临床上并无甲状腺功能改变,主要表现为三碘甲状腺原氨酸(T3)水平降低,四碘甲状腺原氨酸(T4)和促甲状腺激素(TSH)水平升高[2]。既往研究表明,甲状腺激素水平紊乱程度与脑卒中严重程度密切相关[3],但关于急性期和恢复期甲状腺激素变化特点及其与预后的关系的研究并不够深入且少见。本研究旨在探讨甲状腺激素应激变化与急性脑卒中患者严重程度及预后的关系,以期为临床提供参考。
1 资料与方法
1.1 一般资料 选取2015年2月至2017年2月我院收治的66例急性脑卒中患者,其中男41例,女25例;年龄36~81岁,平均年龄(59.01±5.70)岁。脑出血组38例,其中男23例,女15例;年龄36~80岁,平均年龄(59.26±5.75)岁;平均发病时间(35.49±6.13)h。急性缺血性脑卒中(AICVD)组28例,其中男18例,女10例;年龄36~81岁,平均年龄(58.74±5.62)岁;平均发病时间(36.08±6.17)h。另选取同期无甲状腺相关疾病的健康体检者60例为对照组,其中男34例,女26例;年龄35~79岁,平均年龄(58.35±5.57)岁。2组性别比、年龄差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准;患者家属均同意参与研究,并签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准:①符合2014版中国AICVD诊治指南中的AICVD诊断标准[4]和自发性脑出血诊断治疗中国多学科专家共识中的脑出血诊断标准[5];②经颅脑CT或MRI确诊为脑卒中;③均为发病后48 h内入院就诊者;④首次发病者;⑤影像学检查存在责任病灶,并与临床定位一致;⑥既往无甲状腺功能减退或亢进史。
1.2.2 排除标准:①非血管性疾病者;②无症状性脑梗死者;③既往有神经系统器质性病变者;④合并恶性肿瘤者;⑤外伤所致的脑卒中;⑥合并感染性疾病或血液系统疾病者;⑦合并精神疾病者;⑧严重肝肾功能异常者;⑨妊娠期或哺乳期女性。
1.3 方法 参照文献[6]进行救治,患者入院后均给予补液、脑保护、抗血小板聚集、活血化瘀、降压等对症治疗。脑卒中发病2周内为急性期,发病后1个月为恢复期。参照文献[6]进行分组,神经功能缺损评分0~15分者纳入轻型组(23例),评分16~30分者纳入中型组(35例),评分31~45分者纳入重型组(8例)。采集患者入院次日、急性期(治疗2周后)及恢复期(3个月后)的清晨空腹8 h外周静脉血,采用放射免疫法测定血清T3、T4、TSH水平,试剂盒购于天津协和生物技术有限公司,采用北京北方生物技术研究所FJ-2021γ免疫计数器。
1.4 观察指标 (1)脑卒中患者不同时期的甲状腺激素水平变化比较:比较脑出血组、AICVD组血清T3、T4、TSH水平。(2)甲状腺激素水平与脑卒中严重程度的关系:比较轻、中、重型组与对照组甲状腺激素水平。(3)甲状腺激素水平与预后的关系:根据患者出院时神经功能缺损评分判断其预后情况,神经功能缺损评分减少>90%为基本痊愈;评分减少45%~89%为显著进步;评分减少18%~44%定为进步;若评分减少<18%定为无变化[7]。(4)低T3组与正常T3组神经功能改善情况比较:以T3<0.92 nmol/L、T4和TSH正常为低T3综合征的诊断标准[8],比较低T3组(39例)和正常T3组(27例)入院前和出院时神经功能改善情况,所有患者待病情稳定、各项生命体征正常后予以出院,平均住院时间(19.37±5.16)d。(5)随访6个月,记录所有患者临床事件发生情况,死亡或脑卒中复发即判定为预后不良。
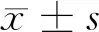
2 结果
2.1 脑卒中患者不同时期的甲状腺激素水平变化 急性期,与对照组比较,AICVD组和脑出血组T3水平均降低,T4水平均升高(P<0.05);治疗后,AICVD组和脑出血组恢复期T3水平较急性期升高,T4水平较急性期降低(P<0.05);而各组间以及组内恢复期与急性期TSH水平比较,差异均无统计学意义(P>0.05)。见表1。

表1 脑卒中患者不同时期的甲状腺激素水平变化
注:与对照组比较,*P<0.05;与AICVD组比较,#P<0.05
2.2 甲状腺激素水平与脑卒中严重程度的关系 随着病情加重,轻、中、重型组间T3水平呈下降趋势,T4水平呈上升趋势(P<0.05)。见表2。
2.3 甲状腺激素水平与预后的关系 基本痊愈组T3、T4及TSH与对照组差异无统计学意义(P>0.05),其他各组较对照组T3偏低,T4升高(P<0.05);随着预后变差,研究组T3水平呈下降趋势,T4水平呈升高趋势(P<0.05)。见表3。

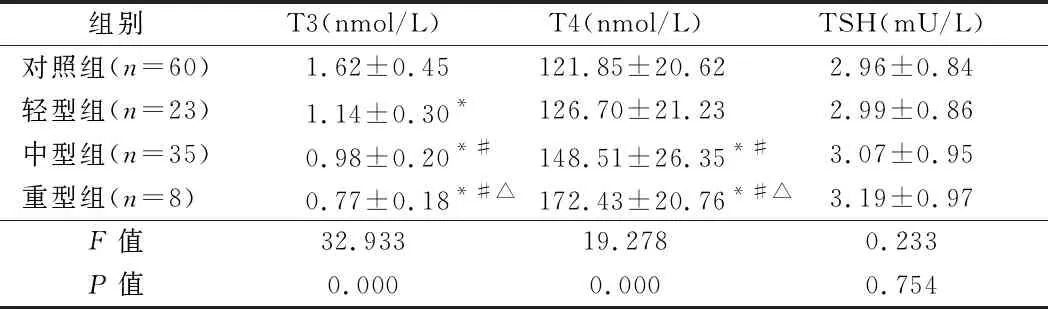
组别T3(nmol/L)T4(nmol/L)TSH(mU/L)对照组(n=60)1.62±0.45121.85±20.622.96±0.84轻型组(n=23)1.14±0.30*126.70±21.232.99±0.86中型组(n=35)0.98±0.20*#148.51±26.35*#3.07±0.95重型组(n=8) 0.77±0.18*#△172.43±20.76*#△3.19±0.97F值32.93319.2780.233P值0.0000.0000.754
注:与对照组比较,*P<0.05;与轻型组比较,#P<0.05;与中型组比较,△P<0.05

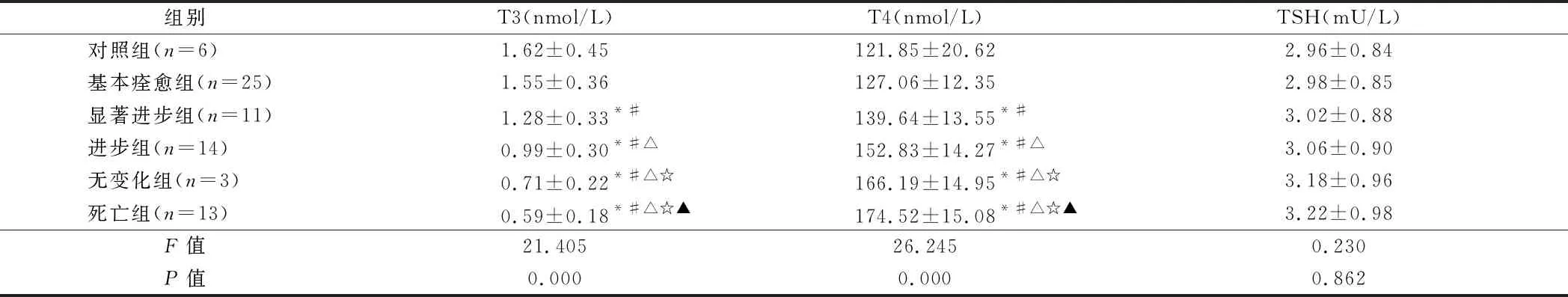
组别T3(nmol/L)T4(nmol/L)TSH(mU/L)对照组(n=6)1.62±0.45121.85±20.622.96±0.84基本痊愈组(n=25)1.55±0.36127.06±12.352.98±0.85显著进步组(n=11)1.28±0.33*#139.64±13.55*#3.02±0.88进步组(n=14)0.99±0.30*#△152.83±14.27*#△3.06±0.90无变化组(n=3)0.71±0.22*#△☆166.19±14.95*#△☆3.18±0.96死亡组(n=13)0.59±0.18*#△☆▲174.52±15.08*#△☆▲3.22±0.98F值21.40526.2450.230P值0.0000.0000.862
注:与对照组比较,*P<0.05;与基本痊愈组比较,#P<0.05;与显著进步组比较,△P<0.05;与进步组比较,☆P<0.05;与无变化组比较,▲P<0.05
2.4 低T3组与正常T3组神经功能改善情况比较 2组出院时神经功能缺损评分均较入院时降低,入院时和出院时,低T3组神经功能缺损评分均高于正常T3组,Δ神经功能缺损评分≥2分的比例低于正常T3组(P<0.05)。见表4。
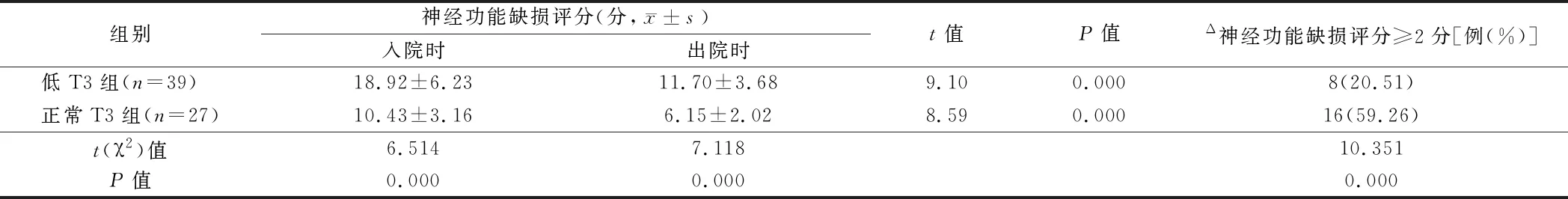
表4 低T3组与正常T3组神经功能改善情况比较
注:Δ神经功能缺损评分为入院时与出院时神经功能缺损评分差值
2.5 影响急性脑卒中患者预后的Logistic回归分析 以患者预后为因变量,年龄、性别、T3、T4、TSH、神经功能功能缺损评分为自变量,进行Logistic回归分析,结果显示,年龄、T3、神经功能缺损评分是影响急性脑卒中患者预后的独立因素(P<0.05)。见表5。
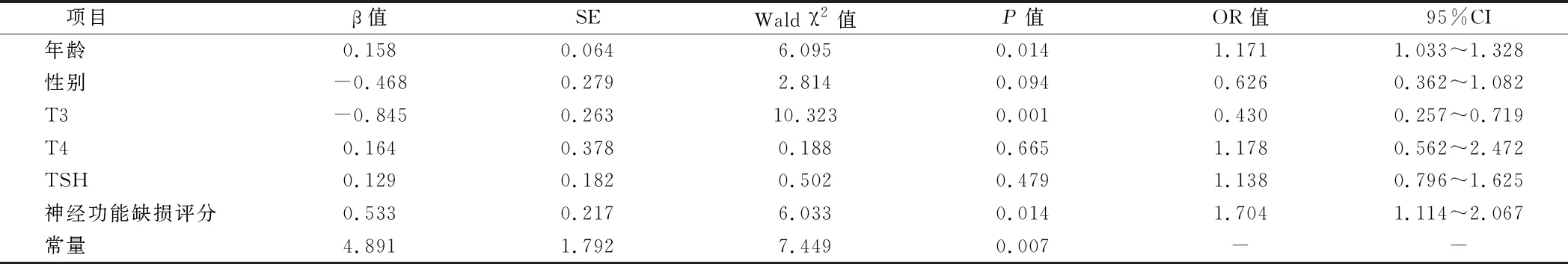
表5 影响急性脑卒中患者预后的Logistic回归分析
3 讨论
脑卒中患者因脑血液循环障碍而出现不可逆脑组织坏死,造成不同程度的残疾、认知功能障碍和语言不利,严重影响患者身心健康和生活质量[9]。脑卒中患者急性期常存在甲状腺激素应激性变化,其原因为下丘脑-垂体-甲状腺轴应激反应、甲状腺激素摄取或代谢异常,而并非甲状腺本身功能异常,往往在治疗后慢慢恢复正常[10]。研究表明,急性脑卒中的出血或缺血占位效应、颅内压增高、脑水肿等均可引起下丘脑、垂体功能异常,从而导致甲状腺激素分泌紊乱,其紊乱程度与脑卒中严重程度和患者预后密切相关[11]。
本研究结果显示,与对照组比较,AICVD组和脑出血组急性期T3水平均降低,T4水平均升高。恢复期,AICVD组和脑出血组T3、T4均较急性期升高(P<0.05);恢复期AICVD组和脑出血组T3水平较急性期升高(P<0.05),T4水平较急性期降低(P<0.05);而各组间以及组内恢复期与急性期TSH比较,差异均无统计学意义(P>0.05);提示急性脑卒中患者存在甲状腺激素应激变化,可能与下丘脑-垂体-甲状腺轴的应激反应有关。正常人血清中的T3、T4均是甲状腺直接分泌的,大部分T3是由T4于肝肾等外周组织中在脱碘酶的作用下转化而成的,40%的T4经5’-脱碘酶作用生成T3,40%的T4经5’-脱碘酶作用生成无活性的反三碘甲状腺原氨酸(rT3),甲状腺激素水平受促甲状腺激素释放激素(TRH)的调节;TRH是由下丘脑分泌的,当血液中T3、T4水平升高时,可负反馈作用于下丘脑和腺垂体,从而抑制TSH和TRH的分泌,进而调节T3、T4水平[12]。患者发生脑卒中时,下丘脑-垂体-甲状腺轴发生应激反应,导致5’-脱碘酶活性降低,T4转变为rT3增加,抑制T4的生热和耗氧作用,以减少机体的能量消耗,减少了T3的生成[13];脑卒中后继发的脑水肿等并发症均可降低神经细胞内酶活性,减少谷胱甘肽、还原性辅酶Ⅱ的形成,进一步降低5’-脱碘酶活性,导致障碍性T4转变为T3,因此,脑卒中后多种因素均可造成甲状腺激素应激变化[14]。
本研究发现,随着脑卒中病情加重,患者T3水平呈下降趋势,T4水平呈上升趋势,TSH水平无显著变化;随着预后变差,T3水平呈下降趋势,T4水平呈升高趋势(P<0.05),TSH水平均无显著变化(P>0.05);表明脑卒中病情越严重,患者甲状腺激素水平越异常,患者预后越差。相关研究亦认为,T3、T4可作为脑卒中患者病情严重程度和预后的评估指标[15]。众所周知,下丘脑-垂体是神经内分泌中枢,甲状腺激素的分泌也受其调节;TRH广泛存在于脑组织中,脑卒中时,TRH分泌减少,若伤及颅中线、下丘脑或垂体,可破坏下丘脑-垂体-甲状腺轴正常的生理功能,导致甲状腺激素分泌异常,脑组织损伤越严重,其紊乱程度越大,故而患者预后越差[16]。此外,本研究结果还显示,低T3组与正常T3组入院时、出院时神经功能缺损评分存在显著差异,正常T3组Δ神经功能功能缺损评分≥2分者明显多于低T3组,进一步说明甲状腺激素水平与患者神经功能受损情况密切相关,低T3水平者神经功能受损越严重,治疗效果越差[17]。Logistic回归分析也显示,低T3水平是急性脑卒中患者预后的独立危险因素。
综上所述,急性脑卒中急性期存在甲状腺激素应激变化,经治疗后恢复正常,T3、T4水平与患者脑卒中严重程度、预后密切相关,脑组织受损越严重,神经功能缺损越严重,血中T3水平越低,T4水平越高,患者预后越差。因此,急性脑卒中患者急性期应监测甲状腺激素水平,在给予常规治疗的基础上,可适当补充甲状腺激素水平。
