蛋白尿的诊断思路
2020-06-30张宏文
张宏文 姚 勇
北京大学第一医院儿科(北京 100034)
蛋白尿是儿科肾脏疾病最常见的症状之一,也是进展至慢性肾脏病的独立危险因素,其病因复杂,临床分类多样[1-3]。目前对于蛋白尿的定义、分类、诊断标准和诊断思路,国内外临床尚没有统一的标准或者较为混乱[1-3],特别是儿童,由于年龄、体质量跨度大且疾病谱明显与成人不同,采用成人蛋白尿的诊断标准可能会造成漏诊。为此,本文就儿童蛋白尿的分类、诊断标准和诊断思路进行归纳、整理,提出广义、狭义蛋白尿的概念,以及“定性、定量、定位、定因”四步法蛋白尿的诊断思路,以更好地指导儿科临床医师进行蛋白尿的诊断,减少漏诊和误诊。
1 蛋白尿的定义
由于肾小球滤过膜的滤过作用和肾小管的重吸收作用,健康人尿中蛋白质的含量很少,每日排出量<150 mg。当尿中蛋白质含量超过正常范围时称之为蛋白尿,其病因包括肾脏疾病和非肾脏疾病。
目前国内外成人采用普通尿常规定性检查阳性,24小时尿蛋白定量(24 hours urine total protein,24h-UTP)>150 mg标准诊断蛋白尿,儿科也多采用相同的蛋白尿诊断标准。但因儿童年龄、体质量跨度大,且24小时尿留取困难,建议对婴幼儿采用尿蛋白/肌酐(mg/mg)<0.2或者12~24小时尿蛋白定量<4 mg/(m2·h)的标准,以减少蛋白尿的漏诊。
由于概念理解偏差以及思维惯性影响,临床医师习惯认为蛋白尿是与肾脏疾病相关或导致的,其实蛋白尿可因肾脏疾病或非肾脏疾病引起。因此,笔者首次提出广义蛋白尿和狭义蛋白尿的概念[4]。所谓广义蛋白尿,泛指尿蛋白阳性者,病因包括肾脏疾病(肾小球、肾小管间质和肾血管)、非肾脏疾病(泌尿系统局部疾病如炎症、肿瘤、血管疾病、淋巴管疾病和全身性疾病如某些血液肿瘤、横纹肌溶解综合征、溶血性疾病等)[5];所谓狭义蛋白尿,仅指因肾脏疾病引起的蛋白尿,是临床通常所指的蛋白尿,也是蛋白尿的主要原因。
2 蛋白尿的分类
蛋白尿的分类标准多样,根据不同的标准有不同的分类,但切忌将不同分类标准混淆进行分类。如有学者提出的临床分类包括暂时性蛋白尿、体位性蛋白尿、持续性无症状蛋白尿、原发或继发性肾小球疾病、原发或继发性肾小管间质性疾病[6],似乎不能被广泛接受,分类标准涉及持续时间、致病性、病因学。
根据蛋白尿的来源或发生机制(广义蛋白尿)可分为:肾小球性蛋白尿、肾小管性蛋白尿、溢出性蛋白尿和组织性蛋白尿。肾小球性蛋白尿指多种肾小球疾病所致的蛋白尿;肾小管性蛋白尿指多种肾小管、间质疾病所致的蛋白尿;溢出性蛋白尿指某些体液蛋白产生过多,经肾小球滤出超出了肾小管的再吸收能力所致的蛋白尿,临床常见于多发性骨髓瘤的本-周蛋白、横纹肌溶解综合征的肌红蛋白、溶血性疾病的血红蛋白;组织性蛋白尿指炎症、肿瘤、血液、淋巴液等体液,组织,结构蛋白所致的蛋白尿。除了上述四种类型,尚有分泌性蛋白尿一说,指肾小管分泌、排泄的蛋白如Tamm-Horsfall蛋白、IgA、IgE和溶菌酶等,也可归属于肾小管性蛋白尿。
根据蛋白尿的程度(广义蛋白尿)可分为轻度、中度和重度蛋白尿,分别指尿蛋白含量<0.5 g/24 h、0.5~2.0 g/24 h和>2.0 g/24 h。儿科临床上更多采用肾病水平蛋白尿和非肾病水平蛋白尿的分度,肾病水平蛋白尿指24 h尿蛋白≥50 mg/kg或尿蛋白/肌酐(mg/mg)≥2.0,反之则为非肾病水平蛋白尿。
根据蛋白尿的相对分子质量(狭义蛋白尿)可分为小分子、中分子和大分子蛋白尿。中分子蛋白尿指尿中蛋白质相对分子质量介于40 000~90 000,常见如白蛋白、转铁蛋白;小分子蛋白尿指尿蛋白相对分子质量<40 000,常见如α1-微球蛋白(α1-microglobulin,α1-MG)、β2-微球蛋白(β2-microglobulin,β2-MG)、N-乙酰-β-氨基葡萄糖苷酶(N-acetyl-β-D-glucosaminidase,NAG酶)和视黄醇结合蛋白(retinol-binding protein,RBP);大分子蛋白尿指尿蛋白相对分子质量>90 000,常见如免疫球蛋白。其中肾小球源性蛋白尿,以中分子蛋白为主、而大分子蛋白较少者,称为选择性蛋白尿;当大分子蛋白含量较多时称为非选择性蛋白尿。但目前尚没有明确界定如大分子蛋白超过多少,有学者提出免疫球蛋白/白蛋白比值>0.5[2],似乎过于严格。笔者认为尿蛋白电泳结果中大分子蛋白超过30%,可认为是非选择性蛋白尿。
根据蛋白尿的病因(狭义蛋白尿)可分为原发性、继发性和遗传性蛋白尿,分别为因多种原发性、继发性和遗传性肾脏疾病所致的蛋白尿。
根据蛋白尿的致病性(狭义蛋白尿)可分为生理性和病理性蛋白尿。生理性蛋白尿包括功能性蛋白尿(热性和运动性)和体位性蛋白尿;病理性蛋白尿指各种肾脏疾病或其他疾病累及肾脏而导致的蛋白尿。需要注意的是,生理性与病理性是相对的,对于持续、大量的蛋白尿,在诊断生理性蛋白尿时应该特别慎重,注意除外潜在病理性因素的可能,特别是在有紫癜性肾炎、IgA肾病等基础病史的患儿,必要时可给予限制运动、降蛋白尿药物等干预措施,并密切定期随访。
国外儿科临床蛋白尿(狭义蛋白尿)分类多采用暂时性(功能性)蛋白尿、体位性蛋白尿、持续性蛋白尿三大类[2-3],其中前二者即国内生理性蛋白尿,后者即国内病理性蛋白尿,见表1。

表1 儿童蛋白尿的常见原因
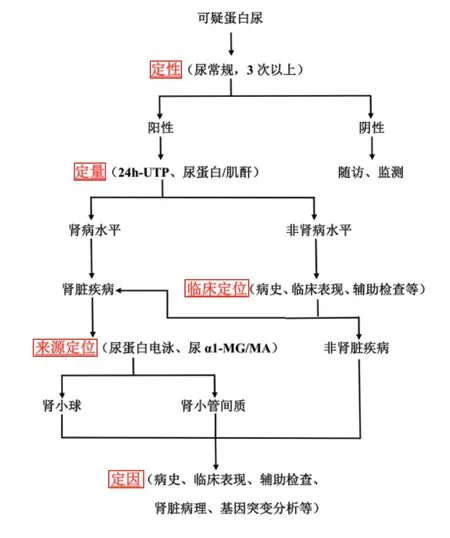
图1 蛋白尿的诊断思路/流程
3 蛋白尿的诊断思路
借鉴血尿的诊断思路,即“定性、定位、定因”的原则,笔者提出“定性、定量、定位、定因”四步法的蛋白尿诊断思路/流程,见图1。
3.1 蛋白尿(广义蛋白尿)的定性
即明确蛋白尿为真性蛋白尿或假性蛋白尿,临床常规采用尿常规检查[7]。凡尿常规尿蛋白阳性,除外假阳性(尿酸盐、青霉素、磺类造影剂、碱性尿以及尿液过度浓缩等)和污染(尿道口或外阴局部分泌物,女性经血和白带等)为尿蛋白阳性(即广义蛋白尿);反之,尿常规尿蛋白阴性,除外假阴性(尿液过度稀释等)为尿蛋白阴性。需要注意的是,对于尿常规的解读,尿蛋白定性结果一定要结合尿比重。一般来说,二者呈正比关系,即尿蛋白越多、尿比重越高。如果怀疑蛋白尿但多次尿常规定性阴性者,一定要注意尿比重,除外尿液稀释可能。笔者曾在临床遇到1例肾病综合征复发患儿,血中白蛋白已明显下降,但多次尿常规均为阴性,仔细分析其多次尿常规尿比重均为1.000,后经追问,患儿因心理原因拒绝承认肾病综合征复发和治疗,所送尿液标本均加多倍水稀释。虽然尿常规尿蛋白检测只是定性,但也具有半定量作用,其结果不同程度也能提示一定范围的尿蛋白量,见表2。
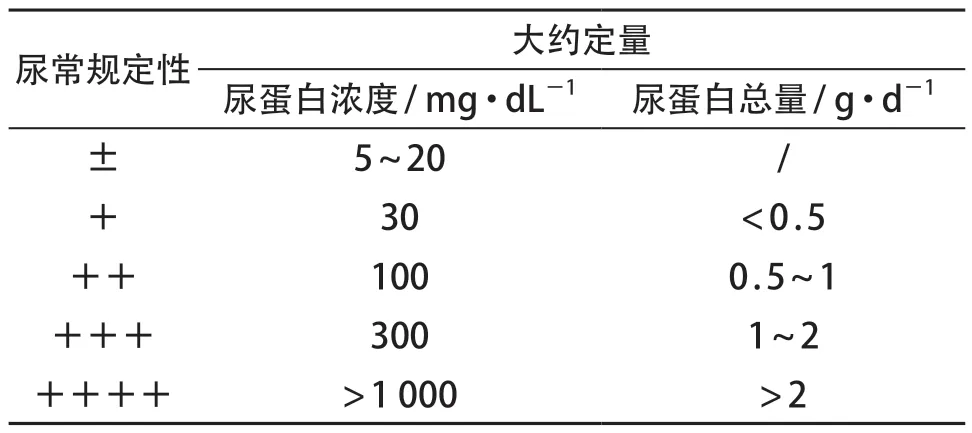
表2 尿常规尿蛋白定性结果及意义[8-9]
对于尿蛋白定性阳性,特别是弱阳性者,切记多次复查,必要时行尿蛋白定量检查(24 h-UTP、肾早期损伤指标、尿蛋白/肌酐),以明确是否为真性蛋白尿。
3.2 蛋白尿(广义蛋白尿)的定量
明确为真性蛋白尿以后,进一步需要尿蛋白定量检查,以明确为肾病水平或非肾病水平的蛋白尿。临床定量最常用方法为24 h-UTP,对于不能留取24小时尿液者,如婴幼儿可采用尿蛋白/肌酐(mg/mg)>0.2,即可视为升高[8]。需要注意的是,在儿科临床有明显肉眼血尿者如IgA 肾病、紫癜性肾炎、急性链球菌感染后肾小球肾炎等,尿中大量红细胞可使尿总蛋白定量明显升高,尿总蛋白/肌酐水平亦明显升高,影响临床分型诊断、病情评估和干扰治疗[10]。已知尿白蛋白定量、尿白蛋白/肌酐比、肾早期损伤指标中,尿微量白蛋白(MA)水平不受肉眼血尿的影响。因此,笔者提出临床检验科应同时开展尿总蛋白定量、尿白蛋白定量、尿总蛋白/肌酐、尿白蛋白/肌酐检查,特别是对于明显肉眼血尿者,可除外明显血尿时血红蛋白,或横纹肌溶解综合征时肌红蛋白等对尿蛋白定量的影响。对于尿蛋白定量结果正常与否的解读,特别是婴幼儿,应该采用<4 mg/(m2·h)而不是<150 mg/24h。如2岁体质量12 kg、身高85 cm的男性幼儿,体表面积为0.52 m2,24 h-UTP140 mg,不能视为正常,按公斤体质量计算仍在10 mg/kg以上,按体表面积计算其正常值应该为<50 mg/24h。此外,一般情况下,肾病水平蛋白尿多提示肾病综合征可能,但需要注意,临床上肾病水平蛋白尿并不一定都是肾病综合征或者肾小球源性的,最常见的遗传性肾小管疾病Dent病,儿科临床多可达肾病水平蛋白尿,对于初诊的男性儿童肾病水平蛋白尿,特别是无明显水肿、少尿和/或低白蛋白血症者,应该注意除外Dent病可能[11-12]。
3.3 蛋白尿(狭义蛋白尿)的定位
临床常规采用尿蛋白电泳法(多为十二烷基硫酸钠-琼脂糖凝胶电泳,Sodium dodecyl sulfate-Agarose Gel Electrophoresis,SDS-AGE)[13]。以尿液蛋白质成分中含量最多的白蛋白为界,可将尿蛋白分为大、中、小分子,其中大、中分子蛋白为主者见于肾小球疾病,小分子蛋白为主者(>50%)见于肾小管、间质疾病。但是,临床上某些单位特别是基层医院尚不能开展尿蛋白电泳检查,因此有必要寻求其他新的小分子蛋白尿的判断指标。α1-MG在临床常规检测中较为稳定,受pH 值影响较小,因此更适合作为小管性蛋白尿的一个指标[14-15]。笔者临床观察发现,肾早期损伤指标,α 1-MG 与MA 的比值,即α 1-MG/MA,接近或>1可以作为小分子蛋白尿的一个判断标准[16-18],有利于早期筛查、发现和诊断肾小管、间质性疾病,如Dent病、间质性肾炎等,减少临床误诊误治。此外,肾脏病理结果显示,有明显肾小球病变者也可作为一个肾小球疾病的定位参考。虽然较为罕见,但一些遗传性肾小管、间质疾病,临床也可以表现为肾小球源性为主的蛋白尿,肾脏病理也可为局灶节段性肾小球硬化(focal segmental glomerulosclerosis,FSGS),因此不能单凭尿蛋白构成和肾脏病理完全定位肾小球源性蛋白尿或肾小管源性蛋白尿[19]。
3.4 蛋白尿(广义蛋白尿)的定因
对于真性蛋白尿,特别是狭义蛋白尿,明确了定量、定位以外,结合临床伴随症状(皮疹、关节肿痛、发热、腹痛、血尿、水肿、高血压、肾外表现)、前躯感染史、家族史、相关实验室检查、必要时肾脏活检或相关基因突变分析,进行病因诊断。如蛋白尿伴血尿,多提示肾小球疾病如多种肾小球肾炎,罕见情况下也可见于泌尿系统血管性疾病如血管瘤、毛细血管扩张症[20-21],但血管性疾病所致血尿、蛋白尿者尿中多可见到血凝块,出血量大者可致贫血、严重者可致休克。当然,在蛋白尿的诊断过程中,定性与定因、定量与定位是相互平行关系,而不是固定的先后顺序关系。如青少年不明原因肾衰竭伴肾脏多发囊肿者,临床首先考虑囊性肾脏病包括肾单位肾痨(nephronophthisis,NPHP)和多囊肾可能[22-23],再结合尿蛋白电泳或者肾早期损伤指标检测,如结果提示以小分子蛋白为主者则支持肾单位肾痨的诊断,相反,如结果提示以白蛋白为主则支持多囊肾的诊断,进一步相关基因突变分析可明确诊断。儿科临床常见狭义蛋白尿病因见表1。对于其他非肾脏疾病引起的蛋白尿,一方面多有原发病相关表现,如横纹肌溶解综合征多有过量运动、肌肉挤压伤或缺血、极端体温(高热、低热)、感染等诱因,临床可见肌肉疼痛、压痛、肿胀等肌肉受累的情况,尿外观呈茶色或红葡萄酒色尿;又如血红蛋白尿外观也多呈浓茶色或酱油色,溶血严重时常伴贫血、黄疸、肝脾肿大等。另一方面尿蛋白成分多为非白蛋白(如肌红蛋白尿、血红蛋白尿、组织或体液成分等)致尿常规定性与尿白蛋白定量结果不符,或者尿中可见体液、组织成分如肿瘤脱落物、淋巴液,或者影像学可见肾脏占位性病变等,此时可联系血液、风湿免疫、肿瘤、影像等相关科室会诊,以明确诊断。
总之,对于儿科常见症状之蛋白尿,笔者首次提出广义和狭义蛋白尿的概念,有助对其病因的了解,并提出“定性、定量、定位、定因”的四步法蛋白尿的诊断思路,特别是尿α1-MG/MA的比值接近或>1,与尿蛋白电泳有同样的价值,可以作为小分子蛋白尿(肾小管、间质性蛋白尿)的一个判断指标,有助于蛋白尿的定位诊断。
