经Wiltse肌间隙入路和经皮椎弓根置钉治疗胸腰段脊椎骨折的疗效对比
2020-06-27李力
李力
(合肥市第二人民医院骨科,安徽合肥 230011)
胸腰段脊椎骨折是最常见的脊椎骨折类型[1],严重影响患者生活质量[2]。经Wiltse肌间隙入路椎弓根置钉是此类患者常用的术式,能够暴露手术野,方便手术操作,减轻创伤[3-4]。经皮椎弓根置钉也是患者常用的治疗方式,可在X线透视下确定满意的置钉位置,恢复胸腰段脊柱的解剖结构和功能[5]。但在临床中,如何选择手术方式尚未见统一报道。鉴于此,本研究特设计随机对照试验对比二者的优势与不足,期待能够为术式选择提供有力依据。
1 资料与方法
1.1 一般资料
经申报医院伦理委员会批准,选取本院2015年9月~2019年6月诊治的46例胸腰段脊椎压缩性骨折患者,建立随机数字表法将其分为A组和B组,两组患者的性别、年龄、致伤原因等数据对比见表1,差异均无统计学意义(P>0.05)。
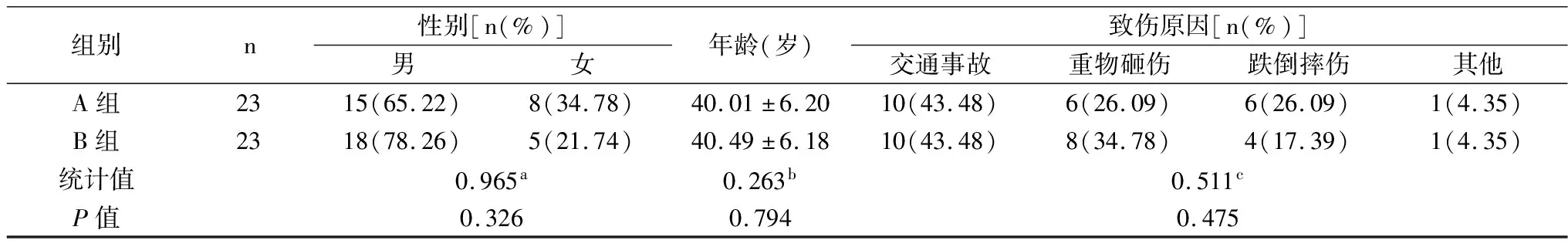
表1 临床资料对比
注:a表示x2检验;b表示t检验;c表示分类资料x2检验。
1.2 入选标准
纳入标准:①均证实为胸腰段脊椎骨折;②符合经Wiltse肌间隙入路和经皮置钉的手术指征,前者手术指征:无神经功能障碍、无需实施椎管减压手术,Denis分型中压缩性骨折且骨块突入椎管<1/3骨折;后者手术指征:无神经功能障碍、无需实施椎管减压手术、Denis分型中压缩性骨折,椎体爆裂骨折椎体后缘突入椎管<1/3,无碎裂、反转[6-7];③患者对本次研究知情同意。排除标准:①伴有神经损伤者;②病理性骨折、陈旧性骨折者;③多节段骨折者;④不能耐受手术者;⑤伴内科疾病者;⑥恶病质者;⑦伴有其他部位创伤者。
1.3 手术方法
A组:术前完善检查,俯卧位,于体表标记伤椎上下椎体位置,以伤椎为中心,沿中线旁3 cm将胸腰筋膜旁位置切开,暴露骶棘肌、多裂肌。自多裂肌与最长肌间的肌间隙将横突内侧、关节突关节外侧暴露,在关节突外缘、横突中轴线交点置入椎弓根钉。分别在伤椎的上下节段两侧椎弓根内置钉。在X线透视下操作。安装连接棒,撑开连接杆,将伤椎高度恢复后纠正后凸。椎弓根位置满意,伤椎高度恢复良好即可对肌筋膜和皮肤间断缝合,放置负压引流。术后常规预防性使用抗生素。
B组:术前完善检查,俯卧位,在X线透视下采用克氏针标记出伤椎上下各一椎体椎弓根中心点的体表投影,沿着标记做长约1.5~2.0 cm切口,切口大小根据骨折情况确定。取脊柱穿刺针,在X线引导下通过椎弓根进入椎体,当进入到前1/2时将针内芯取出,并将导丝植入。顺导丝依次置入扩张管建立工作通道,经导丝插入攻丝,攻丝完成后将其同扩张器一并移除。分别在伤椎的上下节段两侧椎弓根内置钉。安装螺钉及延长杆,拧入螺钉,安装置棒器,经皮置入连接杆,对筋膜和皮肤进行间断缝合。放置负压引流,常规预防性使用抗生素。
术后2 d开始进行被动锻炼,卧床休息1~2周后佩戴支具保护下地活动并进行康复锻炼,注意由简到难、逐渐增加康复锻炼的强度。
1.4 观察指标
对比两组患者的以下指标:(1)术中透视次数、术中出血量、手术用时、住院时间。(2)术后12 h、24 h、48 h、72 h和术后1周的疼痛程度,采用视觉模拟法(visual analog score,VAS)评价。(3)术前、术后即刻、术后6个月的Cobb角、伤椎前缘高度,其中Cobb角为伤椎上位椎体上终板线与下位椎体的下终板线垂线夹角。(4)对比术后6个月内并发症,如切口感染、内固定物松动等。
1.5 统计学分析
2 结果
(1)围手术期:A组术中透视次数少于B组,手术用时、住院时间均短于B组,但B组术中出血量少于A组,差异均有统计学意义(P<0.05);见表2。(2)疼痛程度VAS评分:组间、时间、交互对比差异均有统计学意义(P<0.05);两组术后VAS评分均逐渐下降(P<0.05),且A组术后不同时间的VAS评分均低于B组(P<0.05);见表3。(3)伤椎矫正度:Cobb角、伤椎前缘高度时间、交互对比差异有统计学意义(P<0.05),组间差异无统计学意义(P>0.05);两组术后即刻、术后6个月Cobb角均小于术前(P<0.05),伤椎前缘高度均高于术前(P<0.05),且术后6个月上述指标均与术后即刻相近(P>0.05),且各时刻两组间指标均相近(P>0.05);见表4。两组患者无一例发生伤口感染及内固定松动等并发症。
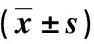
表2 两组手术相关指标对比

表3 术后不同时刻疼痛程度对比
注:两组间对比,aP<0.05;与术后12h对比,①P<0.05;与术后24h对比,②P<0.05;与术后48h对比,③P<0.05;与术后72h对比,④P<0.05
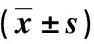
表4 不同时刻Cobb角、伤椎前缘高度对比
3 讨论
经Wiltse肌间隙入路和经皮椎弓根置钉均是胸腰段脊椎骨折患者常用的微创内固定术式,在无神经损伤、无需椎管减压的单节段胸腰椎骨折患者中应用广泛,且其成效与价值也均已得到肯定[7-9]。
本次研究中显示,A组术中透视次数、手术用时和住院时间均优于B组,提示相较于经皮置钉,经Wiltse肌间隙入路可减少术中透视次数,且还可缩短手术用时和住院时间。既往有研究[10]提示,经Wiltse肌间隙入路可减少术中透视次数,但其余围术期指标均相近。Choi等[11]研究发现,经皮和经Wiltse肌间隙入路椎弓根置钉的手术用时相近,但前者术中出血量更少。上述报道部分结果与本研究相近,但也有不符,分析其中原因可能包括:所选对象的病情不同、手术操作者经验差异、手术助手的配合程度差异等。经皮椎弓根置钉可在X线透视下指导操作,但需要反复确认置钉位置,且容易出现椎旁肌损伤、周围组织牵拉反应等,均可导致手术用时延长[12]。经Wiltse肌间隙入路相较于前者更容易暴露椎弓根进针点,降低置钉难度、减少术中透视次数,且术野更理想,对周围组织结构的创伤和牵拉反应也更小,因而手术用时也更短[13]。术后疼痛是机体对于外伤、手术创伤等产生的一种应激性刺激,由于经Wiltse肌间隙入路对患者局部组织结构的创伤和牵拉反应更小,因而术后创伤性应激反应刺激也更小,相较于经皮椎弓根置钉术后疼痛轻[14]。本研究术后两组疼痛程度评分均随着时间的延长下降,且A组低于B组,证实了上述结论的正确性。也有研究报道2种术式在术后不同时刻的疼痛程度相近[15],且评分结果均普遍低于本研究,其中原因可能由于:本研究患者术后未予静脉自控镇痛,且所选对象对疼痛的耐受程度也可影响研究结果。
此外,本次研究显示,术后不同时刻Cobb角、伤椎前缘高度均较术前有显著矫正,且两组间数据均相近,可知两种入路均可有效恢复局部解剖结构。在术后6个月,两组脊柱功能恢复效果也相当,可知上述2种术式均有助于促进患者脊柱功能的恢复,且并无优劣之分。关于此结果,国内外既往报道[16-18]大多与本研究一致,分析其中原因为:2种手术均能够保证在满意的位置置钉,且均可促使局部解剖结构恢复至正常范围,再结合术后循序渐进的康复锻炼,均可达到满意的康复效果。在并发症方面,两组相当,但有研究显示经皮手术可能会增加椎旁肌损伤的风险[19],本研究术中要求确认位置满意后再置钉且反复经X线透视,可保证患者的安全性。
综上所述,在胸腰段脊柱骨折患者中经Wiltse肌间隙入路和经皮置钉术后Cobb角、伤椎前缘高度及脊柱功能恢复、安全性均相当,但经Wiltse肌间隙入路术中透视次数少、手术用时和住院时间短,术后疼痛轻,更有优势。在实践操作中,应根据患者的具体情况及术者熟练程度综合考虑选择合理的术式。
