前次剖宫产史瘢痕子宫产妇应用气囊助产术辅助阴道分娩对产程及妊娠结局的影响
2020-06-27季姗姗
季姗姗
河南省三门峡市中心医院产科 河南 三门峡 472000
WHO在2010年的一项调查中显示,我国剖宫产率高达46.2%,无医学指征的剖宫产率最高,为11.7%。伴随高剖宫产率的是庞大的瘢痕子宫群体。随着“全面放开二胎政策”的实施,也出现了新一轮的生育高峰,大量的瘢痕子宫妇女再次妊娠[1-2]。气囊助产术作为产科助产新技术,在提升阴道分娩质量上优势显著,其在促进自然分娩、降低剖宫产率上的临床应用价值已然明确[3]。但在前次剖宫产史瘢痕子宫产妇中是否能取得同样的获益仍有待补充及完善。基于此,本研究采集资料并拟通过前瞻性对照研究方式分析气囊助产术辅助阴道分娩对前次剖宫产史瘢痕子宫产妇产程及妊娠结局的影响,以期为瘢痕子宫患者的临床分娩提供参考依据。
1 资料与方法
1.1 一般资料 研究对象为2015年1月至2019年6月在某院接受阴道分娩的瘢痕子宫产妇;纳入符合中华医学会妇产科学分会产科学组制定的《剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)》[4]中剖宫产术后再次妊娠阴道试产(trialoflaboraftercesareansection, TOLAC)适应症产妇,且产妇知晓TOLAC相关获益及风险并自愿签署研究知情同意书;排除合并TOLAC禁忌症产妇、胎膜早破产妇。按非随机临床同期对照研究及患者自愿原则分为观察组(气囊助产术辅助TOLAC)、对照组(常规TOLAC),患者及其家属自行决定其最终进入哪个组别。最终纳入82例产妇,其中观察组34例,年龄22~38岁,平均(26.01±2.95)岁;孕周34~41+3周,平均(38.25±2.01)周;距离上次剖宫产时间为18个月~11年,平均(5.87±2.04)年;子宫瘢痕厚度(5.24±1.02)mm;宫颈评分(9.48±1.27)分。对照组48例,年龄22~41岁,平均(26.45±2.98)岁;孕周34+2~41+3周,平均(38.45±2.12)周;距离上次剖宫产时间为14个月~10年,平均(5.57±2.45)年;子宫瘢痕厚度(5.35±1.08)mm;宫颈评分(9.71±1.30)分。两组一般资料比较,差异无统计学意义,具可比性。
1.2 方法 对照组给予规范TOLAC,积极开展分娩前产前宣教,充分评估产妇骨盆、胎产式、胎儿体质量等,行超声评估产妇子宫切口处肌层连续性,严格开展分娩期监护及管理,确保母儿安全;产妇临产时,常规备血、留置导尿管,做好紧急剖宫产术前准备,持续电子胎儿监护,密切观察胎心变化动态评估胎儿宫内状况,及时评估产妇主诉,依据产程进展速度决定是否需静脉滴注小剂量宫缩素、或评价是否需放宽剖宫产指征;在第二产程时可依据产程时间,在排除先兆子宫破裂后适当开展阴道手术助产,一旦发生胎心异常、先兆子宫破裂、子宫破裂征象则应立即实施禁忌剖宫产,尽快娩出胎儿,抢救新生儿。观察组在对照组基础上应用气囊助产术辅助阴道分娩,气囊为KCB-Ⅰ型全自动仿生助产仪及无菌乳胶气囊,当产妇宫口开至2~3 cm时,嘱产妇膀取膀胱截石位,常规消毒铺巾,核实宫颈、骨盆、胎先露情况,窥阴器暴露宫颈后消毒宫颈、阴道,宫颈钳固定宫颈前唇,直视下将气囊置于宫颈管,“自动”法扩张宫颈,6 min内均匀充气,将成熟的宫颈从2~3 cm扩张至6~8 cm,当气囊扩张至≥5 cm时自动停止1 min,宫缩间歇期人工破膜,观察羊水性状,阴道上段仅扩张2次,气囊逐步扩张到直径8 cm,阴道下段扩张一次,气囊直接达6 cm即可,保持时间3~5 min。
1.3 观察指标 ①两组分娩方式:阴道分娩、中转剖宫产及产钳助产例数;②产程时间:第一产程时间、第二产程时间及总产程时间;③妊娠结局:侧切、会阴撕裂、宫颈裂伤、产后出血等产妇相关并发症及新生儿窒息等新生儿并发症发生率。

2 结果
2.1 两组分娩方式比较 两组阴道分娩、转剖宫产、产钳助产比例比较差异无统计学意义(见表1)。
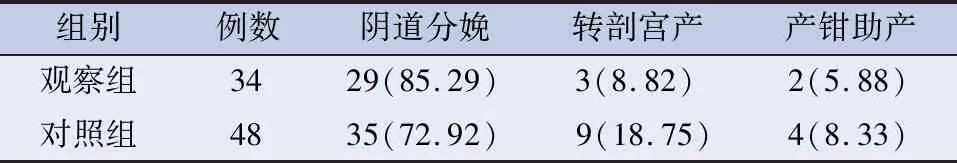
表1 两组分娩方式比较[n(%)]
2.2 两组产程时间比较 观察组第一产程时间、第二产程时间及总产程时间均显著低于对照组(P<0.01),见表2。
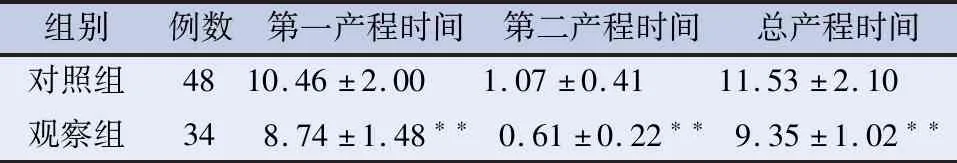
表2 两组产程时间比较/min
注:与对照组比较,**P<0.01。
2.3 两组妊娠结局比较 两组妊娠结局差异均无统计学意义,见表3。
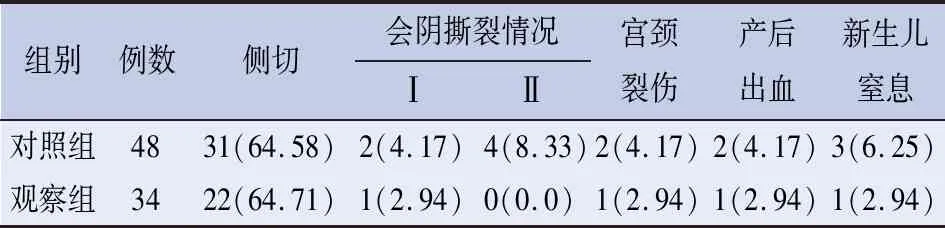
表3 两组妊娠结局比较 [n(%)]
3 讨论
当前产科临床工作中,因考虑此类产妇阴道分娩过程中可能存在的子宫破裂、大出血等风险,产妇、产科医生多选择再次剖宫产以终止妊娠[5-6]。但实际上,早前便已有研究报道瘢痕子宫产妇再次妊娠选择阴道分娩的总体是安全的。国内外也不乏瘢痕子宫产妇阴道分娩的文献报道,提升瘢痕子宫足月妊娠患者的阴道分娩率仍是临床工作重点[7-8]。气囊助产作为助产新技术,在提升阴道分娩质量上优势显著,研究报道对符合适应症的阴道分娩产妇,气囊助产技术可缩短产程并促进自然分娩。这在葛俊丽等[9]的报道中也有提及,其回顾性分析18 360例气囊助产的产妇资料,报道气囊助产可有效缩短产程,并降低产后出血率、新生儿之息率,提升阴道分娩率。但研究多为回顾性分析。关于前次剖宫产史瘢痕子宫产妇应用气囊助产术辅助阴道分娩的前瞻性对照研究罕见。基于此,本研究便采用前瞻性对照研究方式,遵循非随机临床同期对照研究及患者自愿原则,对符合阴道分娩指征的产妇,由产妇及其家属自行选择分娩方式并分入对应组别,以期进一步补充及完善气囊助产在瘢痕子宫产妇中的临床应用价值。
结果显示观察组第一产程、第二产程时间及总产程时间低于对照组,差异有统计学意义;与既往报道结论相符[10]。究其原因,气囊助产中所使用的气囊是利用仿生学原理模拟胎儿机械系扩张宫颈、阴道、会阴体,从而为顺利分娩创造良好的条件,利用气囊短时间将宫颈口扩张至8~10 cm,扩张阴道、会阴分娩状态,从而明显缩短产生,也可在一定程度上避免强烈子宫收缩引起的子宫破裂或产生长、产妇疲乏引起的宫缩乏力性产后出血及胎儿窘迫综合征;再者,会阴的充分扩张也可降低会阴侧切率。但本研究中,两组阴道分娩、转剖宫产、产钳助产比例及侧切、会阴撕裂情况、宫颈裂伤、产后出血、新生儿窒息比例比较差异均无统计学意义;这与上述孙光彩等[11]的报道存在一定差异,其报道对瘢痕子宫再次妊娠足月阴道分娩产妇,气囊助产不仅可明显缩短产程,并提升阴道分娩成功率,降低剖宫产率。分析或因本研究样本数量相对较少有关,若进一步扩大样本量是否差异有统计学意义仍有待进一步深入探究。
对前次剖宫产史瘢痕子宫产妇,应用气囊助产术辅助阴道分娩可显著缩短产程,值得临床重视,但基于本研究样本量相对较小的局限性,气囊助产术辅助阴道分娩对分娩方式、不良妊娠结局的影响仍有待采集大样本量后进一步深入探究。
