妊娠期糖尿病血糖管理路径的实施与效果评价
2020-06-12陈美德
陈美德
[摘要] 目的 评价妊娠期糖尿病血糖管理路径的实施效果。 方法 通过妊娠期糖尿病(GDM)患者从产前到产时、产后的血糖管理,包含入院评估、GDM相关知识宣教、饮食指导、运动疗法、血糖监测、胰岛素治疗、分娩期处理、妊糖宝宝出生时的处理、产褥期母婴护理9个方面的实施,对妊娠期糖尿病患者进行血糖管理,比较血糖管理路径实施前后GDM患者妊娠结局的差异。 结果 GDM血糖管理路径能使血糖控制稳定,降低GDM患者的胰岛素使用率,在妊娠结局方面差异无统计学意义。 结论 GDM血糖管理路径能有效控制血糖,保证母婴安全。
[关键词] 妊娠期;糖尿病;血糖;管理路径
[中图分类号] R47 [文献标识码] A [文章编号] 1672-4062(2020)03(b)-0163-02
近年来,由于人们膳食结构不合理、过度营养进补、运动减少等生活方式的变化,还有妊娠期糖尿病筛查的普及,导致GDM发病率逐年上升。其危害不仅危害母体患有高血压,而且也会造成胎儿宫内窘迫、巨大儿、新生儿低血糖等情况的发生。但是,从临床实践上来看,血糖水平可以通过改善生活方式来进行控制[1]。在此形势下,该研究从2018年1月采用GDM血糖管理路径,对住院的GDM患者实施血糖管理路径取得了较好的效果。
1 对象与方法
1.1 研究对象
选取入院接受GDM治疗的初产孕妇作为研究对象,其中2017年1—12月就诊的96例为对照组,2018年1—12月就诊的104例为试验组。纳入标准:①入院诊断为GDM的孕妇;②初产;③胎位正常。排除标准:①临产;②妊娠存在严重合并症或并发症;③疤痕子宫;④多胎妊娠。采用前瞻性队列方法对试验组患者进行研究,而采用病历回顾性调查方法对对照组患者进行研究。
1.2 研究方法
1.2.1 血糖管理路径的背景 新的GDM诊断标准更加严格,GDM孕妇数量增多,孕期血糖控制不理想会影响母儿健康。2018年1月起,在营养门诊的支持下,该科开始针对入院诊断GDM的孕妇实施血糖管理路径,制定个性化的血糖路径表,包括产前、产时、产后系统化、全程化的路径管理。
1.2.2 血糖管理路径的内容 (1)入院评估:除了入院产科常规评估,增加针对GDM的评估,包括详细孕期初次就诊诊断GDM的相关病史资料,孕妇本人对GDM知识的了解情况,是否营养门诊咨询过,膳食调查,血糖控制情况,食物频率,运动强度、形式、时间以及作息情况,是否使用胰岛素等[2]。
(2)GDM相关知识宣教:责任护士根据GDM健康路径表讲解GDM的诊断治疗,低血糖表现,GDM对母儿的危害。病室墙上悬挂宣教本,内有GDM的所有相关知识。发放GDM健康处方。病区公众号推送GDM的相关内容。
(3)饮食指导:大多数的GDM孕妇通过饮食指导能保证孕妇和胎儿能量需要,血糖是可以控制在正常范围。饮食指导根据患者的掌握情况个性化宣教。第一种食物交换份法:①计算标准体重:按照公式“理想体重=身高(cm)-105”来计算标准体重 2)计算每日所需的总热量:每日应摄入的热能标准为30~38 kcal/(kg·d);3)搭配每日的食物:蛋白质占15%~20%,脂肪占25%~30%,碳水化合物占50%。将热量分配于三餐及3次点心:早餐摄入10%的热量,午餐及晚餐各30%,点心(3次)占30%。可参照宣教本上的食物互换表(份)来得知每种食物的热量,来搭配出每天的食物。第二种手掌法则:用手来量出食物的量。发放食物图谱通俗易懂,3份主食一拳头,1份水果单手捧,1份叶菜两只手,1份坚果两手抓,5份蛋白五掌心,1份素油一拇指。病区提供食物称,GDM孕妇每餐记量,登记在每日血糖日记表格上。每日根据血糖监测情况来调节饮食[3]。饮食指导后血糖仍控制不好者与经管医师沟通,必要时请门诊营养科医生会诊。
(4)运动疗法:妊娠期宜采用低至中等强度的有氧运动为主,应避免高强度运动[4]。散步、瑜伽、健身操、爬楼梯、上肢运动等都是妊娠期推荐的运动。
(5)血糖监测:血糖控制标准为孕妇无明显饥饿感、空腹血糖控制在3.3~5.3 mmol/L,餐前30 min:3.3~5.3 mmol/L餐后2 h:4.4~6.7 mmol/L,夜间4.4~6.7 mmol/L。每次监测完血糖记录在血糖日记表格上[5]。
(6)胰岛素治疗:GDM孕妇住院后经过饮食治疗3~5 d后,血糖达不到上述标准时,根据医嘱使用胰岛素治疗。
(7)分娩期处理:分娩期体力消耗大,容易出现低血糖,孕妇情绪不稳定,血糖易升高。应严格做好母儿监护。临产后仍采用糖尿病饮食,产程中一般应停用皮下注射胰岛素[6]。
(8)妊糖宝宝出生时的处理:无论出生时狀况如何,均视为高危新生儿,重点防止新生儿低血糖,在开奶的同时常规喂10%葡萄糖水20 mL,24 h内根据血糖情况监测血糖[7]。
(9)产褥期护理:胎盘排出以及全身内分泌激素逐步恢复到非孕水平,及时监测血糖,防止发生低血糖,根据医嘱减少胰岛素用量。给予产后饮食指导。
告知产妇多数产后可恢复正常,于产后6~12周行OGTT检查。
1.3 观察指标
采用母儿妊娠结局作为评价指标,分为孕产妇结局指标(血糖控制水平、胰岛素使用情况、分娩方式、)和新生儿结局指标(巨大儿、新生儿低血糖)[8]两项标准。
1.4 统计方法
数据分析采用SPSS 21.0统计学软件进行,通过χ2检验进行两组的对比分析。
2 结果
2.1 一般资料比较
试验组患者,平均年龄为(28.3±3.2)岁;孕周35~39周,入院随机血糖为(8.63±1.86)mmol/L;对照组年龄在(29.2±2.8)岁;孕周34~38周,入院随机血糖为(7.24±2.33)mmol/L。组间数据对比,差异无统计学意义(P>0.05)。
2.2 GDM妊娠结局比较
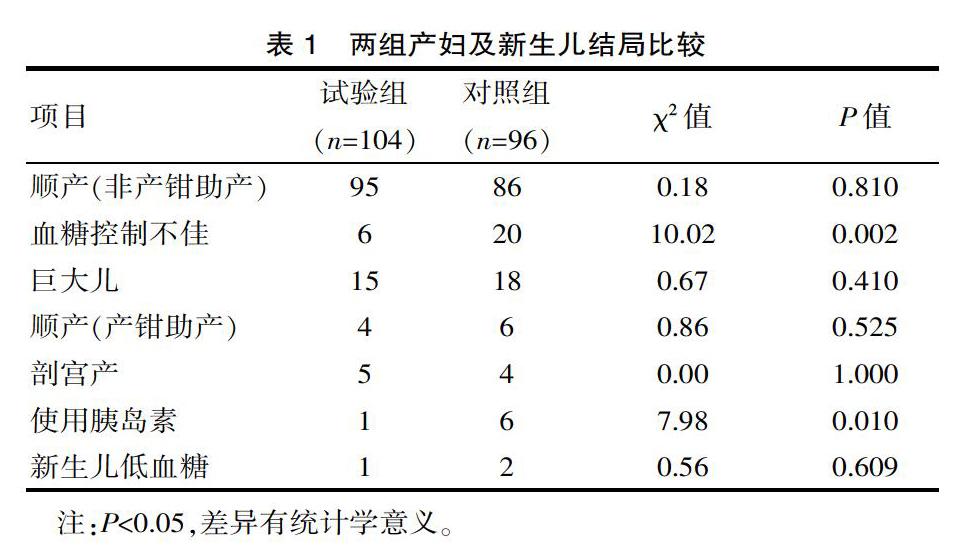
对照组在使用胰岛素和血糖控制方面均多于试验组(P<0.05);但是新生儿、巨大儿低血糖和分娩方式比较上两组差异无统计学意义(P>0.05)。见表1。
3 讨论
3.1 血糖管理路径在GDM管理中的重要性
妊娠期糖尿病患者入院以后实施血糖管理路径,包括产前、产时、产后血糖管理路径,综合了入院评估/产褥期护理等多方面的内容,能够有效提高病人对GDM的认识,血糖控制效果理想,减少胰岛素的使用,母婴安全[9]。
3.2 血糖管理路径的针对性与系统性
相比较之前未实施血糖管理路径之前的数据回顾,GDM孕妇入院后,未实施路径管理,给予常规的护理,血糖控制仍不佳,使用胰岛素例数仍多。而实施路径管理后,血糖管理更有针对性系统性,根据入院评估结果进行知识宣教、根据监测血糖结果进行饮食、运动个性化指导,从产前、分娩期、产褥期系统管理,血糖控制理想,使用胰岛素例数更少。在分娩方式、巨大儿方面主要是收集的数据都是孕周在34~39周之间,接近足月妊娠,新生儿体重稳定,干预完效果已经不佳。在新生儿低血糖方面主要是未实施血糖管理路径之前,糖宝宝无论出生时状况如何,均视为高危新生儿,在开奶的同时常规喂10%葡萄糖水20 mL,24 h内根据血糖情况监测血糖,发现异常能够及时有效的處理,极少发生新生儿低血糖。
综上所述,GDM血糖管理路径能有效控制血糖,保证母婴安全。
[参考文献]
[1] 李丽,张斌,丁焱.妊娠期糖尿病专科实践模式的实施与效果评价[J].中华护理杂志,2017,52(5):535-539.
[2] 朱进美,吴小燕.“三位一体”护理模式在妊娠期糖尿病病人中的应用[J].护理研究,2016,30(8):3030-3031.
[3] 昝琼,李映桃,梁丽霞,等.不同医学营养教育模式在妊娠期糖尿病病人健康教育中的应用[J].护理研究,2015,29(10):3059-3661.
[4] 孙宇,赵红.生活方式干预预防妊娠期糖尿病的研究现状[J].中华护理杂志,2013,48(8):753-756.
[5] 胡颖,陈庆芳,李敏杰,等.孕期日记对妊娠期糖尿病孕妇的干预效果[J].中华护理杂志,2016,51(12):1456-1460.
[6] 张长芬.关于糖尿病患者综合护理的思考[J].中国实用护理杂志,2014,30(4):33-34.
[7] 张薇,陈慧娟,朱丹.新产程标准对妊娠期糖尿病初产妇分娩结局的影响[J].中国实用护理杂志,2017,33(12):914-917.
[8] 王娜,丁焱,沈蓓蓓,等.专科护士实践模式对妊娠期糖尿病孕妇妊娠结局的影响[J].护理学杂志,2016,31(20):1-4.
[9] 郭慧洁,王吉平,徐倩倩.记录糖尿病日历对妊娠期糖尿病患者自我管理行为及血糖的影响[J].护理学杂志,2016,31(5):24-27.
(收稿日期:2019-12-16)
