椎间孔镜技术在腰椎间隙感染辅助治疗中的应用*
2020-06-12唐建华赵丽丽黄春明钟诚凡刘付仟
唐建华 赵丽丽 黄春明 钟诚凡 刘付仟
(高州市人民医院骨外科一区,高州 525200)
腰椎间隙感染患者疼痛症状明显,感染解剖位置较深,血培养敏感度不高,且椎间隙解剖结构的特殊性使药物治疗有效抗菌浓度难以达到,对这类患者的治疗比较困难,耗时长,耗材多,医疗费用高。随着我国腰椎手术病例的增多,腰椎间隙感染有增加趋势,严重影响手术效果和患者的康复进程[1]。2010年11月~2017年4月我科腰椎间隙感染28例,分别采用保守治疗(对照组,n=13)或椎间孔镜技术辅助治疗(观察组,n=15),本文旨在探讨椎间孔镜技术辅助治疗腰椎间隙感染的疗效。
1 临床资料与方法
1.1 一般资料
本研究28例,临床表现为剧烈腰痛、强迫体位、间歇性发热,伴下肢放射痛、麻痹。轻度贫血6例,中度贫血22例。结核性感染10例(伴肺结核病灶),细菌性感染细菌培养阳性9例,细菌性感染细菌培养阴性9例。按照患者意愿选择治疗方法,保守治疗(对照组)13例,椎间孔镜技术辅助治疗(观察组)15例,2组一般资料比较差异无显著性(P>0.05),有可比性,见表1。
病例选择标准:单纯性椎间隙感染;椎间隙感染伴椎间盘突出症;椎间隙感染伴椎间失稳;腰椎术后椎间隙感染并发症。排除标准:椎旁大量脓肿形成;纤维环破裂合并椎管脓肿;伴椎体重度破坏重建;不能耐受手术。
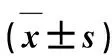
表1 2组一般资料比较
ODI:Oswestry功能障碍指数;JOA:日本骨科协会
*数据偏态分布,用中位数(最小值~最大值)表示
**Fisher精确检验
1.2 方法
根据术前影像学及实验室检查结果判断特异性感染可能,对考虑特异性感染——结核杆菌感染者常规四联抗结核药治疗约1周,非特异性感染给予克林霉素或头孢菌素类抗生素治疗约1周。术前复查实验室生素指标,排除炎症活动明显情况。术前告知患者及家属治疗方案优缺点,可选择治疗方案(单纯病灶清除及引流,或病灶清除、引流及经皮椎弓根螺钉内固定术),签署手术同意书。
1.2.1 观察组 采用德国Maxmore椎间孔镜系统,美国ELLiquence公司DTF-40双极射频刀头。局麻下行经皮椎间孔镜下病灶清除、射频消融、置管负压引流术(或加经皮椎弓根螺钉内固定术),取标本送细菌培养及药敏试验、细胞病理学检查。具体方法:0.5%利多卡因及罗哌卡因(125 mg)(按1∶1配20 ml)进行局部浸润麻醉,术中医患交流判断神经功能状态,C形臂透视穿刺定位责任椎间隙。手动磨钻建立好工作套筒。连续低压液体进行椎间隙灌洗,抓钳清除感染椎间盘、感染组织、终板组织,射频刀行周围肉芽组织消融术,直达周边血运良好组织。经工作套筒内放置引流管术后负压引流,术中4袋3000 ml生理盐水冲洗切口内,局部用庆大霉素或链霉素、异烟肼灌洗。术后处理:结核杆菌感染者继续四联抗结核药物治疗,治疗时间12~18个月,1周拔出负压引流管;非特异性感染者根据细菌培养及药敏结果,改用敏感抗生素治疗。甘露醇脱水治疗5~7 d,每5~7 d复查血常规、血沉、C-反应蛋白,术后2周复查腰椎MRI和X线片判断病灶情况。术后卧床2周,卧床期间行四肢功能锻炼,预防肌萎缩及深静脉血栓形成,2周后佩戴腰围保护下部分负重行走及上厕所,1个月内佩戴腰围或支具活动。
1.2.2 对照组 根据术前影像学及实验室检查结果判断特异性感染可能,对考虑特异性感染——结核杆菌感染者常规四联抗结核药治疗,异烟肼、利福平、吡嗪酰胺、乙胺丁醇或链霉素强化3个月,随后异烟肼、利福平、吡嗪酰胺继续巩固治疗9~15个月,总疗程12~18个月。非特异性感染给予克林霉素或头孢菌素类抗生素,能血培养获得细菌学结果及药敏者,调整为敏感抗生素治疗(血常规、血沉、C-反应蛋白接近正常水平后,再巩固治疗1周)。患者绝对卧床。
1.3 评价标准
采用视觉模拟评分(Visual Analogue Scale,VAS)评估治疗前,治疗后2周、1个月、3个月及末次随访的疼痛情况。采用日本骨科协会 (Japanese Orthopaedic Association,JOA) 评分及Oswestry功能障碍指数(Oswestry Disability Index,ODI)对治疗前,治疗后2周、1个月、3个月、末次随访进行腰椎功能及生活质量评估。末次随访采用改良MacNab[2]标准评估临床疗效,优:临床症状及体征基本消失,恢复原工作无障碍;良:临床症状及体征基本消失,但在劳累后有腰腿疼痛发生,基本可以恢复正常工作;可:有明显改善,但仍有轻度的腰腿疼痛,不能恢复正常工作;差:改善不明显或加重,不能正常进行工作。
1.4 统计学处理
2 结果
观察组术后各指标恢复情况明显好于对照组,见表2。观察组治疗后2周、1个月、3个月疼痛VAS评分明显低于对照组(P<0.05),2组末次随访疼痛VAS评分无统计学差异(P>0.05),见表3。ODI和JOA评分组间、时间和组间与时间的交互作用差异均有显著性(P<0.05),见表4、5。观察组1例腰椎间隙合并椎体结核术前诊断不明确,术前未常规化疗处理,致术后结核感染控制困难,经过8周左右强化化疗后才得以控制,随访疗效为可,其余均获得较满意疗效。28例随访12~24个月,平均13.7月,其中观察组随访(13.5±3.0)月,对照组随访(13.9±3.8)月,2组随访时间差异无显著性(t=-0.307,P=7.762),末次随访改良MacNab疗效比较无统计学差异(表6)。
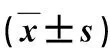
表2 2组各指标恢复时间比较 周

表3 2组治疗前后VAS评分比较 分
数据偏态分布,用中位数(最小值~最大值)表示
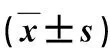
表4 2组治疗前后ODI比较 %
组内不同时间点两两比较P值均为0.000
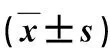
表5 2组治疗前后JOA评分比较 分
组内不同时间点两两比较P值均为0.000

表6 2组患者末次随访改良MacNab疗效比较
3 讨论
3.1 腰椎间隙感染的保守治疗
腰椎间隙感染的治疗主要是针对病原菌选取敏感的抗菌药物,以消灭病原菌为目的,达到彻底康复。传统观念认为大多数腰椎间隙感染可通过局部制动及大剂量广谱抗生素治疗,等待病灶吸收及病变椎间隙自发融合而治愈。但部分患者保守治疗疗效不佳,且保守治疗后遗留腰痛的发生率较高,为64%,手术治疗仅为26.3%[3]。由于腰椎间隙是一个密闭的解剖结构,纤维环及终板结构的特殊性使抗菌药物的浓度难以达到杀灭细菌的有效浓度,且血培养难以获取病原菌阳性结果,目前,抗生素使用的广泛性,使很多患者出现耐药菌株,给临床治疗带来很大困难。在以往的腰椎间隙感染患者的保守治疗中,治疗效果缓慢,患者需长期忍受病痛的折磨,普通的镇痛药物难以缓解疼痛,休息差,生活质量明显降低,严重影响患者的康复[4]。本研究对照组13例治疗前期约4周内,抗生素治疗难以缓解腰背疼痛症状,在非甾体及阿片类镇痛药的强效镇痛下尚能减轻部分疼痛,但难以完全缓解疼痛,需长期卧床,食欲、生活自理及活动功能明显差,影响患者的康复进程。本研究观察组术后VAS评分、ODI及JOA评分明显优于对照组(P<0.05),能明显缓解临床症状,较快地提高患者生活质量。
3.2 手术辅助治疗对腰椎间隙感染需要考虑的问题
戴守达等[5]提出一期病灶清除,置管引流,二期植骨融合内固定术。徐勇等[6~8]提出病灶彻底清除、一期植骨融合内固定术。在病灶清除的标准中,由于手术视野的局限性,以及肉眼下行病灶清除,可能难以达到病灶彻底清除的目的,也就是难以达到局部无菌区,最终还是需要置管引流,或在抗生素的控制下,局部病灶吸收。但在身体条件差的情况下,部分患者感染难以控制,感染扩大,甚至致窦道形成,我们曾遇到少数患者行开放手术病灶清除半年后出现窦道的情况。窦道形成的原因:①患者体质差,伴有基础病,如糖尿病、心肺疾病等,营养难以补充;②手术创伤过大,感染疾病消耗性较大,使切口经久不愈,增加感染控制的难度;③术后引流不充分,坏死组织难以吸收,淤积。椎间孔镜技术早期主要应用于腰椎间盘突出症的手术治疗,创伤小、恢复快、安全性高,对脊柱稳定结构无明显影响[9]。椎间孔镜技术由盘内技术发展到盘外技术,技术研究进展迅速。观察组通过盘内技术与盘外技术的结合来实现病灶的清除及神经减压、炎症的消融。
3.3 腰椎间隙感染微创技术辅助治疗
微创技术辅助治疗腰椎间隙感染疾病已成为一种新的术式,有最初的经皮穿刺置管引流术,CT或B超引导下置管引流、冲洗治疗[10,11]。经皮置管灌洗及化疗治疗脊柱结核具有疗效确切、创伤小、痛苦轻等优点。在无病灶清除的环境下,置管引流时间长,可能存在间隔,使引流难以充分,局部灌洗难以达到病灶各个角落。为此有学者提倡病灶彻底清除的理念。在病灶清除过程中,我们体会无论是开放式病灶清除,还是内镜下病灶清除,对感染病灶都很难达到绝对的彻底清除,放置负压引流管才是病灶清除彻底可能性的有效保障。
观察组经椎间孔镜技术行病灶清除的过程中,发现椎间隙终板存在一定程度的松动、坏死,尤其在椎间隙结核感染的患者,终板脱落明显,清除病灶的同时,摘除坏死脱落的终板,有利于清除阻碍抗生素达椎间隙的血流屏障,明显提高抗生素治疗的有效浓度;高倍镜下操作,对病灶组织及正常组织的辨认更清晰。椎间孔镜技术以水质为媒介,对椎间隙感染的治疗有独特的优势,在水的势能“水泵”式灌流下,有利于炎症物质的冲洗清除,有明显的止血效果,增加视野清晰度。在病灶清除后,射频刀的双极射频消融下,使周围炎性组织进一步得到充分的消除作用,对术后缓解疼痛的效果明显,观察组患者术后腰背疼痛感明显减轻,夜间无须镇痛药辅助治疗。椎间孔镜技术辅助治疗下,可更方便获得明确的病原菌,有利于椎间隙感染的彻底治疗。1~2年随访证实椎间孔镜病灶清除结核、射频消融及负压引流术疗效确切,ODI、JOA评分术前与末次随访比较差异有统计学意义(P均=0.000)。
椎间孔镜手术在辅助治疗腰椎间隙感染疾病有以下几方面优势:①手术方式较其他病灶清除术更为安全,体现在局麻下可行椎间病灶清除,术中可医患沟通,起到准确判断神经功能状态;②椎间孔镜下的水介质利于炎性组织的冲洗清除,置负压引流管简便、有效,可确保病灶清除彻底;③清除病灶创伤小,出血少,可明显减少窦道的发生,对患者干扰小,可起到外科治疗的快速康复状态。由于观察组例数少,均为早期随访,虽然早期效果明显优于保守治疗,但远期效果仍有待长期随访。椎间隙感染的治疗原则仍然以抗生素为主,最终消灭病原菌,达到根治的目的。此外,椎间孔镜手术治疗结核性感染患者的前提条件:术前必须给予正规的抗结核化疗,一般时间不能少于1周,复查血沉及C-反应蛋白无上升趋势,在此基础上手术很少出现术后结核播散及难以控制的情况。
