贲门周围血管离断优先策略在腹腔镜断流术治疗门静脉高压症的应用评价*
2020-06-12武步强栗彦琪何招才
武步强 栗彦琪 何招才 张 琨 董 鑫
(山西省长治医学院附属和平医院肝胆外科,长治 046000)
近年来,腹腔镜脾切除贲门周围血管离断术(laparoscopic splenectomy and pericardial devascularization, LSPD)已成为治疗肝硬化门静脉高压症(portal hypertension, PHT)引起的食管胃静脉曲张破裂出血(esophagogastric variceal bleeding, EGVB)的首选术式[1,2]。通常,LSPD按照先切除脾脏后实施贲门周围血管离断的方式进行,近期疗效明显优于开腹脾切除断流术[2]。我科较早开展了LSPD且不断加以技术改进[3,4],2015年8月开始调整手术策略,即先离断贲门周围血管后切除脾脏,并取得更好的临床疗效。由于PHT患者发生的血流动力学异常,区域解剖结构的紊乱以及LSPD手术空间局限和高出血风险,新手术策略指导下腹腔镜断流术可规避空间受限问题,有效掌控术中易出血环节,从而使手术更安全有效,体现“防治出血第一,切除脾脏第二,力保患者安全”的治疗理念。本研究比较手术策略调整前后的临床资料,旨在探讨先离断贲门周围血管后切除脾脏的腹腔镜断流术治疗PHT的效果,报道如下。
1 临床资料与方法
1.1 一般资料
2013年1月~2018年12月符合入选标准实施LSPD共151例,以2015年8月调整手术策略为界,调整前70例为先切脾后断流(A组),调整后81例为先断流后切脾(B组)。所有LSPD均由同一手术团队完成。男70例,女81例。年龄29~74岁,(49.1±11.4)岁。BMI 21.98±1.77(17.34~26.20)。114例呕血或便血,37例无出血史但因肝硬化PHT伴脾脏肿大就诊。术前胃镜提示食管静脉明显曲张呈“红色征”或“蓝色征”。所有患者均存在脾大及脾功能亢进表现。脾脏最长径(22.45±4.99)cm(12~40 cm)。WBC(2.65±1.54)×109/L(0.70×109/L ~11.10×109/L),RBC(3.44±0.50)×1012/L(2.63×1012/L~4.28×1012/L),Hb(100.38±21.28) g/L(61.80~151.00 g/L),PLT(49.14±25.61)×109/L(10.00×109/L~108.00×109/L)。105例HBsAg(+)。Child-Pugh分级A、B、C级分别有22、123、6例。所有患者增强CT均存在食管下段和贲门周围血管迂曲扩张和脾大。2组一般资料比较差异无显著性(P>0.05),有可比性,见表1。
病例选择标准:①PHT为肝源性肝硬化所致;②有EGVB史或无EGVB史但胃镜检查提示食管静脉明显曲张呈“红色征”或“蓝色征”;③有脾功能亢进表现,且脾肿大限于腹部左上象限;④未进行过内镜或介入治疗;⑤无严重的心、肺、脑疾病,可耐受气腹手术。
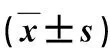
表1 2组患者一般资料比较
1.2 方法
1.2.1 术前准备 术前血红蛋白>70 g/L,白细胞>2.5×109/L,血小板>35×109/L ;尽可能纠正肝功能为Child-Pugh分级B级或A级;改善凝血功能。常规上腹部增强CT检查以评估脾脏的大小、脾周和贲门周围血管的曲张情况,胃镜检查评估食管胃黏膜下静脉曲张情况。
1.2.2 调整后LSPD 按照先离断贲门周围血管然后切除脾脏的顺序进行。拟定联合脾切除的腹腔镜选择性贲门周围血管离断术为基础术式,手术过程中根据术中情况或患者病情调整术式为腹腔镜下联合脾脏切除的传统贲门周围四组血管的离断手术。气管内插管全麻,气腹压力12~14 mm Hg。通常采用五孔法。脐部为观察孔,剑突下、左上腹、右上腹、平脐腋前线各置放1枚trocar。具体位置可依据患者的体型、胖瘦、脾脏大小、脐周血管是否开放等加以适当调整。可以辅助头高脚低、向右侧倾斜体位。断流步骤:①离断胃结肠、胃脾、胃后、胃膈韧带。要点是充分显露胃后间隙,可以通过先离断脾脏最下极韧带并托起巨脾下极来协助暴露。难点是离断短窄的最上方的胃脾韧带容易出血,可以先离断最上极胃脾韧带邻近的胃膈皱襞,使短窄的胃脾韧带延长从而便于离断(图1A)。②紧贴胃壁离断小网膜后层。要点是通过胃后入路优先的方法进行离断,尽可能将离断范围向食管下段后方的纵隔内扩展。难点是紧贴胃壁离断穿支血管的出血,可以通过“若即若离”的离断手法进行,尽量减少使用血管夹。如果菲薄扩张的穿支血管出血难以控制,可于冠状血管根部以血管闭合器离断,此时术式由选择性断流改变为传统的断流术。③紧贴胃壁离断小网膜前层。要点是紧贴小弯胃壁离断,于食管胃连接处与后方贯通。④环绕食管离断周围结构。要点是保持食管向前方牵拉的张力,可以使穿支血管拉直,易于离断。此时手术结束则为保脾断流术(图1B)。⑤分离结扎脾动脉。要点是在搏动明显处寻找脾动脉并判断周围的组织结构。难点是分离时大出血,可以通过贴近动脉、远离静脉的方法分离(图1C)。结构复杂难以寻找时可以放弃本步骤操作。⑥离断脾蒂。要点是建立脾蒂后方隧道。难点是隧道建立时避免损伤胰腺,尽可能离断脾下极的韧带,显露胰腺和脾脏的解剖关系;在视野清晰、显露良好的前提下,在胰尾上缘近脾门处切开脾门前上方腹膜;预留白色纱条作为贯通的标志;采用吸引器在胰尾近脾门后方钝性分离,分离时采用“浅尝辄止”的分离方法(图1D);采用血管闭合器贴近脾脏离断脾蒂或分次离断二级脾蒂。⑦离断脾肾、脾膈韧带。要点是通过器械的托举,体位改变的重力作用进行离断。难点在于后腹膜粘连、侧支血管丰富时的离断,应避免过大张力的牵拉撕扯。⑧取出脾脏。将脾脏装入收集袋,脾脏巨大时可切开脾门,吸引器持续吸净脾内积血以缩小脾脏体积。扩大上腹部或肋缘下穿刺孔,取出脾脏组织。腹腔镜下仔细检查有无渗血,温盐水冲洗腹腔。脾窝置入引流管并引出体外。

图1 A.离断延长的最上极胃脾韧带;B.在纵隔内离断穿支血管,至此手术结束为保脾断流术;C.分离结扎脾动脉;D.采用“浅尝辄止”方法构建脾蒂后方隧道
1.2.3 常规腹腔镜断流术 按照先切脾后离断贲门周围血管的手术步骤实施[5]。
1.2.4 术后处理 手术不留置胃管。术后第1天开始进少量流质饮食,逐渐增量。术后第2天开始抗凝治疗。腹腔引流液多者口服利尿剂或酌情使用白蛋白制剂。术后引流管拔除指证为引流液清亮,无血性引流液。
1.3 观察指标
手术时间(切皮开始至切口缝合完成)、术中出血量(吸引瓶液体总量减去冲洗液量)、总住院时间和术后住院时间[参照文献[7],结合本单位实践制定出院标准:生活能基本自理;能正常进食,不需要静脉补液;通畅排气排便;疼痛缓解或口服止痛药能良好控制疼痛;少量腹水经口服利尿剂能有效控制;肝功能Child-Pugh分级A或B级;切口愈合良好无感染(不必等待拆线);患者同意并希望出院]、腹腔引流时间(引流液清亮,口服利尿剂后引流量<500 ml/d可拔除引流管)、住院总费用以及发热(体温>37.0 ℃)、胃肠漏、胰漏 (术后≥3 d任意引流液淀粉酶浓度>血清淀粉酶上限3 倍)[6]、腹腔出血(腹腔引流管无红色引流提示)、消化道出血(呕血或黑便)等并发症发生情况。
1.4 随访
进行1年的随访。随访形式为门诊、电话和微信。重点观察血小板计数、门静脉系统血栓(血管彩超确认)和消化道出血情况。
1.5 统计学处理
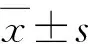
2 结果
151例顺利完成手术。A组手术时间、术中出血量明显长于/多于B组,2组拔管时间、住院总费用、总住院时间和术后住院时间差异无显著性(P>0.05),见表2。
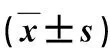
表2 2组术中、术后情况比较
*数据偏态分布,用中位数(最小值~最大值)表示
术后均有发热,对症处理后均消失。住院期间无胃肠漏、胰漏、腹腔大出血等并发症发生。2组住院期间各1例死亡,A组1例术后第6天如厕时突发晕厥、冷汗,呼吸困难伴低氧血症,抢救1 h无效后死亡,考虑为肺栓塞;B组1例术中见胃明显扩张充盈,留置胃管后持续引流出血性液,腹腔内无明显出血,通过抽吸胃管,胃内注入冰盐水等措施支持下完成手术,术后入住ICU,术后第3天因多器官功能衰竭死亡。
149例进行为期1年随访,125例血小板正常[(216.07±71.22)×109/L],24例(A组14例,B组10例)高于正常[(389.67±51.99)×109/L],给予华法林指导治疗。彩色多普勒超声提示门静脉系统血栓形成A组28.9%(20/69),B组23.8%(19/80),2组差异无显著性(χ2=0.526,P=0.468)。2组各有1例术后3个月内发生便血,保守治疗好转;无呕血发生,无死亡。
3 讨论
随着LSPD在国内开展的逐渐增多,制定相应的手术共识或规范是进一步提高疗效的关键。目前,LSPD疗效明显优于开腹断流术已毋容置疑,但高风险、高难度以及无统一的规范可循是制约其推广的主要因素[2,8]。我科较早在国内开展LSPD,相关术式包括伴或不伴脾切除的腹腔镜选择性贲门周围血管离断术或传统的贲门周围四组血管离断术,绝大多数均实施联合脾切除的选择性或传统性贲门周围血管离断手术,少数实施保脾断流术[3,4,9]。2015年8月开始我们行LSPD时,按照先离断贲门周围血管然后切除脾脏的顺序进行,并且拟定联合脾切除的腹腔镜选择性贲门周围血管离断术为基础术式,手术过程中根据手术实时状况或患者病情随时调整术式为传统断流术或保留脾脏的腹腔镜断流术。
贲门周围血管离断优先策略的应用是在我们前期工作实践的基础上提出的,因此,技术上可行。首先,我们较早在国内开展腹腔镜下巨脾切除联合选择性贲门周围血管离断术[4],随后对3例肝功能较差的患者实施保留脾脏的腹腔镜断流术[3],我们体会影响操作空间的巨大脾脏并不影响贲门周围血管的顺利离断。其次,PHT外科治疗的主要目的是防治EGVB,通过切除脾脏来治疗脾亢并非必选,因此,贲门周围血管离断优先策略更好地反映防治出血优先的主要目的。第三,大多PHT患者的肝脏储备功能差,凝血止血功能不良,局部病理解剖结构复杂,耐受麻醉和手术能力低下,传统先切除脾脏后断流的操作流程在一旦发生大出血的情况下常常迫使手术草草收场,手术的主要目的难以实现,导致患者预后不良。先切除脾脏后的脾床持续的渗血可能使出血量增加,影响后续手术的进程。本策略在优先离断贲门周围血管后,若病情不稳定可适时调整为保脾断流术或传统断流术,既能实现手术防治出血的主要目的,又适时降低手术相关直接风险。第四,对于联合脾切除的腹腔镜断流术,先断流后切脾能够更好地统计出血量。对于PHT患者,脾脏的大小是统计出血量的主要影响因素之一,如果将脾脏切除后的脾内淤血计算在手术出血量内将不能真正反映实时病情。我们认为切除脾脏后的脾内淤血为无效出血量,术中出血不应将其计算在内。切除脾脏前预先结扎脾动脉可以降低无效出血量,提升血小板计数,降低门静脉压力,有利于手术安全顺利的实施。本研究表明优先离断贲门周围血管的LSPD手术时间进一步缩短,出血量也进一步减少,相应的输血费用也减少。未来我们将会分别统计优先断流的出血和手术结束后的出血,更好反映出血对手术的影响。
贲门周围血管离断优先策略的应用需要手术技术的保障,需要针对腹腔镜断流术操作的要点和难点采取相应的对策。空间与出血问题是影响手术顺利实施的主要因素。在先断流后切脾的情况下,我们通过离断脾脏最下极韧带后借助器械的托举可以较好地显露贲门周围区域,通过预先结扎脾动脉使脾脏缩小能够进一步释放操作空间。出血问题主要发生在离断贲门胃小弯、最上极胃短血管和脾蒂的过程中。我们提出以联合脾脏切除的腹腔镜下选择性贲门周围血管离断术作为基本术式,该术式的关键环节就是要完整保留冠状静脉-食管旁静脉的连续性,彻底离断食管旁静脉向食管和胃发出的穿支静脉,因此,就需要紧贴胃食管壁离断穿支血管。根据我们的经验,尽管穿支血管有所增粗,但直径>5 mm者仍非常少见,现有的血管离断器械如超声刀、Ligasure等均能够安全有效确切地将其闭合,既能减少使用各种血管夹对手术的干扰,还能节省手术耗材,减轻患者经济负担。对于少数穿支血管菲薄或增粗明显的情况下,可以在冠状血管根部以血管闭合器离断,术式变为传统的断流术。胃后入路优先法离断贲门周围穿支血管和建立脾蒂后方隧道离断脾蒂均可明显减少术中的失血量,从而使手术更方便、更安全[3]。胃后入路优先的方法强调充分显露胃网膜囊,在胃后方尽可能离断胃小弯后层腹膜以及食管后方的穿支血管。借助胃食管交界处吊带的牵引,可进一步向纵隔内离断食管旁的穿支血管。我们不强调食管裸化的长度,但强调在腔镜的观察下,纵隔深部区域无可见的食管穿支血管。离断脾蒂的操作也是腹腔镜断流术最凶险的环节,我们提出建立脾蒂后方隧道的方法,安全有效地克服大出血的风险。将邻近脾门的分离操作要领归纳为“若即若离地去离断、浅尝辄止地去分离”[4]。“若即若离”是指贴近脾脏夹持组织,牵离脾脏切割组织,如此可有效避免损伤邻近脾门呈“蟹爪状”迂曲扩张的血管。“浅尝辄止”是指采用吸引器管钝性分离脾蒂后方间隙,遭遇阻力时调整方向再分离,可同步吸引分离过程中的出血,保持视野清晰。无论如何细心、耐心、专心的操作是减少出血最基本的要求。最上极胃短血管的离断也是最常出血的部位,该部位除巨脾的遮挡,其位置深陷于脾切迹之中,常常存在致密的纤维化等也是导致出血的主要因素。我们通过先离断最上极胃脾韧带邻近的胃膈韧带,使胃短血管延长,可安全离断最上极胃短血管。Zhang等[10]将该部位血管的离断放在断流的最后一步也可安全完成手术操作。本研究2组均顺利完成操作,提示规避出血诸环节的技术操作是可行的。
脾脏切除后PHT患者的血小板数量几乎均可恢复正常或超出正常范围,术后的抗凝治疗是要重点考虑的问题。A组1例在术后第6天猝死,考虑与肺栓塞有关。目前,我们常规在术后第2天启动抗凝祛聚治疗,术后将定期复查血小板数量和凝血功能等作为随访的重点,血小板数量多的患者要常规抗凝治疗至少3月。本组149例随访1年无死亡发生。另外,PHT患者的出血时机常常防不胜防,B组1例术中发生胃内出血,腔镜下见胃快速胀大充盈,尽管经过术中处理完成手术,但术后第3天死于多器官功能衰竭。该死亡病例提示我们即使手术不留置胃管,但在围术期应随身常备三腔两囊胃管以防止术中不测。术后随访1年中无呕血,2例发生便血,保守治疗好转。无论采取什么手术方法,对于PHT患者的高风险特征,确保患者的安全是首先考虑的问题。
总之,贲门周围血管离断优先策略指导下的腹腔镜断流术体现“防治出血第一,切除脾脏第二,力保患者安全”的治疗理念。尽管腹腔镜断流术仍是一种难度高、风险大的手术,但在具备娴熟的腔镜技术和丰富的临床经验基础上,按照规范化流程可以进一步提高手术的安全性、有效性,有利于在临床上加以推广,造福更多的PHT患者。
