无创机械通气治疗对呼吸衰竭患者临床症状与气管插管率的影响
2020-06-08黄平杜治祥汤洁莹陈健智
黄平 杜治祥 汤洁莹 陈健智

【摘要】 目的:探討无创机械通气治疗对呼吸衰竭患者临床症状与气管插管率的影响。方法:选取2017年6月-2019年5月本院收治的78例呼吸衰竭患者为研究对象,随机分为研究组与对照组,各39例。对照组采用有创机械通气治疗,研究组采用无创机械通气治疗。比较两组治疗前后的血气指标、临床效果以及临床指标改善情况。结果:治疗后,研究组呼吸频率及心率均低于对照组(P<0.05);研究组治疗后的酸碱度、PaO2及SaO2均高于对照组,而PaCO2低于对照组(P<0.05);研究组的治疗总有效率高于对照组(P<0.05);研究组机械通气总时间、住院时间均短于对照组,气管插管率低于对照组,差异均有统计学意义(P<0.05)。结论:对呼吸衰竭患者采用无创机械通气治疗,能够促使其血气指标得到显著改善,临床症状明显缓解,气管插管率显著降低,促进患者预后,利于临床应用及推广。
【关键词】 无创机械通气 呼吸衰竭 气管插管率
Effect of Non-invasive Mechanical Ventilation on Clinical Symptoms and Tracheal Intubation Rate in Patients with Respiratory Failure/HUANG Ping, DU Zhixiang, TANG Jieying, CHEN Jianzhi. //Medical Innovation of China, 2020, 17(11): 00-012
[Abstract] Objective: To investigate the effect of noninvasive mechanical ventilation on clinical symptoms and tracheal intubation rate in patients with respiratory failure. Method: A total of 78 patients with respiratory failure in our hospital from June 2017 to May 2019 were selected as the research subjects, they were randomly divided into study group and control group, 39 cases in each group. The control group was treated with invasive mechanical ventilation, and the study group was treated with non-invasive mechanical ventilation. The blood gas index before and after treatment, treatment effect, and improvement of clinical indicators of the two groups were compared. Result: After treatment, the respiratory rate and heart rate of the study group were lower than those of the control group (P<0.05). After treatment, the pH, PaO2 and SaO2 in the experimental group were higher than those in the control group, while PaCO2 was lower than that in the control group (P<0.05). The total effective rate of treatment in the study group was higher than that in the control group (P<0.05). The total duration of mechanical ventilation in the study group were shorter than those in the control group, and the rate of endotracheal intubation was lower than that in the control group, with statistically significant differences (P<0.05). Conclusion: The use of non-invasive mechanical ventilation for patients with respiratory failure can significantly improve their blood and gas indicators, significantly alleviate clinical symptoms, significantly reduce the rate of endotracheal intubation, promote the prognosis of patients, conducive to clinical application and promotion.
[Key words] Non-invasive mechanical ventilation Respiratory failure Tracheal intubation rate
First-authors address: Chashan Hospital Affiliated to Guangdong Medical University, Dongguan 523380, China
doi:10.3969/j.issn.1674-4985.2020.11.003
慢性阻塞性肺疾病是一种常见病、多发病,该疾病的主要特征为气流受限不完全可逆、进行性发展,该情况与长期阻塞性肺气肿以及慢性支气管炎的发生具有一定的相关性,最终导致呼吸衰竭的出现,使患者临床症状加重的同时,生活质量水平显著降低[1-2]。此外,重症哮喘、急性呼吸窘迫综合征以及重症肺炎等均能导致呼吸衰竭出现,进而对患者的身体健康及生命安全产生严重威胁。对呼吸衰竭患者的治疗,主要以舒张支气管、化痰、抗感染
以及维持酸碱平衡等基础治疗为主[3]。无创机械通气治疗是一种经鼻罩、口鼻面罩或者全面罩等方式与呼吸机进行连接的无创辅助通气治疗,能够促使呼吸衰竭患者的病情得到有效缓解,进而利于生命体征的稳定,对其预后情况的改善具有至关重要的作用[4]。本研究對呼吸衰竭患者采用机械通气治疗,从而对其临床症状及气管插管率影响情况进行探讨,现报道如下。
1 资料与方法
1.1 一般资料 选2017年6月-2019年5月本院收治的78例呼吸衰竭患者为研究对象,随机分为研究组和对照组,各39例。纳入标准:(1)所有患者均存在呼吸困难、突发性胸闷以及端坐呼吸等临床症状,经肺部听诊其双肺存在湿啰音;(2)均符合呼吸衰竭的临床中诊断标准[5]。排除标准:(1)存在无创机械通气治疗禁忌证者;(2)气道分泌物相对较多且排痰不利者;(3)存在消化道严重出血者;(4)依从性较差及中途退出本研究者。患者均知情并同意本研究,且该研究经伦理委员会准许。
1.2 方法 两组患者均进行化痰、平喘、营养支持以及抗感染等常规治疗,同时密切关注其生命体征变化情况。(1)对照组在此基础上联合有创机械通气治疗,具体内容为:经患者口或者鼻插管,建立相应的人工气道,开始采用同步间歇指令通气的模式,之后逐渐过渡为压力支持通气与呼气末正压通气相结合的模式,对于烦躁者可适当给予镇痛及镇静等辅助治疗。(2)研究组采用无创机械通气治疗,采用美国伟康公司生产的无创呼吸机(型号:Vision),对患者实行经鼻面罩双水平通道下的正压通气治疗,并设置为S/T模式或者持续气道正压通气模式,S/T模式初始参数的设置:呼气压4 cm H2O,
吸气压8~10 cm H2O,持续气道正压模式的初始数据为5 cm H2O,并将其参数在5~20 min内进行逐渐增加,直至到较为合适的水平,并依据患者呼吸困难的改善情况、潮气量以及相关血气指标的变化情况进行科学调整,吸氧时间为4~20 h。待患者病情出现明显好转后,改为间歇通气的方式并持续72 h,并且依据患者病情改善情况逐渐减少通气的次数以及时间,待患者病情稳定后方可考虑撤机。两组患者的治疗时间为7~15 d。
1.3 观察指标与评价标准 (1)比较两组患者治疗前后呼吸频率及心率的变化情况。(2)比较两组治疗前后的血气指标,主要包含酸碱度、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)以及血氧饱和度(SaO2)的变化情况。(3)比较两组临床症状改善情况,判定标准:显效,经肺部听诊器呼吸音得到明显改善,且咳、痰、喘等临床症状消失;有效,经肺部听诊显示其呼吸音得到改善,其咳、痰、喘等症状得到一定缓解;无效,经过治疗后患者的临床症状并未改善,且存在加重的情况。总有效=显效+有效。(4)比较两组患者的临床指标,主要包括机械通气的总时间、住院时间、气管插管率以及病死情况。
1.4 统计学处理 采用SPSS 18.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 研究组男21例,女18例,年龄59~80岁,平均(72.0±2.3)岁,其中慢性阻塞性肺疾病19例,重症肺炎10例,重症哮喘6例,肺栓塞4例。对照组男23例,女16例,年龄60~82岁,平均(72.2±2.3)岁,其中慢性阻塞性肺疾病18例,重症肺炎12例,重症哮喘7例,肺栓塞2例。两组患者的基本资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组呼吸频率及心率情况对比 治疗前,两组的呼吸频率及心率比较,差异均无统计学意义(P>0.05);治疗后,研究组呼吸频率及心率均低于对照组,差异均有统计学意义(P<0.05)。见表1。
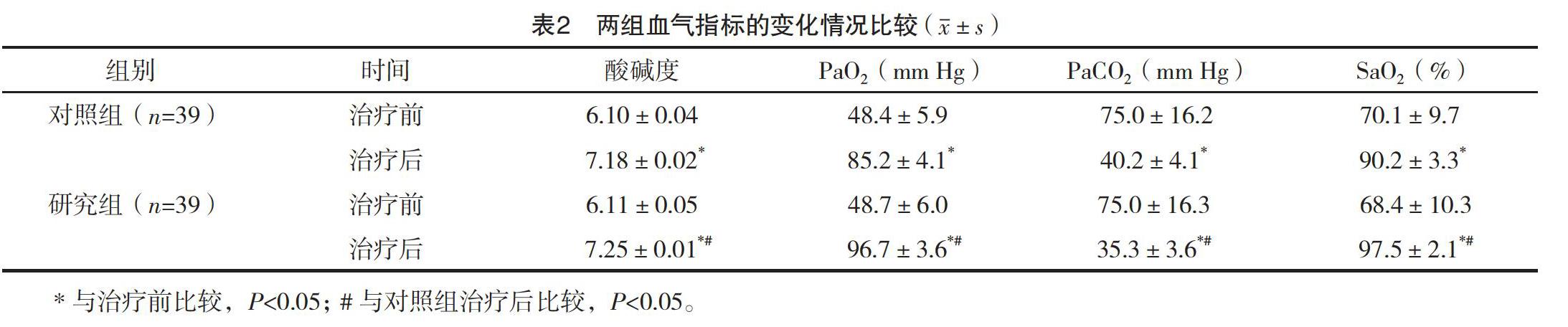
2.3 两组血气指标变化情况对比 治疗前,两组的血气指标比较,差异均无统计学意义(P>0.05);治疗后,研究组的酸碱度、PaO2及SaO2均高于对照组,而PaCO2低于对照组,差异均有统计学意义(P<0.05)。见表2。
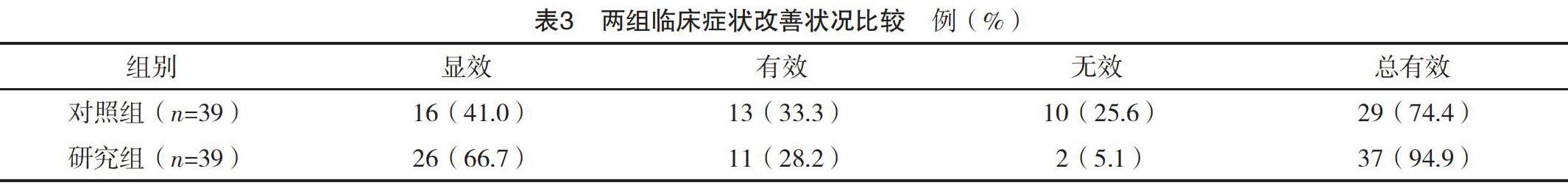
2.4 两组临床症状改善状况对比 研究组治疗总有效率高于对照组,差异有统计学意义(字2=6.303,P<0.05),见表3。
2.5 两组临床相关指标对比 研究组机械通气总时间、住院时间均短于对照组,研究组的气管插管率均低于对照组,差异均有统计学意义(P<0.05);两组的病死率比较,差异无统计学意义(P>0.05)。见表4。
3 讨论
目前,呼吸衰竭是呼吸内科中较为常见的危重症疾病,对患者的身体健康及生命安全产生严重影响[6]。平喘、化痰、吸氧以及抗感染等是治疗呼吸衰竭的常规方法,其治疗效果相对较差,患者临床症状改善不明显,且住院时间较长,病死率相对较高[7]。对处于危重阶段的患者,在进行传统治疗的同时应给予机械通气辅助治疗,进而为综合治疗争取时间。机械通气的主要作用为建立以及管理相应的人工气道,促使痰液有效引流,并使支气管-肺部感染的情况得到有效控制,从而促使呼吸肌疲劳以及通气功能不良的情况得到明显改善[8]。临床治疗呼吸衰竭患者的过程中,有创机械通气是较为常用的治疗方案,它能够促使肺泡得到有效扩张,感染情况得到有效控制,进而利于患者病情恢复[9]。但随着机械通气时间的逐渐延长致使出现多种并发症情况,进而损伤机体的肺功能,促使患者病情发生进一步恶化,对其预后产生严重影响。
近年来,随着医疗技术的发展以及医学进步,无创机械通气治疗逐渐在临床中得到应用,并成为治疗呼吸衰竭患者的有效方案[10]。对呼吸衰竭患者采用无创机械通气治疗,能够及时给予患者呼吸支持,使其缺氧、二氧化碳潴留以及酸碱失衡等情况得到明显改善,并能够促使多器官功能不全以及有创机械通气并发症情况显著减少或者避免,进而为呼吸功能的改善以及基础疾病治疗争取有利时间[11-12]。
然而,呼吸衰竭患者大多伴有咳痰无力的情况,使其气道中存在较多的黏稠痰液,无创通气治疗主要经鼻腔或者口腔进行氧气输入,较难到达患者肺泡,同时患者伴有面部消瘦及营养不良,使其面罩的密封性相对较差,致使痰液不能有效排出,进而不利于肺部感染情况的有效控制[13]。对于合并肺性疾病且处于谵妄或者昏迷状态的患者,对于通气的效果难以得到有效保证,反而延误其进行插管的最佳时机,使其病情加重甚至出现死亡[14]。通过临床实践证实,对于呼吸衰竭患者尤其是合并慢性阻塞性肺疾病患者,当其出现呼吸道内分泌物排出不畅的情况时,不利于肺部感染情况的有效控制,因此,应尽早建立相应的人工气道,实施有创通气,促使痰液能够引流畅通,同时协助进行全身的抗生素治疗,促使感染情况得到有效控制。此外应给予患者相应的功能锻炼以及营养支持,促使机体的抗感染能力显著增强[15]。在本研究中经过对两组患者临床血气指标的对比显示:研究组呼吸频率及心率均低于对照组(P<0.05);研究组治疗后酸碱度、PaO2及SaO2指标均高于对照组,而PaCO2低于对照组(P<0.05)。说明,对呼吸衰竭患者采用无创机械通气治疗,能够促使其血气指标得到显著改善,利于患者预后。通过采用无创机械通气治疗,能够提供两种不同的正压通气模式,经过采用不同压力的辅助进而有助于患者呼吸,其呼吸肌运用的情况显著减少,使其氣道内阻力得到有效克服,进而有助于获得足量的通气量,对患者病情改善以及身体康复具有至关重要的作用[16-17]。此外,还能够依据患者病情的改善情况以及相关血气指标的变化情况进行呼吸机参数的调整,促使其能够采用合适的呼气阈从而加快二氧化碳的有效排出,便于尽早撤机[18-19]。依据相关研究显示,在患者多脏器功能出现衰竭的较早期采用面罩式的无创机械通气治疗,能够促使抢救的成功率得到显著提升,进而更加有助于预后情况的改善[20]。本研究结果显示,研究组治疗总有效率高于对照组(P<0.05);研究组机械通气总时间、住院时间均短于对照组,气管插管率低于对照组(P<0.05)。充分说明,对呼吸衰竭患者在进行常规治疗的同时,采用无创机械通气治疗,能够促使其临床症状得到显著改善。
综上所述,对呼吸衰竭患者采用无创机械通气治疗,能够促使其血气指标得到显著改善,临床症状明显缓解,气管插管率显著降低,促进患者预后,利于临床应用及推广。
参考文献
[1]武良权,杨健,仝春冉,等.序贯机械通气治疗慢性阻塞性肺疾病急性加重合并呼吸衰竭失败原因分析[J].中华结核和呼吸杂志,2018,41(9):714-717.
[2]张云霞,阮联英,王征军,等.重症肺炎伴呼吸衰竭患儿的临床治疗及VAP感染病原菌与危险因素分析[J].中华医院感染学杂志,2019,29(7):1102-1105.
[3]刘景刚,杨圣强,袁继印,等.经鼻高流量氧疗序贯治疗慢性阻塞性肺疾病机械通气患者的临床研究[J].中华急诊医学杂志,2019,28(4):459-462.
[4]谷玉雷,肖莉丽,裴辉,等.经鼻高流量湿化氧疗与无创正压通气治疗创伤性颈髓损伤合并急性呼吸衰竭的临床治疗对比[J].中华急诊医学杂志,2019,28(5):563-566.
[5]中国医师协会急诊医师分会,中国医疗保健国际交流促进会急诊急救分会,国家卫生健康委能力建设与继续教育中心急诊学专家委员会.无创正压通气急诊临床实践专家共识(2018)[J].中华急诊医学杂志,2019,28(1):14-24.
[6] Criner G J,Dreher M,Hart N,et al.COPD Home Oxygen Therapy and Home Mechanical Ventilation[J].Chest,2018,153(6):1499-1500.
[7]严重急性低氧性呼吸衰竭急诊治疗专家共识组.严重急性低氧性呼吸衰竭急诊治疗专家共识[J].中华急诊医学杂志,2018,27(8):844-849.
[8]王建华,胡贵芳,蒋世碧,等.无创机械通气对慢性阻塞性肺疾病合并呼吸衰竭患者睡眠、认知功能的影响[J].国际呼吸杂志,2018,38(19):1465-1469.
[9]张璐.CCU老年心力衰竭合并Ⅱ型呼吸衰竭患者使用无创呼吸机的安全管理[J].实用心脑肺血管病杂志,2018,13(A02):153-155.
[10]张琦婉,吴林柯.精细化护理干预在无创正压通气治疗慢性阻塞性肺疾病急性加重期合并呼吸衰竭中的效果观察[J].安徽医药,2018,22(3):573-576.
[11]秦浩,张馨文,张伟.Ⅱ型呼吸衰竭患者无创机械通气时行电子支气管镜检查的有效性及安全性评价[J].国际呼吸杂志,2018,38(18):1373-1376.
[12] Hirshberg E L,Bratton S L.Aftermath of Respiratory Failure: Recovery or Decline?[J].Critical Care Medicine,2018,46(4):648-649.
[13]李文峰,杨轲,邓兴臣,等.无创通气治疗慢性阻塞性肺疾病急性发作合并Ⅱ型呼吸衰竭的疗效及影响因素[J].海南医学,2018,11(13):1787-1789.
[14]徐遵礼,张前兴,朱建平,等.记忆合金环抱器治疗多发肋骨骨折合并急性呼吸衰竭的临床疗效分析[J].东南国防医药,2019,21(5):474-477.
[15]候诚,王镇,沈旭青,等.动脉血乳酸及早期乳酸清除率对COPD合并呼吸衰竭患者预后的评估价值[J].中国卫生检验杂志,2019,22(9):1095-1097.
[16] Roesthuis L,Hoeven H V D,Sinderby C,et al.Effects of levosimendan on respiratory muscle function in patients weaning from mechanical ventilation[J].Intensive Care Medicine,2019,45(10):1372-1381.
[17]張焕然,浦其斌,张京臣,等.急性呼吸衰竭患者拔管后序贯经鼻高流量通气的疗效分析[J].中华急诊医学杂志,2018,27(4):373-378.
[18] Esbensen K L.What Matters Most When Considering Noninvasive Ventilation for Patients With Do-Not-Intubate or Comfort-Measures-Only Orders?[J].Critical Care Medicine,2018,46(8):1367-1370.
[19]郭福燕,冉蕾,刘会霞,等.经鼻高流量湿化氧疗治疗手术机械通气拔管后急性呼吸衰竭及气道管理[J].国际呼吸杂志,2019,39(6):429-433
[20] Zhang R S,Lin L O,Hoppe I C,et al.Risk Factors for Perioperative Respiratory Failure following Mandibular Distraction Osteogenesis for Micrognathia: A Retrospective Cohort Study[J].Plastic and Reconstructive Surgery,2019,143(6):1725-1736.
(收稿日期:2020-03-06) (本文编辑:张爽)
