单纯吻合前瓣的改良式泪囊鼻腔吻合术治疗慢性泪囊炎
2020-06-08袁菁,汪锐,陈婷
袁 菁,汪 锐,陈 婷
0引言
慢性泪囊炎好发于中老年女性[1],农村及偏远地区多发[2],系由各类原因所致鼻泪管阻塞或狭窄引起,导致泪液潴留于泪囊,继发细菌感染,引起眼内炎症,造成泪道黏膜充血性水肿,形成恶性循环[3]。随病程延长,泪液浸渍面部或拭泪不当,引起面颊部湿疹性皮炎或下睑外翻,影响颜面部美观,造成眼部不适或心理障碍。且泪囊积脓可能造成眼部感染,易引发眼内炎、角膜溃疡等并发症[4]。对其治疗常围绕消除炎症、疏通泪道、恢复泪道功能展开,常应用泪囊鼻腔吻合术干预,但传统术式泪囊切口与鼻腔黏膜切口为“H”形,操作复杂,后瓣吻合难度大,费时,术中术后出血风险大,大多数患者主诉存在头痛、眼睑肿胀等不适感,不易于接受[5]。相对而言,改良泪囊鼻腔吻合术,单纯缝合前瓣,手术程序简化,易于操作,有助于提高手术成功率[6]。本研究对53例61眼慢性泪囊炎采用单纯吻合前瓣的改良式泪囊鼻腔吻合术,并与采用传统泪囊鼻腔吻合术的46例52眼进行对照,收到了较好的效果,汇报如下。
1对象和方法
1.1对象本研究为回顾性分析。收集2016-03/2018-07我院收治的行泪囊鼻腔吻合术的99例113眼慢性泪囊炎患者的临床资料。其中男23例26眼,女76例87眼,年龄35~75(50.5±7.6)岁,病程1~10(4.2±1.6)a。纳入标准:年龄>18岁;有明确溢泪、溢脓反复发作史;泪道冲洗确诊为慢性泪囊炎,下冲上返或上冲下返或原路返流或伴脓性分泌物;泪道探针探查见泪管一处或多处阻塞;非急性期;接受泪囊鼻腔吻合术;临床资料完善。排除标准:严重泪道外伤史;合并严重鼻炎、鼻腔肿瘤、鼻息肉、化脓性鼻窦炎等严重鼻部疾病;严重鼻中隔偏曲;角膜炎症;青光眼;翼状胬肉、眼睑外翻、重度肌无力及面神经麻痹者;先天性重度骨性鼻泪道狭窄;高血压、糖尿病;严重心脑血管疾病;全身血液系统疾病;无法耐受手术;临床资料不全者。按手术方式分为传统组(传统泪囊鼻腔吻合术,46例52眼)与改良组(单纯吻合前瓣的改良术式,53例61眼)。两组基础资料比较,差异无统计学意义(P>0.05,表1)。本研究经医院伦理委员审核通过,患者及家属均签署知情同意书。
1.2方法
1.2.1手术方法术前均完善检查,术前3d应用妥布霉素地塞米松滴眼液点眼,手术日妥布霉素地塞米松混合液冲洗泪道,鼻腔内应用呋麻滴鼻液洁鼻,收缩鼻腔血管,常规泪道冲洗,明确阻塞部位及程度。所有手术均由同一团队操作。改良组仰卧,常规消毒铺巾,术前盐酸丙美卡因滴眼液点结膜囊2~3次,含肾上腺素盐酸丙美卡因棉片塞入患侧鼻腔中鼻道前侧行表面麻醉处理,收缩鼻腔黏膜,鼻丘处至钩突后界鼻黏膜下注射利多卡因(10g/L)5mL浸润麻醉,无法配合者行插管全身麻醉,改良组鼻内窥镜直视下,中鼻道内中鼻甲附着前侧至鼻甲中部环形切开鼻黏膜约11mm×11mm,沿切口剥开并咬除鼻黏膜成瓣,暴露上颌骨额突、泪颌缝,电钻打孔,咬骨钳扩大骨窗约10mm×12mm,修整边缘,吸引器吸除鼻腔积液、积血,暴露术野,泪道探针确定泪囊内侧壁位置,鼻内镜指导下泪囊前瓣“[”形切开,骨窗内鼻黏膜前瓣“]”形切开,两前瓣大小相同,剪除泪囊、鼻黏膜后叶,泪道引流管自上下泪小管插入,经泪囊、鼻腔将两管引出鼻腔外,打结后留在鼻前庭,间断缝合鼻腔黏膜前瓣与泪囊前瓣,形成泪道前壁,吻合口喷洒少量凝血酶干粉末,打结固定,前壁缝线与泪囊前侧骨膜组织结扎,撑起新泪囊通道,泪道冲洗后缝合皮下组织及切口,单侧加压包扎。传统组自内眦鼻侧5mm、内眦腱上方5mm作皮肤切口,平行泪前嵴,偏颞侧弯曲呈弧形,长约15mm,达皮肤全层,分离皮下组织、肌肉,拉勾暴露泪前嵴、内眦腱,切开骨膜,以中鼻甲附着前缘为中心,作“H”形切口,切开鼻黏膜约12mm×15mm,分离骨膜瓣、鼻黏膜,暴露泪囊内侧壁,泪小点探针定位泪囊,内侧壁形成“H”形瓣,吸引器吸除鼻腔积液、积血,泪囊前后两瓣均与鼻腔黏膜瓣吻合,明胶海绵填塞吻合口。两组术后均常规全身应用抗生素3~5d,妥布霉素地塞米松滴眼液点眼,5次/d,2wk后更换为洛美沙星滴眼液,鼻腔滴呋麻滴鼻液洁鼻,2~3次/d,持续2wk,随后门诊每周冲洗泪道1~2次,持续4wk,2~3mo后拔出泪道插管。
1.2.2观察指标吻合口肉芽形成及鼻腔黏膜上皮化情况:术后1、3、6mo鼻内镜下观察两组吻合口周围肉芽组织形成及鼻腔黏膜上皮化情况,统计肉芽组织形成率、鼻腔黏膜上皮化率。吻合口大小:随访6mo,测定吻合口大小的变化,参照文献[7]测量方法,选取细杆状参照物置于吻合口,标记吻合口大小,并与标尺对照,测定数据,计算吻合口面积(骨窗、泪囊连接处通道面积)。手术并发症观察:统计两组术中、术后出血及其他相关并发症发生率。复发情况观察:两组均随访1a,统计随访期间复发率。
1.2.3疗效评估随访6mo评估疗效,参照文献[8]。治愈:溢泪症状消失,无眼部不适,泪道冲洗通畅,鼻内镜检查泪囊鼻腔吻合口上皮化良好,无肉芽组织及明显瘢痕;显效:溢泪症状减轻,无溢脓,泪道冲洗欠通畅,轻度返流,吻合口上皮化良好,吻合口周围见部分肉芽组织或瘢痕增生;无效:溢泪溢脓症状无改善,泪道冲洗不通畅,有返流,吻合口闭塞,周围见肉芽组织或瘢痕形成。统计治愈率。
表1 两组患者资料情况比较
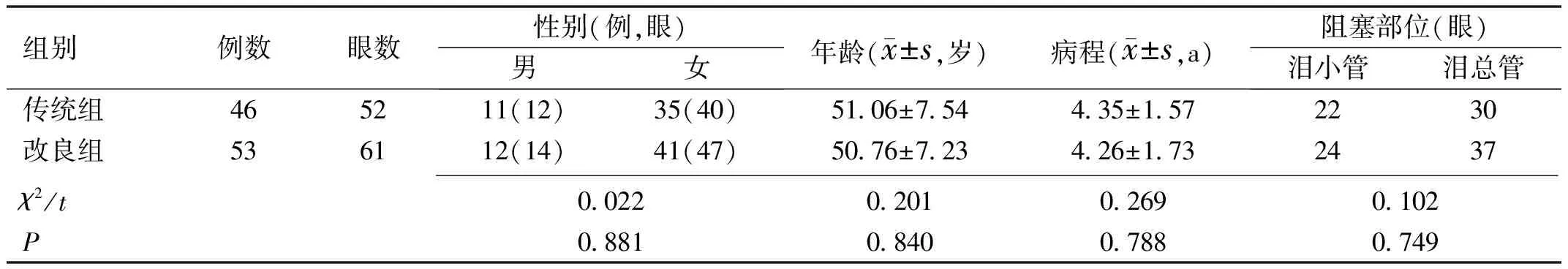
组别例数眼数性别(例,眼)男女年龄(x±s,岁)病程(x±s,a)阻塞部位(眼)泪小管泪总管传统组465211(12)35(40)51.06±7.544.35±1.572230改良组536112(14)41(47)50.76±7.234.26±1.732437 χ2/t0.0220.2010.2690.102P0.8810.8400.7880.749
注:传统组:传统泪囊鼻腔吻合术;改良组:单纯吻合前瓣的改良术式。

表2 两组随访6mo手术效果比较 眼(%)
注:传统组:传统泪囊鼻腔吻合术;改良组:单纯吻合前瓣的改良术式。
2结果
2.1两组随访6mo手术效果比较改良组随访6mo疗效优于传统组(U=3.012,P=0.003),总治愈率高于传统组(χ2=9.313,P=0.002),差异均有统计学意义,见表2。
2.2两组术后不同时间吻合口周围肉芽组织形成率及鼻黏膜上皮化率比较两组术后吻合口肉芽组织形成率、鼻黏膜上皮化率比较,差异均有统计学意义(OR=24.73,95%CI:12.61~16.83,P<0.001;OR=38.92,95%CI:24.31~35.49,P<0.001),见表3。
2.3两组术后6mo时间吻合口大小比较术后6mo改良组吻合口面积(25.63±4.76mm2)大于传统组(11.34±3.52mm2),差异有统计学意义(t=16.763,P<0.01)。
2.4两组手术并发症发生率比较改良组术后出血及总并发症发生率均低于传统组,差异均有统计学意义(P<0.05,表4)。
2.5两组随访1a复发率比较改良组随访1a复发4眼,复发率为6.6%(4/61);传统组随访1a复发10眼,复发率为19.2%(10/52),改良组复发率低于传统组(χ2=4.153,P=0.041),复发病例均重复行改良泪囊鼻腔吻合术后症状改善。
3讨论
经保守治疗无效慢性泪囊炎通常需采取手术治疗,泪囊鼻腔吻合术是目前临床公认治疗慢性泪囊炎的首选,疗效确切[9-10]。传统术式通过皮肤切口,直视下操作,术野大,术区暴露充分,效价高,易于开展[11]。但经典外路术式操作复杂,术中出血多,需行泪囊前后瓣与鼻黏膜吻合,后瓣缝合难度大[12];术中需切断内眦韧带,可能损伤眼轮匝肌,为避免出血通常需填充纱条,刺激局部易引起肉芽组织增生,造成瘢痕化或纤维组织增生,引起吻合口狭窄或阻塞,导致手术失败[13],同时术后取出纱条可能增加出血风险[14]。此外,切除内眦韧带术后组织反应大,水肿严重,恢复速度慢,面部瘢痕难以消退,影响颜面部美观,且造骨孔相对费力,可能导致骨孔过小、血凝块阻塞等影响手术效果[15]。随后较多文献报道配合鼻泪管支架、激光等改进传统术式,收效尚可[16-17],但基于手术条件或经济因素的制约,此类术式难以在基层医院开展。
基于此背景,本研究对传统泪囊鼻腔吻合术进行改进,围绕减少术中出血、简化手术程序、维持术后吻合口宽敞等展开,术中单纯吻合前瓣,操作简单,无需纱条填塞,可减少术中及术后出血[18]。具体改良如下:(1)采用咬骨钳法制作骨孔,避免骨凿法声响大、头部振动等缺陷,自鼻上方骨瓣即泪囊凹最薄区域制作骨孔,利用咬骨钳扩大骨窗,轻力转动即可顶起鼻黏膜,对鼻黏膜损伤小,出血少,不会引起头部振动[19];(2)应用单纯前瓣吻合,泪囊与鼻黏膜前瓣作对应“[”“]”切口,不损伤内眦韧带,不干扰眼轮匝肌泪囊泵活动,泪囊下端不留死腔,切开泪囊壁后完善检查,避免伤及泪总管入口,直接行泪囊前叶、鼻黏膜吻合,整齐对位,向前翻转缝合吻合口更宽敞,同时对附近组织压迫存在压迫止血作用,外翻后黏膜光滑可防止术后肉芽组织增生[20];(3)配合置入导管避免吻合口周围组织过度增生导致吻合口闭塞,既可止血引流,同时支撑、固定吻合瓣,有利于新吻合通道形成。有学者认为,泪囊鼻腔吻合术中不建议置管,避免增加操作难度,延长手术时间,引起鼻腔不适[21]。我们认为,泪道置管存在一定的必要性:(1)通过环形置管可避免术中切除鼻黏膜修复时瘢痕挛缩引起吻合口闭塞,扩张支撑吻合瓣,减少泪囊、鼻黏膜吻合口张力,避免血凝块及肉芽组织堵塞吻合口;(2)泪道置管有利于促成泪道黏膜上皮化,对维持新泪道通道有支撑效应;(3)通过置管可扩张吻合瓣、狭窄或阻塞泪小管、泪总管,起到扩张引流效应[22-23]。本研究发现改良组手术治愈率优于传统组,这与Staniszewski等[24]结论相同,同时还发现,改良组随访不同时间鼻腔黏膜上皮化率高于传统组,肉芽组织形成率低于传统组,术后6mo吻合口面积较传统组大,证实改良术式手术治愈率高,可促进鼻腔黏膜上皮化,避免肉芽组织增生及吻合口狭窄,分析主要与改良术式改良骨孔制作方式,仅吻合泪囊前瓣,妥善处理吻合口周围黏膜,不损伤内眦韧带,配合泪道置管抑制肉芽组织增生,促进鼻腔黏膜上皮化,维持吻合口宽敞,防止吻合口狭窄或堵塞,进而提高手术效果。Dharmasena等[25]认为,改良术式可减少泪囊鼻腔黏膜吻合术术中出血。本研究中改良组术中出血发生率较传统组低,与上述结论一致,但差异未呈现统计学意义,可能与本研究样本数量较少所造成统计学偏倚有关。一般术中出血多来源于内眦动静脉、骨板及鼻黏膜,改良术式术中避免误伤内眦动静脉,且改良造骨孔方式可减少术中鼻黏膜出血及骨板出血。我们还发现改良组术后出血及总并发症发生率较传统组低,这与唐林甫等[26]研究结果相同,考虑改良术式配合置管及明胶海绵止血结扎,可减少术中出血,同时术中及时清除分泌物及血凝块,维持吻合口宽敞可减少相关并发症发生。此外,随访1a发现改良组复发率较传统组低,主要与改良术式可维持吻合口通畅,减少吻合口狭窄发生风险有关。

表3 两组术后不同时间吻合口周围肉芽组织形成率及鼻黏膜上皮化率比较 例(%)
注:传统组:传统泪囊鼻腔吻合术;改良组:单纯吻合前瓣的改良术式。aP<0.05vs改良组。

表4 两组手术并发症发生率比较 眼(%)
注:传统组:传统泪囊鼻腔吻合术;改良组:单纯吻合前瓣的改良术式。
本研究样本量少,且为回顾性研究,随访时间短,尚未明确改良术式治疗慢性泪囊炎的远期价值,存在一定的局限性,后续尚需进一步扩充样本量,延长随访时间,展开多中心双盲研究验证其可行性。
