屈光参差儿童单眼配戴角膜塑形镜后调节功能的变化
2020-06-08刘俐娜钟兴武胡施思罗静红陈永青
刘俐娜,钟兴武,胡施思,罗静红,陈永青
0引言
角膜塑形镜对于近视的控制效果已经得到了越来越多证实[1-3],然而其控制近视的机制尚未阐明,究竟是调节、像差等机制,抑或是周边屈光度的改变主导着其近视控制作用,目前仍不明确[4-5]。调节滞后可以导致周边视网膜远视性离焦,并且调节力不能精确的使用,从而造成视网膜上难以获得清晰的物像[6],这两者均可造成近视的发生与发展,而调节功能的检测与近距离用眼、用眼负荷、户外活动等多种因素有关,既往的研究中多为双眼同时配戴角膜塑形镜,不能排除戴镜前后不同的环境因素对研究结果的影响,而对单眼近视患者配戴角膜塑形镜的调节研究更是未见报道。本研究通过屈光参差儿童单眼配戴角膜塑形镜的自身对照设计,将各种近视高危因素很好的匹配,极大减少了研究偏倚和误差,以研究单眼近视患者配戴角膜塑形镜前后调节功能的变化,探讨调节在角膜塑形镜控制近视进展中的机制。
1对象和方法
1.1对象选取2016-09/2018-09在海南省眼科医院门诊就诊的单眼配戴角膜塑形镜的屈光参差青少年22例44眼,年龄8~13(平均11.5±1.60)岁。将配戴角膜塑形镜的眼作为戴镜组(22眼),未作处理的另一眼作为未戴镜组(22眼)。戴镜组戴镜前球镜度数-1.50~-4.25D,柱镜度数0~-1.50D,平均等效球镜度数-2.75±1.16D(球镜度+1/2柱镜度);未戴镜组戴镜前球镜度数-0.50~+0.75D,柱镜度数0~-0.5D,平均等效球镜度数-0.10±0.32D,因未戴镜组的裸眼视力在0.8及以上,故未作任何处理。入选标准:(1)年龄8~18岁;(2)矫正视力≥1.0;(3)无角膜塑形镜验配禁忌证;(4)近3mo未做过调节功能训练等各种视力康复训练。排除标准:(1)斜弱视患者;(2)既往有眼病手术史和外伤史;(3)既往配戴角膜接触镜;(4)既往有神经、精神疾患史;(5)有影响眼健康的全身疾病;(6)不能规律随访者。本研究遵循《赫尔辛基宣言》,经我院伦理委员会审批通过。所有患者及家长均被告知研究内容并签署知情同意书。
1.2方法
1.2.1一般检查配戴角膜塑形镜前,常规进行眼前后节检查,排除眼部急慢性炎症、干眼和其他接触镜配戴禁忌证,询问家族史,排除角膜塑形镜验配禁忌证(如活动性炎症、重症干眼、睑板腺功能障碍、角膜变性等)及癔症等精神性疾病。
1.2.2镜片验配及复诊所有患者根据角膜地形图检查结果试戴角膜塑形镜,试戴30min后行荧光素染色,裂隙灯下评估镜片的配适状态,确定镜片参数。本组患者配戴的角膜塑形镜均为同一品牌。嘱患者夜戴镜持续8~10h,分别于戴镜后第1d,1wk,1、3、6、9、12mo复诊1次,如果眼部有异常症状则随时复诊。复诊项目:裂隙灯下检查眼前节情况、裸眼视力、眼压、角膜地形图。戴镜前及戴镜后1a进行未戴镜组主觉验光、戴镜组屈光度(真实等效球镜度)、两组单眼调节幅度、调节灵敏度和调节反应的测量。所有复诊项目的测量时间均于早晨取下镜片后2h内完成。
1.2.3屈光度增长值计算戴镜1a后选初次验配时最佳试戴片试戴并进行验光,所得的戴镜验光值与初次同参数试戴片戴镜验光值进行比较,即戴镜1a后的屈光度增长数值。
1.2.4调节幅度患者配戴全矫眼镜,使用推进法测定调节近点,遮盖单眼,在明亮的室内光照明下,采用标准对数近视力表,以25cm处最佳近视力的上一行作为注视视标,将视标由远至近沿视轴缓慢移动,以视标出现首次持续性模糊为调节近点判断点,此时视标离角膜平面的距离为调节近点距离,测量3次,取平均值。所有检查均由同一有经验的医师进行。双眼分别测量、记录。本研究取调节幅度的屈光度进行研究。
1.2.5调节灵活度患者配戴全矫眼镜,视标大小、位置同上,遮盖单眼,让患者手持近视力表,然后将±2.00D的翻转镜片交替置于患者眼前,要求患者努力看清视标,先通过+2.00D的镜片看清视标,然后马上翻转至-2.00D的镜片再看清视标。±2.00D各看清1次为1周,按在1min内看清的周数记录为cyc/min。双眼分别测量、记录。
1.2.6调节反应测量患者配戴全矫眼镜,普通光照明下按照MEM法测量:40cm距离进行动态检影。嘱患儿持续注视检影镜上阅读卡片,快速中和影动,测量3次,计算平均值。要求测量时中和镜片放置后迅速判断影动方向。双眼分别测量、记录。
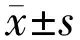
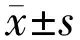

组别时间裸眼视力(LogMAR)调节幅度(D)调节灵敏度(cyc/min)调节反应(D)戴镜组戴镜前0.80±0.2111.25±3.159.25±3.381.35±0.26戴镜后12mo-0.02±0.0515.63±1.6614.63±1.580.62±0.29 t16.943.632.832.57P<0.01<0.010.010.02未戴镜组戴镜前0.02±0.0515.48±2.1715.21±2.570.67±0.23戴镜后12mo0.16±0.2215.21±2.0314.48±2.310.72±0.31 t3.810.470.340.17P<0.010.650.740.87
注:戴镜组:配戴角膜塑形镜的眼;未戴镜组:未作处理的另一眼。
2结果
2.1屈光度配戴角膜塑形镜前,戴镜组和未戴镜组屈光度分别为-1.00~-4.75(-2.75±1.16)D和-0.50~+0.75(-0.10±0.32)D,戴镜12mo后,未戴镜组的平均屈光度为-0.75±0.35D,戴镜组的平均屈光度为-2.90±1.29D,戴镜组屈光度(真实等效球镜度)增长了-0.15±0.22D(t=2.90,P<0.01),未戴镜组屈光度增长了-0.65±0.39D(t=4.24,P<0.01)。两组间屈光度的变化差异有统计学意义(t=5.30,P<0.01)。
2.2裸眼视力配戴角膜塑形镜后12mo的裸眼视力明显高于戴镜前(P<0.01),也高于未戴镜组(t=3.92,P<0.05),差异均有统计学意义。配戴角膜塑形镜前的裸眼视力明显低于未戴镜组(t=16.53,P<0.05)。未戴镜组12mo后的裸眼视力低于初始视力,差异有统计学意义(P<0.01), 见表1。
2.3单眼调节幅度配戴角膜塑形镜后12mo的单眼调节幅度明显高于戴镜前(P<0.01),与未戴镜组无统计学意义(t=0.75,P=0.46)。配戴角膜塑形镜前的单眼调节幅度明显低于未戴镜组(t=4.13,P<0.01)。未戴镜组12mo后的调节幅度与初始值无统计学意义(P>0.05),见表1。
2.4单眼调节灵敏度配戴角膜塑形镜后12mo的单眼调节灵敏度明显高于戴镜前(P<0.05),与未戴镜组无统计学意义(t=0.38,P=0.71),配戴角膜塑形镜前的单眼调节灵敏度明显低于未戴镜组(t=3.90,P<0.01)。未戴镜组12mo后的调节灵敏度与初始值无统计学意义(P>0.05),见表1。
2.5调节反应配戴角膜塑形镜后12mo的调节滞后量明显小于戴镜前(P<0.05),与未戴镜组无统计学意义(t=0.61,P=0.55),配戴角膜塑形镜前的单眼调节滞后量明显大于未戴镜组(t=2.80,P=0.01)。未戴镜组12mo后的调节反应与初始值无统计学意义(P>0.05),见表1。
3讨论
在青少年近视进展的研究中,除了公认的遗传及环境因素外,周边视网膜的远视性离焦也是造成近视增长的主要原因之一[7-8]。调节滞后可以导致周边视网膜远视性离焦,大部分的近视患者由于调节反应较差,注视近距离时使用的调节力减少,更易形成调节滞后[9]。有研究认为调节功能的下降,例如调节滞后量增加、调节灵活度降低、调节不持久等与近视进展有一定联系[10-11]。
角膜塑形镜已被越来越多的研究明确证实可以有效控制近视发展[1-3],但其控制近视的机制仍然不够明确。Hiraoka等[5]研究发现角膜塑形镜配戴后像差出现了显著变化,这可能与调节的变化有关,还有研究发现配戴角膜塑形镜后,眼内出现了负球差,这可能与调节反应增加有关[12]。视觉质量特别是像差在配戴角膜塑形镜后的改变可能与调节反应增加密切相关,被认为是角膜塑形镜控制近视进展的重要因素。因此推测,调节功能的改善可能是角膜塑形镜控制近视进展的其中一个重要机制。但调节功能的检测往往受不同患者之间或戴镜前后不同的用眼习惯和户外活动等多种因素的不同而影响其结果变化的可靠性,对单眼近视患者配戴角膜塑形镜进行调节功能的研究对比可以将各种近视高危因素很好的匹配,从而得出更有利的依据。
我们在研究中发现配戴角膜塑形镜后的调节幅度和调节灵敏度较戴镜前明显提高,调节滞后明显减少,调节反应更准确,这与Kate等[13]研究发现配戴角膜塑形镜后20mo后的调节滞后降低比配戴普通隐形眼镜的近视患者更明显,从而有效地控制近视的发展相一致。朱伟根等[14]对配戴角膜塑形镜3mo的青少年近视患者进行眼调节的动态测量,发现配戴角膜塑形镜后的眼调节幅度增加,调节滞后量减少。于璐等[15]研究也发现近视儿童双眼配戴角膜塑形镜后的调节幅度和调节灵敏度得到了有效的改善,而朱梦钧等[16]在跟踪观察2a研究中也发现双眼配戴角膜塑形镜儿童调节幅度提高,Yang等[17]在研究中也得出了同样的结果,但所有的研究均为双眼配戴角膜塑形镜后进行的研究,不能排除戴镜前后不同的环境因素对研究结果的影响,本研究为屈光参差儿童单眼配戴角膜塑形镜的自身对照设计,将各种近视高危因素很好的匹配,更有临床价值。
单眼近视屈光参差戴镜前未矫正或由于对侧眼为正视眼及融像困难不常戴框架眼镜,由于视近时单眼近视组使用调节较少或根本不用调节,调节需求减少,导致调节下降,配戴角膜塑形镜后随着调节需求的增加促进了调节力的增强。角膜塑形镜降低了周边视网膜的远视性离焦,改善了周边视网膜的成像质量,从而提高了调节的灵敏度,增加了调节的精准性,减少了调节滞后量,增加了调节幅度。配镜角膜塑形镜后眼表面形态的不规则性增加会导致泪膜质量下降,视网膜成像质量下降[18],同时角膜由戴镜前的扁长形变为戴镜后的扁圆形,这可使全眼球差增大,另外有可能出现的镜片偏位可使矫治区与光学区偏差,进而导致彗差增大;这两者是高阶像差的主要组成成分,而且有效光学区会较设计值小,这些变化均会降低眼视网膜成像质量[18-20],继而影响调节的准确性。但我们研究中发现单眼近视屈光参差戴镜组的调节功能较戴镜前明显改善,且与对侧未戴镜组差异并无统计学意义,均在正常值范围,这说明配戴角膜塑形镜后像差的增加并不十分显著,对调节的影响程度并不明显。而杜显丽等[20]研究发现角膜塑形镜矫正后视觉质量虽轻度下降,但并不影响患者的日常视觉需求一致。
未戴镜对侧眼的屈光度在1a后呈现出了轻度近视的屈光状态,但是调节幅度、调节灵敏度和调节反应并未出现明显的下降,在近视发生发展的过程中,Vidhyapriya等[6]也认为对于正视眼来说眼的调节滞后增加会使视网膜成像模糊,从而影响视觉质量,引起近视的发生。而Mutti等[21]研究发现在发展为近视前,和发生近视的这一年,调节滞后度均正常并未出现变化,近视发生后其调节滞后度增加,认为调节滞后所致的视网膜离焦可能是近视发生的结果而非原因。而Rosenfield等[22]发现近视稳定者的凋节滞后度更大,认为青少年近视发展阶段不一定伴有视近时调节反应水平的降低。我们的研究中发现未戴镜眼在1a后虽然出现了轻度的近视,但调节滞后并未增加,仍在正常范围内,这与Mutti等[21]和Rosenfield等[22]的研究结果一致。同时调节幅度和调节灵敏度也未出现下降,维持着正常的调节功能。
角膜塑形镜矫正单眼近视屈光参差在戴镜前单侧近视眼的调节幅度和灵敏度明显低于对侧眼,但在戴镜后12mo明显提高,且与对侧眼无差异,均在正常值范围,说明单眼近视屈光参差患者配戴角膜塑形镜,不仅可以获得清晰的视力,双眼的裸眼视力接近且能保持清晰视觉,并且它还能更有效地减少单眼近视的调节滞后量并使之趋于正常化,增加调节幅度和灵敏度使患者的调节功能得到改善,更好地控制近视进展。
