不同病因急性脑梗死患者静脉溶栓治疗的疗效分析
2020-06-08蔡智立何奕涛付学军邹良玉李卓星周致帆陈思言王倩郭毅
蔡智立,何奕涛,付学军,邹良玉,李卓星,周致帆,陈思言,王倩,郭毅
在我国,急性脑梗死约占全部卒中的80%[1],急性脑梗死治疗的最有效措施在于尽早开通闭塞血管,挽救缺血半暗带。目前急性脑梗死超早期采用的治疗方法主要有静脉溶栓、动脉溶栓、动静脉联合溶栓、机械取栓等,对发病4.5 h以内的患者,2018年国内外急性缺血性脑卒中诊治指南仍推荐应用rt-PA静脉溶栓作为治疗的首选方法[2-3],而且溶栓时间越早,获益越大[4]。rt-PA静脉溶栓治疗后的早期,大部分患者神经功能缺损症状都能获得改善或保持稳定,但也有小部分患者早期出现神经功能恶化,而对于不同病因所致的脑梗死患者采用rt-PA静脉溶栓的有效性和安全性目前尚无一致结论。本研究通过回顾性分析对不同病因脑梗死静脉溶栓早期疗效及出血转化率进行对比,为不同病因脑梗死静脉溶栓治疗提供参考和依据,报道如下。
1 研究对象与方法
1.1 研究对象 回顾性纳入2015年9月-2019年9月在深圳市人民医院神经内科住院接受rt-PA静脉溶栓的脑梗死患者。纳入标准:①年龄≥18岁;②有神经功能缺损症状,符合溶栓适应证并接受标准剂量rt-PA静脉溶栓治疗。排除标准:①静脉溶栓后动脉桥接治疗的患者;②各种原因导致静脉溶栓未能完成的患者;③既往有卒中病史且此次发病前mRS评分>2分患者;④7 d内死亡或临床资料不完整的患者;⑤最终诊断为类卒中的患者。
1.2 研究方法
1.2.1 分组方法 按照2011年中国缺血性卒中分型(Chinese Ischemic Stroke Subclassification,CISS)标准[5]分为:大动脉粥样硬化型(large-artery atherosclerosis,LAA)组、心源性(cardiogenic stroke,CS)组、穿支动脉疾病(penetrating artery disease,PAD)组、其他病因(other etiology,OE)组和病因不确定(undetermined etiology,UE)组5组。并按患者年龄分为≤55岁组,56~79岁组,≥80岁组进行年龄分层研究。
1.2.2 基线资料的收集 入组患者的基线资料包括年龄、性别、吸烟史、高血脂史、高血压史、糖尿病史、心房颤动史、发病至溶栓的时间、溶栓前及溶栓后24 h、7 d的NIHSS评分。
1.2.3 疗效及安全性评价 溶栓有效性的评估标准参照美国国立神经疾病与卒中研究院的标准[6],根据患者溶栓后24 h、溶栓后7 d较溶栓前NIHSS评分降低≥4分或NIHSS评分降至0分为早期有效,否则视为无效。溶栓的安全性于溶栓24 h后复查头颅CT,依据欧洲协作性急性卒中研究-2(European Cooperative Acute Stroke Study Ⅱ,ECASS Ⅱ)标准评估复查CT的出血转化情况[7]。
1.3 统计学方法 选择SPSS 20.0软件处理数据信息,计量资料符合正态分布的使用表示,组间比较采用单因素方差分析,其中组间差异有统计学意义进一步应用LSD方法两两比较;非正态分布的采用中位数(四分位数间距)描述,非正态分布的变量应用多个独立样本的Kurskal-Wallis H检验;计数资料使用频数或百分比(%)表示,采用行x列表资料χ2检验或Fisher精确概率法进行组间比较,其中组间差异有统计学意义者进一步应用χ2分割法进行多样本率的多重比较。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 共纳入深圳市人民医院神经内科住院接受rt-PA静脉溶栓治疗的所有患者306例,排除1例最终确诊类卒中患者、12例行动脉桥接治疗患者、7例资料不完善患者、3例在溶栓7 d内死亡患者,最终纳入研究对象共283例,其中LAA组128例(45.23%),CS组65例(22.97%),PAD组55例(19.43%),OE组13例(4.59%),UE组22例(7.77%)。各组间性别、吸烟史、发病至溶栓的时间方面差异无统计学意义,而年龄、心房颤动史、高血脂史、高血压病史、糖尿病病史、NIHSS评分差异具有统计学意义(表1),其中OE组年龄低于LAA组(P=0.021)、CS组(P=0.008)、PAD组(P=0.014)、UE组(P=0.038)。
2.2 溶栓后24 h及7 d时的有效率 rt-PA静脉溶栓后24 h有效率各组间整体差异有统计学意义(χ2=6.96;P=0.008)。进一步两两比较:PAD组与UE组、OE组、CS组比较,差异有统计学意义,P值分别为0.015、0.008、0.004;LAA组与UE组、OE组、CS组比较,差异有统计学意义,P值分别为0.032、0.011、0.009;UE组与OE组、CS组比较差异有统计学意义,P值分别为0.031、0.019。rt-PA静脉溶栓7 d后有效率最高为PAD组,其次依次为LAA组、UE组、OE组、CS组,组间比较差异有统计学意义(χ2=6.24;P=0.012),进一步两两比较显示PAD组与CS组差异有统计学意义(P=0.009),其余组间差异无统计学意义(表2)。
2.3 各病因组急性脑梗死患者溶栓后出血转化比较 分别比较5组患者rt-PA静脉溶栓后24 h复查头颅CT显示出血转化的比例,经统计数据发现,283例溶栓患者中共有23例(8.13%)发生出血转化,其中PAD组最低,其次依次为LAA组、OE组、UE组、CS组,组间比较差异有显著性(χ2=7.24;P=0.007),进一步两两比较:PAD组与LAA组、OE组、UE组、CS组比较有统计学差异,P分别为0.025、0.018、0.004、0.001;CS组与LAA组、OE组、UE组比较有统计学差异,P分别为0.005、0.012、0.021(表3)。
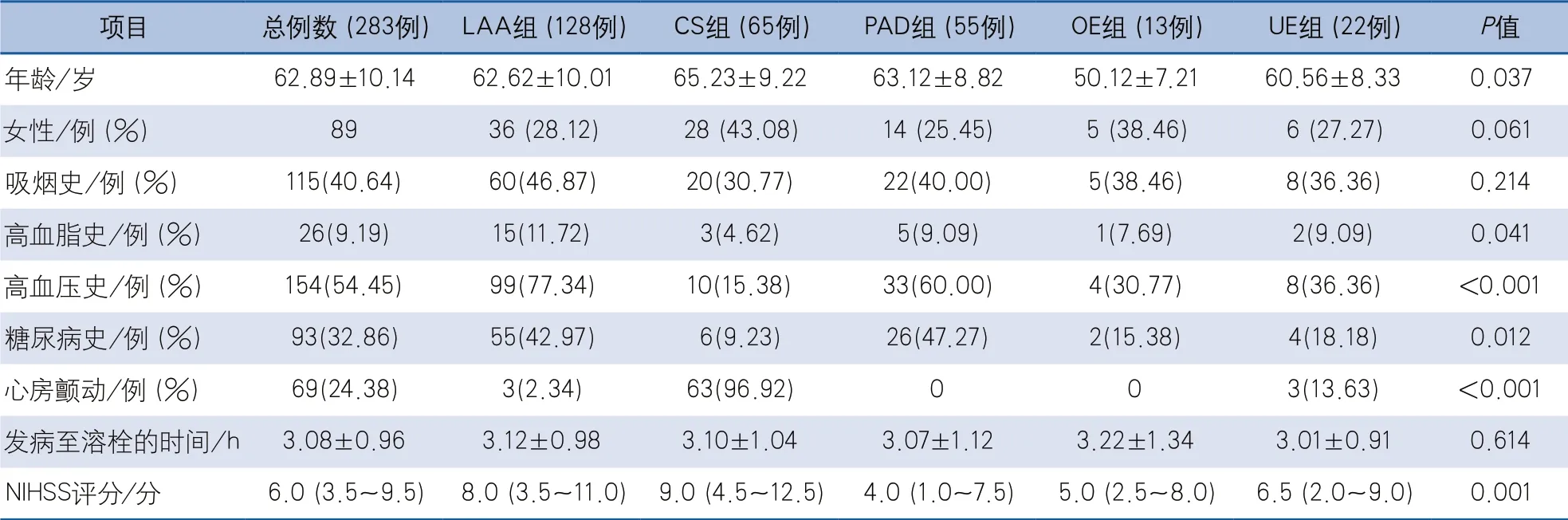
表1 静脉溶栓患者的一般资料特征
2.4 不同年龄分层静脉溶栓有效性和安全性分析 分别比较各年龄组患者之间的溶栓有效率,其中≤55岁组113例,56~79岁组143例,≥80岁组27例。经统计数据发现,3组患者溶栓24 h的有效率≤55岁组最低,56~79岁组最高,但组间比较差异无统计学意义。溶栓7 d后≤55岁组有效率最高,≥80岁组有效率最低,组间比较差异有统计学意义(χ2=7.91;P=0.019),进一步两两比较:≤55岁组和≥80岁组比较差异有统计学意义(P=0.013)。在溶栓后出血转化方面,组间比较差异有统计学意义(χ2=8.05;P=0.005),进一步两两比较:≥80岁组与≤55岁组、56~79岁组比较差异具有统计学意义,P分别是0.002和0.006(表4)。
3 讨论
脑梗死病因众多,2011年我国学者高山等人在TOAST分型的基础上提出的关于缺血性卒中的另一个病因学分型——CISS分型,此分型更科学、详细地阐述了脑梗死的发病机制,也更符合我国患者的特点。本研究中大动脉粥样硬化型患者高脂血症、高血压、糖尿病比例明显高于另外4组病因组患者,而这些因素是导致动脉粥样硬化最主要的危险因素。穿支动脉疾病患者的NIHSS评分较低,此类患者多为孤立性梗死,一般梗死面积较小,因而神经功能缺损症状较轻[8]。而心源性栓塞患者的NIHSS评分相对较高,可能是由于心源性血栓体积较大,常堵塞颅脑大血管,而且血栓突然掉落,颅内血管未能形成侧支循环,因此心源性栓塞在所有类型脑梗死中起病最急,病情迅速到达高峰,神经功能缺损程度远远高于非栓塞性脑梗死[9-10]。
本研究显示急性脑梗死rt-PA静脉溶栓后24 h有效例数为129例(45.58%),说明rt-PA溶栓能够迅速改善部分患者的神经功能缺损症状。其中穿支动脉疾病有效率最高,24 h后为63.64%,7 d后为72.73%,可能是由于此类病变患者入院时神经功能缺损程度相对较轻,患者容易完全恢复正常[11],国外也有研究也显示穿支动脉疾病组脑梗死静脉溶栓有良好的效果[12-13]。24 h时及7 d后有效率最低为心源性栓塞,与Wang等的研究结果类似[14],可能与心源性栓塞患者一般堵塞大血管,栓子大、难溶解,侧支循环建立差,缺血半暗带小等因素导致病情严重相关[12,15]。但也有另外的研究认为心房颤动患者静脉溶栓的早期有效率更高、临床结局更好[16-17],与本研究结论不同。因本研究的局限性,没有收集患者90 d后的预后信息,所以心房颤动对静脉溶栓疗效的影响仍需进一步探索。其他病因型24 h后有效率也较低(23.08%),此类型患者静脉溶栓有效率的研究相对较少。在本研究中其他病因型效果欠佳且平均年龄较小,可能原因是本研究所在的城市是一所年轻的移民城市,市民的平均年龄约32岁,在其他病因型里面大部分患者为青年卒中,其病因大都为夹层动脉瘤、血管炎、结缔组织病、血管畸形等原因,而此类患者血栓结构成分可能不同于普通血栓,在早期可能对rt-PA溶栓效果欠佳,而这也可能是本研究中≤55岁组的青年卒中患者24 h溶栓有效率较低的原因。但是在溶栓7 d后,≤55岁组的青年卒中溶栓有效率最高,≥80岁组患者有效率最低,与既往国内外研究类似,可能原因是越年轻的患者,脑组织功能的代偿能力越强,随着时间的推移,神经功能恢复得越好。
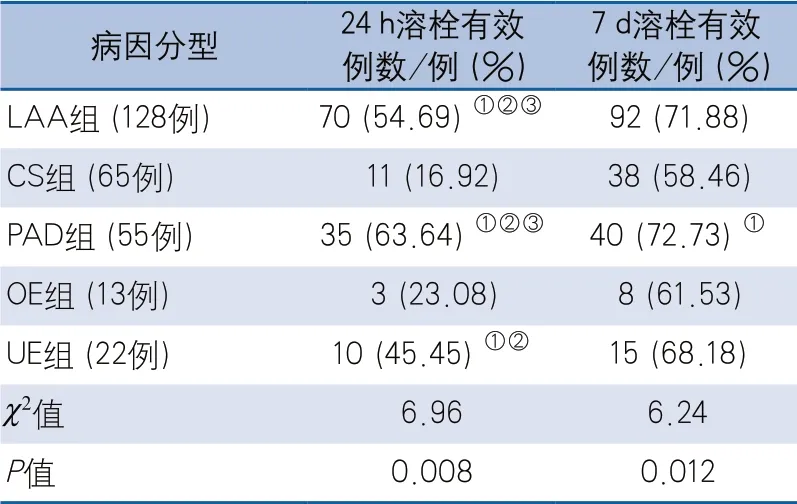
表2 不同病因组脑梗死患者溶栓24 h、7 d时有效率比较

表3 病因不同组脑梗死患者溶栓后24 h出血转化比较

表4 不同年龄分层静脉溶栓效果及出血转化比较
在溶栓安全性方面,本研究发现穿支动脉组出血风险也相对较小,这可能与小血管病变患者有着较小的梗死面积相关[18-19]。国外有很多研究认为心源性栓塞患者溶栓后早期再灌注容易发生症状性出血转化[20-23]。在本研究中,心源性脑梗死组患者出血转化比例也最高(18.46%),可能的原因为心源性脑梗死一般会堵塞大血管,且突发起病,其本身血管大多起病前并无狭窄等病变,其侧支循环尚未来得及建立,因此患者梗死面积大,血管壁破坏严重,当血管再通出现再灌注时,易致脑出血。≥80岁患者出血转化的风险为14.81%,显著高于其余两组,也高于美国国立神经疾病与卒中研究院研究的6.4%,分析可能原因有:①年龄越大,合并心房颤动的风险越大[8],从而出血转化的风险越大;②≥80岁患者脑小血管病变发病率高,存在脑微出血的可能性较大,脑微出血可能会引起溶栓后脑出血,故目前国内外指南中指出少量的脑内微出血是静脉溶栓的相对禁忌证,而本研究中所有患者溶栓前均未行MRI的SWI序列检查,未能将脑内微出血的患者排除在外;③≥80岁患者脑白质疏松较严重,国内有学者认为脑白质疏松是静脉溶栓后出血转化的独立危险因素[24]。
综上所述,在临床工作中,对符合适应证的急性脑梗死患者应积极进行静脉溶栓治疗。虽然穿支动脉病变组患者神经功能缺损症状较轻,溶栓后相对出血风险也小,在溶栓时应该有更积极的态度。而对于入院时符合溶栓适应证但症状较重的心源性栓塞患者,应遵循指南进行静脉溶栓,但应提前告知患者家属溶栓后脑出血风险相对较高。而对于≥80岁患者,条件允许的情况下可在溶栓前行SWI成像检查排除颅内微出血较多的患者。本研究不足之处为随访时间过短,对远期疗效的观察有所欠缺,且未将大动脉粥样硬化型患者进一步亚组分析,下一步研究会延长患者的随访时间,收集更完整的临床数据,进一步扩大样本量和亚组分析来比较不同病因的急性脑梗死患者rt-PA静脉溶栓的疗效及安全性。
【点睛】对于不同病因分型的急性脑梗死患者,rt-PA静脉溶栓后穿支动脉疾病患者疗效最好,心源性患者疗效最差;患者越年轻,溶栓疗效越好,出血转化风险越小。
