小柴胡汤加减治疗慢性阻塞性肺疾病急性加重期临床观察
2020-06-05赵蜀坪钟红卫
赵蜀坪,钟红卫
(1.西南医科大学,四川 泸州 646000;2.西南医科大学附属中医医院,四川 泸州 646000)
慢性阻塞性肺疾病急性加重(AECOPD)是指患者呼吸症状急性恶化,需要额外治疗[1],是慢性阻塞性肺疾病患者死亡的重要原因。据最新资料显示,我国慢阻肺总死亡人数占全球慢阻肺死亡总人数的31.1%[2],严重威胁人民健康。钟红卫教授采用小柴胡汤加减联合西医常规治疗痰热壅肺型AECOPD,取得较好临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
收集2017年10月-2019年3月,西南医科大学附属中医医院呼吸科、老年病科收治的证属痰热壅肺的AECOPD患者72例,随机将其分为对照组(西医常规治疗组)和治疗组(西医常规治疗+中药组),每组36例。其中对照组男24例、女12例,平均年龄(58+11.85)岁;治疗组男26例、女10例,平均年龄(57+12.14)岁。两组患者在性别、年龄、肺功能分级、中医证候积分、CAT评分、中性粒细胞百分比和超敏C反应蛋白水平等方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 参照中国AECOPD诊治专家组制定的《慢性阻塞性肺疾病急性加重(AECOPD)诊治中国专家共识(2017年更新版)》[3],其中COPD诊断标准:①有呼吸困难(进行性加重,常活动时加重,持续存在)、慢性咳嗽(间歇性或无症状,反复发生的喘息)、慢性咳痰等症状;②伴有宿主因素(如基因因素、先天性/发育异常等),吸烟,家庭烹调时产生的油烟或燃料产生的烟尘,执业粉尘,蒸汽,烟尘,气体或其他化学物质等危险因素;③肺功能:吸入支气管扩张剂后,FEV1/FVC<0.7。AECOPD诊断标准:COPD患者出现呼吸道症状急性恶化,导致需要额外的治疗。
1.2.2 肺功能分级标准 参照中华医学会呼吸病学分会慢性阻塞性肺疾病组制定的《慢性阻塞性肺疾病诊治指南(2013年修订版)》中的肺功能分期标准[4]:GOLD1轻度:FEV1≥80%预计值;GOLD2中度:50%≤FEV1<80%预计值;GOLD3重度30%≤FEV1<50%预计值;GOLD4非常重度:FEV1<30%预计值。
1.2.3 中医证候诊断标准 参照《慢性阻塞性肺疾病中医证候诊断标准(2011版)》[5]中的痰热壅肺证型诊断标准:①咳嗽或喘息气急;②痰多色黄或白黏,咯痰不爽;③发热或口渴喜冷饮;④腹胀,大便秘结;⑤舌红、苔黄或黄腻,脉数或滑数。
凡具备前2项,3-5项中有2项,可诊断为痰热壅肺证型。
1.2.4 纳入标准 ①符合AECOPD西医诊断标准;②符合中医痰热壅肺证型诊断标准;③年龄40~80岁,男女不限;④签署知情同意书,依从性良好。
1.2.5 排除标准 ①其他原因如肺炎、支气管扩张、哮喘、肺结核等所致咳嗽、咯痰、喘息等;②合并严重呼吸衰竭需气管插管或入住ICU的患者;③合并心脑血管疾病、血液系统疾病、肝肾功能不全等影响临床观察的患者;④未按要求服用中药者。
1.3 治疗方法
1.3.1 对照组治疗 常规西医治疗手段主要包括:氧疗、抗感染、扩张支气管、糖皮质激素、祛痰等,具体方法:①氧疗:双鼻导管低流量(1~2 L/min)持续吸氧,每日吸氧时间>15 h;②扩张支气管:注射用多索茶碱0.3 g,1次/d静脉滴注,硫酸特布他林1 mg+生理盐水2 mL,3次/d,雾化;③抗感染治疗:在尚未明确感染的病原体种类之前,经验性抗生素主要选择覆盖常见病原体的抗生素,后根据患者痰培养或常见病原体类型选择抗生素;④糖皮质激素:注射用甲泼尼龙40 mg,1次/d或2次/d,静脉滴注,布地奈德混悬液气雾剂2 mL,2次/d,雾化;⑤盐酸氨溴索口服液10 mL,3次/d,口服;⑥辅助排痰、保持气道通畅:鼓励患者主动排痰,配合机械辅助排痰,必要时吸痰;⑦其他对症治疗:维持电解质酸碱平衡、营养支持等。
1.3.2 治疗组治疗 在对照组治疗基础上加用小柴胡汤加减免煎中药口服,每日1剂,每次1格,3次/d,冲水约200 mL温服。具体方药组成:柴胡15 g,黄芩15 g,法半夏15 g,太子参20 g,杏仁12 g,桔梗15 g,厚朴15 g,前胡15 g,蜜麻黄5 g,五味子8 g,地龙10 g,桑白皮15 g,甘草6 g。连续口服7 d。
1.4 观察指标
1.4.1 血液指标 于治疗前、治疗后7天清晨空腹抽取静脉血3mL,进行血常规及超敏CRP检查,由西南医科大学附属中医医院检验科完成。
1.4.2 中医证候量表积分 参照《中药新药临床研宄指导原则》中慢性支气管炎分级量化表[6],将患者咳嗽、咯痰、喘息、肺部哮鸣音4个中医症状、体征分轻度(1分)、中度(2分)、重度(3分),于治疗前和治疗后各记录1次。
根据尼莫地平法进行中医证候疗效判定:显效:症状积分改善≥70%;有效:30%≤症状积分改善<70%;无效:症状积分改善<30%,或症状、体征均无明显改善、甚或加重。
1.4.3 CAT评分 各患者治疗前后进行一次CAT评分评价。主要根据患者咳嗽、咯痰、胸闷、气喘、做事、外出、睡眠、精力等八个症状进行评分,每项最低0分,最高5分,总分最高40分。
1.4.4 安全性指标 如实记录不良反应事件及发生率,以及患者血常规、心动图、肾功、电解质等指标状况。
1.5 统计学方法
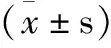
2 结果
2.1 中性粒细胞百分比(%)比较
两组治疗7天后,患者中性粒细胞百分比均有不同程度降低(P<0.05),且治疗组改善情况优于对照组(P<0.05)。见表1。

表1 治疗前后中性粒百分比
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05。
2.2 超敏C反应蛋白比较
两组治疗7天后,患者超敏C反应蛋白指标均有不同程度降低(P<0.05),且治疗组改善情况优于对照组(P<0.05)。见表2。
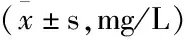

组别例数(n)治疗前超敏C反应蛋白指标治疗后第7天超敏C反应蛋白指标对照组36112.71±18.0315.83±7.57a治疗组36113.45±17.7410.22±3.04ab
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05。
2.3 中医证候积分比较
两组治疗后,患者的中医证候积分指标均有不同程度改善(P<0.05),且治疗组的改善情况优于对照组(P<0.05)(表3)。两组治疗后,对照组有效率为80.05%,治疗组有效率为94.44%,治疗组有效率明显高于对照组(P<0.05)。见表4。
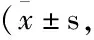
表3 两组治疗前后中医证候积分比较 分)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05。
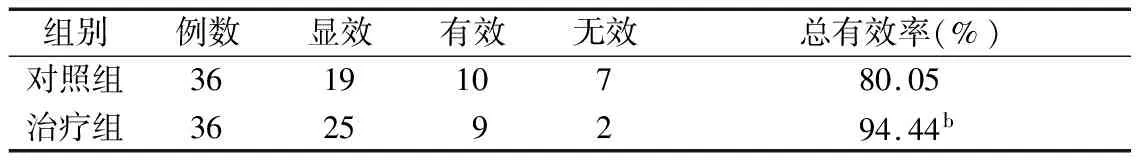
表4 两组治疗后疗效比较 (n)
注:与对照组治疗后比较,bP<0.05。
2.4 CAT评分比较
治疗后,两组CAT评分均有不同程度降低(P<0.05),且治疗组改善情况优于对照组(P<0.05)。见表5。
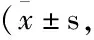
表5 两组治疗前后CAT评分比较 分)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05。
3 讨论
慢性阻塞性肺疾病是老年人呼吸系统常见病、多发病,发病主要原因与有害气体、颗粒导致的长期慢性炎症反应有关,随着疾病的进展,患者可进一步出现呼吸衰竭、肺心病等危急重症。AECOPD以感染为主要诱因,目前西医治疗的主要手段为抗炎、解痉平喘、吸氧、抗感染等,可减缓患者临床症状,提高患者生活质量。以往的临床研究表明,中医中药对于AECOPD同样有较好的治疗效果,在改善患者临床症状,提高患者生活质量方面有一定优势。
AECOPD可归属于祖国医学“肺胀”范畴,以咳嗽、咳痰、喘息、呼吸困难、乏力等为主要临床表现。研究表明,AECOPD病机主要有痰热壅肺、痰浊阻肺、肺脾两虚、肺肾两虚等,以痰热壅肺证型最为多见[7]。
钟红卫教授结合自己多年的临床经验,认为AECOPD的病机可从六经辨证,以少阳经证多见,邪居半里半表为主。因肺主肃降,和顺降气,肺气右降,而肝主生发,主疏泄,肝气左升,左升右降,肝肺和畅,则气机顺达;而AECOPD患者因久病肺虚,外邪侵袭,肺金不足则气不降,肝木有余则气上逆,肝木反侮肺金,肺失宣降,气机郁遏不达,故见咳嗽、咯痰、乏力、口干、口苦、脉弦细之状。针对邪在半里半表,正虚邪恋,邪气不能长驱直入,正气也不能一鼓祛邪于外,二者相持不下.以至外邪流连不去,治以和缓调气、和解少阳为主,正如张介宾《景岳全书》所言:“病有在虚实气血之间,补之不可,攻之又不可,欲得其平,须从缓治。”而和解少阳当首推《伤寒论》所载小柴胡汤,许叔微《伤寒百证歌》亦认为“小柴胡治咳值千金”,此方重用柴胡疏邪透表,轻清升散;黄芩清上焦之郁火,二药配伍,一散一清,共解半表半里之邪;半夏、厚朴化痰降逆,杏仁、桔梗宣肺顺气,一升一降,使三焦通调,气机和畅;太子参、甘草补中益气兼以化痰,既扶正祛邪,又解表清里,宣肺止咳,体现了表里同治、生发与肃降同调的治疗思想。
本研究发现,小柴胡汤加减联合常规西药治疗能够更好改善AECOPD患者的临床症状,如咳嗽、咯痰、喘息、口干苦、脉弦等,同时降低CAT评分,提高患者生活质量。中性粒细胞百分比、超敏CRP是评价AECOPD是否为感染所致的重要指标。在本实验中,小柴胡汤加减联合西药治疗AECOPD可有效降低中性粒细胞百分比,缩短超敏CRP恢复到正常水平的时间,且具有较好的安全性,对于治疗AECOPD患者有积极意义,值得临床应用和推广。
