两个或两个以上不同部位止血带的使用与深静脉血栓形成的风险研究
2020-06-05李明明李小燕李艳丹
李明明,李小燕,李艳丹
(湛江中心人民医院,广东 湛江 524000)
下肢深静脉血栓(DVT)为一类下肢深静脉阻塞性疾病,其临床定义是:因下肢深静脉管腔内不正常凝结并阻塞静脉管腔,引起静脉回流受阻的一类疾病,常见症状有,患肢肿胀、疼痛、皮温升高。深静脉血栓脱落后,栓子会随着血液循环进入肺动脉及其分支,造成肺动脉栓塞[1]。近年来,随着交通运输业及工农业的发展,多发性损伤发生率及其严重程度显著增加,高能量损伤患者并发四肢多发性骨折常常合并其他脏器损伤,如颅脑、胸部、腹部脏器损伤,病情严重且复杂,给临床后续抢救治疗造成困难。切开复位内固定手术中使用止血带可清晰地将各个组织、肌肉解剖结构显示出来,缩短手术时间、降低术中出血量[2-3]。但患者术后常见的一类并发症为深静脉血栓,严重影响预后。本文就不同部位使用止血带对深静脉血栓形成的影响进行分析,现报告如下。
1 资料与方法
1.1 资料
随机抽取我院多发性四肢骨折切开复位内固定手术患者120例,按照随机数字表法分为3组,各40例。纳入标准:(1)经临床确诊,为多发性四肢骨折;(2)患者及其家属知晓本研究并签订知情同意书;(3)依从性较高,愿意配合后续研究;(4)无手术禁忌证、凝血功能障碍。排除标准:(1)关节严重不稳定者;(2)近期实施过重大手术者;(3)曾做过其他骨科手术者。A组,男 25例,女 15例,年龄 46~85岁,平均(65.2±3.4)岁;B组男24例,女 16例,年龄 45~86岁,平均(64.9±3.6)岁;C组男 25例,女 15例,年龄 47~87岁,平均(66.5±3.9)岁,3组一般资料比较无显著性差异(P>0.05)。
1.2 方法
术前完善各项检查,排除手术禁忌证,合并高血压及糖尿病者需控制血压、血糖。对患者实施急救等综合治疗,待休克得到纠正、病情稳定后,在抗休克的同时进行手术探查,并对相关症状进行处理。骨科手术:钢板螺丝钉固定、L/T型钢板固定、股骨髓内钉固定、胫骨髓内钉固定、骨髓内钉固定、Riehard钉固定、外固定支架固定、截肢术等。采取蛛网膜下腔阻滞麻醉或全身麻醉。术中:A组为单侧肢体使用气动止血带,B组为双上肢或双下肢或一个上肢及一个下肢同时使用气动止血带并同时放气,C组为双上肢或双下肢或一个上肢及一个下肢同时使用气动止血带但不同时放气。术后处理:患者返回病房后,可予以冰敷,夹闭引流管2 h后打开,术后24 h常规拔除引流管。术后2 h,告知患者常规运动踝关节,进行被动屈伸锻炼;术后第1天,拔除引流管后,利用助行器主、被动屈伸锻炼膝关节。
1.3 观察指标
术后对各项指标进行比较,包括手术时间、术中出血量、术后引流量、术后关节活动度(ROM)、术后并发症(肢体肿胀、深静脉血栓、关节僵硬、水泡)发生情况。
1.4 统计学处理
2 结果
2.1 3组各项指标比较
3组手术时间比较无显著性差异(P>0.05),B组术中出血量、术后引流量高于于A组、C组,差异有显著性(P<0.05),见表1。
2.2 3组术后各时间段关节活动度比较
术后第1、3、5、7天,B组关节活动度均高于A组、C组,差异具有显著性(P<0.05),见表 2。
2.3 3组并发症发生率比较
表1 3 组各项指标比较(±s)
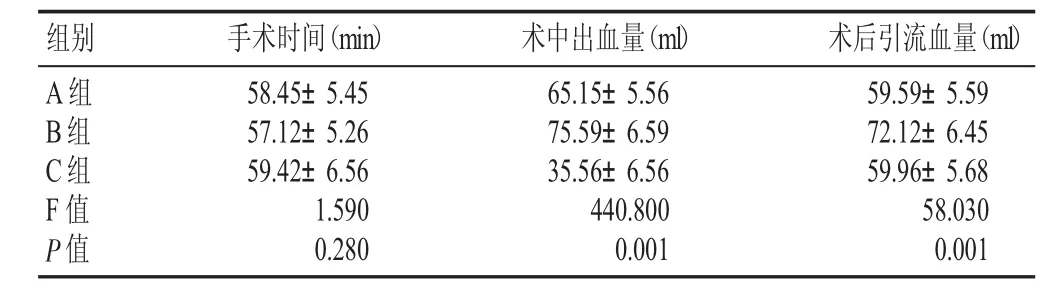
表1 3 组各项指标比较(±s)
A组B组C组F值P值组别 手术时间(min)58.45±5.45 57.12±5.26 59.42±6.56 1.590 0.280术中出血量(ml)65.15±5.56 75.59±6.59 35.56±6.56 440.800 0.001术后引流血量(ml)59.59±5.59 72.12±6.45 59.96±5.68 58.030 0.001
表2 3组术后各时间段关节活动度比较(±s,度)
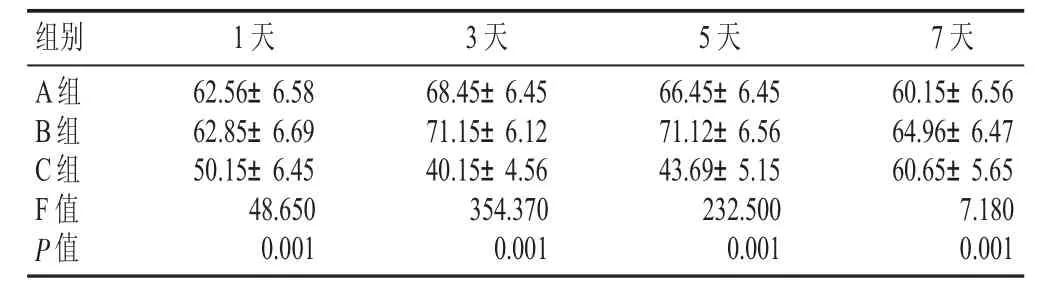
表2 3组术后各时间段关节活动度比较(±s,度)
组别 1天62.56±6.58 62.85±6.69 50.15±6.45 48.650 0.001 A组B组C组F值P值3天68.45±6.45 71.15±6.12 40.15±4.56 354.370 0.001 5天66.45±6.45 71.12±6.56 43.69±5.15 232.500 0.001 7天60.15±6.56 64.96±6.47 60.65±5.65 7.180 0.001
B组并发症率为12.50%,低于A组和C组的5.00%、35.00%,差异有显著性(P<0.05),见表 3。
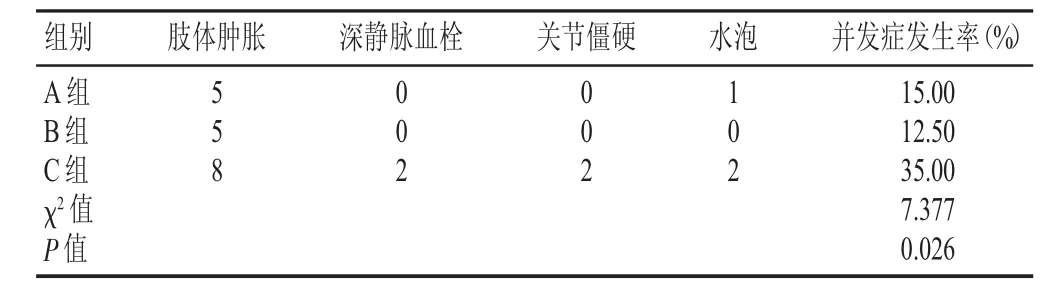
表3 3组并发症发生情况比较(n)
3 讨论
3.1 气动止血带发展历程
20世纪骨科医师Harver Cushing首次将充气式止血带应用于手术中,目前,骨科四肢手术中自动气压止血带已被广泛应用[4]。将气囊止血带应用于术中,可因压力影响局部供血,减少术野出血量,减少操作步骤,缩短手术时间。对于止血带压力设定则无统一标准,可依据收缩压设定具体数值[5]。止血带分为普通止血带和气囊止血带,手动气囊止血带使用方便、价格低廉,无需专门培训,且疗效确切。自动气囊止血带常用于四肢手术[6],除具备手动止血带的优势外,还有智能化特点[7]。当患者肢体血压变化时,压力感受器可将血压变化信号传至控制系统,并自动调节止血带压力,进行个性化压力设置[8]。此外,还可设定使用时间,到达设定时间后会自动提示。
3.2 气动止血带应用于多发性四肢骨折手术的效果
多发四肢骨折会造成患者大量出血,致使患者血色素下降。此时进行切开复位内固定手术,常常会导致出血量增加,若出现超过600 ml的急性出血而又无自体血回输装置,则会影响患者血压、脉搏等生命体征。目前,国内血液资源紧张,且输血还会引起感染、输血反应等,故损伤控制理论成为共识,而减少手术则能减少输血[9]。四肢骨折手术中应用止血带有助于减少出血,股骨远端及股骨干下段骨折切开复位内固定手术时,应用止血带不影响消毒范围及手术操作。部分学者指出[10],绑缚止血带会造成局部损伤,对皮肤、皮下组织、脂肪组织、肌肉组织及血管神经的损伤程度不尽相同。Dreyer H C[11]研究指出,四肢骨折切开复位内固定手术时应用气囊止血带,会造成损伤且引起血栓,而皮下脂肪很少的部位上述情况的表现更加显著。部分学者指出[12],此时应用气囊止血带可显著降低术中失血量,为患者提供清晰的手术视野,使操作质量显著提高,但并不能显著减少围术期总失血量、降低输血量,其原因仍需进一步深入探讨。部分研究指出[13],术中应用止血带患者的失血量与不使用止血带的患者无明显差异,且膝关节表面置换术中,应用气囊止血带会加重术后肿胀、膝关节疼痛及大腿疼痛,患者整体满意度显著降低[14]。
3.3 气动止血带对各项指标的影响
研究表明,3组术中出血量、术后引流量比较存在显著性差异(P<0.05)。我们发现,术中使用止血带并不能完全降低术中出血量、术后引流量,反而会使局部缺血程度加重,打开止血带后,表现为局部反应性病理性充血,而缺血状态会激活纤维蛋白,使软组织出血,大量超氧化物的产生会增加微血管渗透性,使血细胞外渗[15],处于缺血—再灌注损伤状态的局部组织生成超氧化物。此外,止血带的机械压迫,会导致血细胞溶解[16]。长时间应用止血带,会对软组织造成损伤,使淋巴、静脉回流受阻。因此,应用止血带后,并不会减少术中出血量及术后引流量。
3.4 气动止血带对四肢骨折患者生化指标的影响
通过表2数据发现,在患肢关节活动度方面,以同时使用气动止血带并同时放气患者的表现最为显著,其次为单侧肢体使用气动止血带的患者,表现最差的为同时使用气动止血带但不同时放气的患者,3组比较存在显著性差异(P<0.05)。研究表明[17],应用止血带会使肌酸激酶、肌红蛋白、C-反应蛋白等各项指标升高,影响早期膝关节活动度。若术中减少或不使用止血带,则能减轻术后大腿疼痛、肿胀程度,应坚持全面训练、循序渐进原则,进行早期功能锻炼。
3.5 气动止血带对四肢骨折患者并发症的影响
研究发现,全程应用止血带组,术后水泡、深静脉血栓、关节僵硬及肢体肿胀发生率显著高于其他两组(P<0.05)。应用止血带过程中,因未保护接触部位的皮肤,使消毒液流至止血带下方,会形成局部刺激,而充气压力过大、时间过长,则会加重神经损伤[18]。患者术后常出现患肢麻痹,疼、热、冷、压力感觉丧失,肢体运动迟缓、功能丧失,与止血带对局部神经产生机械压力、远端神经缺氧、运动神经传导减缓甚至停止相关[14]。多发性四肢骨折手术中,最为严重的并发症为深静脉血栓,有时甚至对患者生命造成威胁。左育涛等[19]指出,手术时间超过120分钟,深静脉血栓发生率显著升高,术后可采取各项干预措施,防止血栓形成,降低血栓事件发生率,此时应控制止血带压力、缩短止血带使用时间、术后及时予以合理药物干预等,减少不良反应。同时使用气动止血带并同时放气,能降低深静脉血栓发生率,便于术中止血,而及早进行患肢功能锻炼,对促进患者术后康复也起着重要作用。
4 结语
综上所述,多发性四肢骨折切开复位内固定手术中,同时使用气动止血带并同时放气可降低深静脉血栓发生率,改善预后。
