大鼠骶神经钳夹伤致神经源性膀胱模型的建立及评估
2020-06-04李士强尚爱加玉2陶本章高海浩
李士强,尚爱加,王 玉2,陶本章,高海浩
(1.解放军总医院第一医学中心神经外科,北京100853;2.解放军总医院第一医学中心骨科研究所,北京100853)
临床上骶神经损伤常见于神经根肿瘤、脊髓拴系综合征(tethered cord syndrome,TCS)、骶管囊肿、高能量的骨盆骨折等,常导致膀胱功能不全,长期发展会出现神经源性膀胱(neurogenic bladder,NB)、尿失禁及肾功能障碍等泌尿系统并发症。儿童NB最常见于神经管畸形,若不进行治疗,50%的患儿都会发展为肾功能衰竭,这也是导致患儿病死的主要原因,严重影响其生活质量,并给个人、家庭及社会带来沉重负担[1]。因NB在临床上治疗棘手,且由于医学伦理原因,很多研究无法在患者身上直接进行。查阅文献仅检索到1篇骶神经离断致NB模型的研究,而临床上骶神经离断伤少见,多数为慢性挤压伤[2]。因此,本研究旨在建立一种简单实用且可靠的大鼠骶神经钳夹伤致神经源性膀胱的模型,为探索骶神经损伤的治疗奠定基础。
1 材料与方法
1.1 实验动物及材料
实验动物:25只健康雌性Sprague-Dawley大鼠,体质量为250~300 g,由解放军总医院医学实验动物中心提供,均经过中国人民解放军总医院实验动物管理和使用委员会批准,在温度22~25 ℃、14 h光照/10 h黑暗循环的SPF级屏障环境下分笼饲养,自由进食及饮水。实验仪器及试剂:BX51型显微镜(Olympus 公司,日本),生理多导仪(Millar,美国),压力换能器(新航兴业公司,中国),Image Pro Plus图像分析软件(Media Cybernetics 公司,美国),SPSS 22.0统计分析软件(IBM公司,美国),4%多聚甲醛(Solarbio公司,中国)。
1.2 方法
1.2.1 骶神经钳夹伤后神经源性膀胱模型的建立
将入组动物按照随机数字表法分为2组,其中钳夹伤组15只,对照组10只。钳夹伤组大鼠经电子天平称重后,以2%戊巴比妥钠(3 mL/kg)腹部皮下注射麻醉,剃毛后俯卧固定于鼠板上,四肢外展,常规消毒。取骶1~骶4后正中切口,依次切开皮肤及皮下组织,沿棘突纵行劈开大鼠双侧竖棘肌,显露双侧骶1~骶4骶后孔,手术显微镜下咬骨钳打开椎板,暴露双侧骶1~骶4神经根(图1a);用血管钳夹伤双侧骶2神经根(图1b),每次钳夹持续10 s,间隔5 s,共3次,夹持力约为15 N;夹伤后可见神经根缺血、水肿,外膜仍完整(图1c)。处理后逐层缝合伤口,消毒,模型构建完毕。对照组大鼠进行相同操作暴露双侧骶2神经,但不进行钳夹伤。
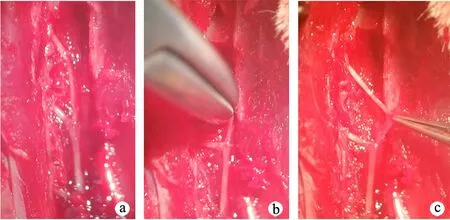
a:骶1~骶4神经走行;b:钳夹伤处理;c:夹伤后神经根缺血、水肿,外膜完整
图1 大鼠造模显微镜下观察
1.2.2 尿流动力学检测 大鼠称重后以2%戊巴比妥钠(3 mL/kg)腹部皮下注射麻醉,仰卧位固定。将2根无菌0.7 mm硬膜外导管经液体石蜡润滑后,先后导入尿道,作为膀胱测压管和灌注管。排空大鼠膀胱尿液,将测压管与压力传感器相连;注水管连接微量注射泵,泵水速度为0.3 mL/min[3]。排尿后测定膀胱内压及漏尿点压,体内置零后开启微量注射泵,向膀胱内灌注生理盐水,此过程中注意观察尿道外口有无液体溢出。液体溢出时记录的膀胱压即为膀胱漏尿点压,此时停止灌注,观察膀胱压力曲线,记录其峰值,即为膀胱内压[4]。计算膀胱最大容量(膀胱最大容量=灌注时间×灌注速度),连续测定2次,取其平均值。
1.2.3 膀胱组织形态学观察 大鼠称重麻醉后,下腹部剃毛,沿前正中逐层切开皮肤、皮下、肌层及腹膜,暴露膀胱并与周围组织充分游离后对膀胱进行大体观察并拍照,剖取膀胱后将其用PBS液清洗3遍,4%多聚甲醛溶液常温固定48 h后,截取中部膀胱壁,生理盐水冲洗,脱水,透明,浸蜡,石蜡包埋,冷却固定后,进行连续切片,并进行HE染色,常规脱水、透明,中性树胶封片后于光学显微镜下观察拍照,用IPP 6.0软件测量其膀胱壁肌层厚度。
1.2.4 骶神经组织形态学观察 将大鼠腹腔注射过量戊巴比妥钠处死后,充分暴露并完整切取夹伤段骶2神经,PBS液清洗3遍后,进行连续切片,然后进行HE染色,常规脱水、透明、中性树胶封片后于光学显微镜下观察拍照。
1.3 观察指标
观察造模后大鼠自主排尿情况。观察造模4周后2组大鼠相关指标:①尿流动力学指标,包括最大膀胱容量、漏尿点压、膀胱内压;②膀胱的组织形态学观察及膀胱肌层厚度;③骶神经的组织形态学观察。
1.4 统计学分析
2 结果
2.1 实验动物数量分析
本研究2组大鼠造模过程中均无死亡,钳夹伤组大鼠因尿路感染于第5天死亡1只,存活14只;对照组大鼠因腹水于第7天死亡1只,存活9只。
2.2 自主排尿情况
钳夹伤组大鼠在造模后48 h出现下腹部膀胱充盈,自主排尿困难,采用Crede法进行人工辅助排尿,部分大鼠出现血尿;对照组大鼠无下腹部膀胱充盈,可自主排尿,无血尿。
2.3 尿流动力学指标结果
造模后4周,钳夹伤组大鼠的最大膀胱容量大于对照组,差异具有统计学意义(P<0.05);漏尿点压高于对照组,差异具有统计学意义(P<0.05);膀胱内压高于对照组,差异具有统计学意义(P<0.05),见表1。
表1 大鼠尿流动力学指标和膀胱肌层厚度的比较
*:与对照组比较,P<0.05
2.4 膀胱组织形态学观察及膀胱肌层厚度
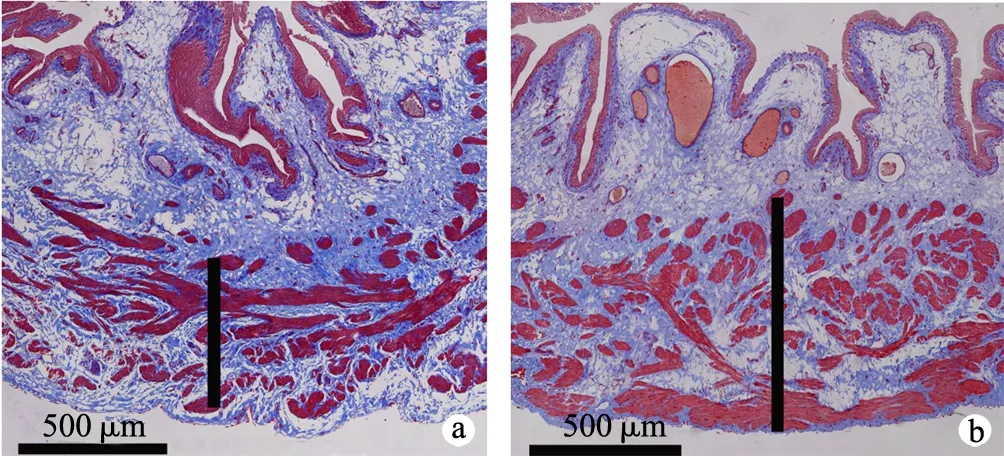
造模4周后,对2组大鼠进行下腹部解剖,钳夹伤组大鼠膀胱明显胀大,尿潴留明显,呈典型的“橄榄球”状(图2a);对照组大鼠膀胱大小形态正常(图2b)。HE染色光镜下观察,钳夹伤组大鼠膀胱壁变薄,逼尿肌排列紊乱、萎缩,移行上皮细胞部分破坏,炎性浸润(图3a);对照组大鼠逼尿肌层次和数量较多,移行上皮细胞整齐排列,无炎性改变(图3b)。钳夹伤组大鼠膀胱壁肌层厚度小于对照组,差异具有统计学意义(P<0.05),见表1。
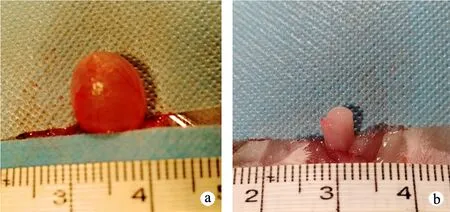
a:钳夹伤组;b:对照组
a:钳夹伤组;b:对照组
2.5 骶神经组织形态学观察
造模4周后,骶神经HE染色光镜下观察,对照组见大量雪旺细胞细胞核被染成蓝紫色,排列均匀(图4a);而钳夹伤组骶神经细胞核较少,被大量纤维结缔组织取代(图4b)。
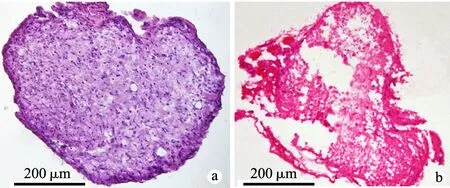
a:对照组;b:钳夹伤组
3 讨论
NB以膀胱逼尿肌或/和尿道括约肌功能障碍导致的储尿和排尿异常为特征,由控制排尿的中枢或周围神经系统疾病引起[5]。NB临床多见,发病原因主要有脊髓颅脑损伤、先天性疾病(神经管畸形等)、周围神经疾病、感染和免疫性疾病等,其中最常见的病因是脊髓损伤和先天性疾病。目前,NB模型大部分由脊髓损伤引起,包括脊髓挫伤、脊髓压迫损伤、缺血再灌注损伤、横断损伤等[6]。而Allen重物坠击脊髓挫伤模型和Hassan Shaker脊髓横断模型是制作大鼠脊髓损伤的主要方法[7]。临床上由骶神经损伤引起的神经源性膀胱并不少见,而且治疗困难,尚没有安全、有效的动物模型,本研究通过对骶神经进行钳夹伤建立NB模型,为探索骶神经损伤的治疗奠定基础。
大鼠神经系统与人类相似,易存活,且饲养和术后护理简单,麻醉和手术都可由1人完成。由于雄性大鼠尿道较长、导尿困难,所以本研究选择Sprague-Dawley雌性大鼠为实验动物。SD大鼠的膀胱接受副交感、交感和躯体神经的三重支配,以副交感神经最为重要。Chuang等[8]通过电刺激大鼠腰6~骶4神经根显示,骶1、骶2神经根刺激后引起膀胱平滑肌的动作电位波幅最大。梁耿祺等[9]和王金武等[10]发现骶2神经是支配膀胱的主要脊神经。因此,本研究通过血管钳夹伤双侧骶2神经根建立NB模型,这种夹伤使神经束遭到严重破坏或断裂,但神经外膜组织保持连续,很少能自行恢复,神经损伤程度达到Ⅳ度损伤(Sunderland周围神经损伤分类法)。
造模的关键在于骶2神经的准确定位以及对钳夹伤的客观化和定量化。大鼠的4对骶神经根中,骶1和骶2较粗,横径为0.35 mm左右,骶3和骶4较细,约为0.25 mm[10]。因为腰6活动度大而骶椎相对固定,可先确定腰6与骶椎,腰6神经根于第6腰椎和骶椎之间的椎间孔发出,然后可依次判断出下方的骶1~骶4,分别由相应骶椎下方的椎间孔发出。本研究参照De Koning等[11]及Somay等[12]的神经夹伤方法,探索出用血管钳夹伤骶神经的改良方法,血管钳每次卡在第一扣时用压力传感器可测试出夹持力压力约15 N,每次钳夹持续10 s,间隔5 s,共3次。
大鼠骶神经钳夹伤术后建立NB模型的标志为尿潴留症状的出现,因此可以采用尿流动力学、膀胱及骶神经组织学观察的方法进行评估。本研究的尿流动力学检测采用的是经尿道插管法(硬膜外导管),与膀胱造瘘法相比,其导管堵塞部分尿道,导致最大膀胱容量、漏尿点压稍偏大,但由于2组采取同样的测量方式,因此对实验数据的影响可以忽略[13]。
钳夹伤组大鼠由于反复的尿路感染死亡1只,可能原因为膀胱内压升高和过度膨胀引起膀胱缺血及炎症细胞浸润,同时尿潴留无法通过排尿清除细菌[14]。对照组大鼠因大量腹水死亡1只,考虑为麻醉致肠道麻痹引起。钳夹伤组大鼠术后出现血尿可能是由膀胱壁膨胀致毛细血管破裂而产生[15]。
骶神经损伤后由于膀胱失去神经支配,出现逼尿肌无反射,膀胱容量不断增大,导致平滑肌功能减退、膀胱壁弹性丧失,而且由于残余尿持续存在,会使膀胱上皮细胞产生凋亡,继发炎症反应,从而使膀胱压力及膀胱组织形态发生变化[16-17]。有研究发现,神经源性膀胱逼尿肌的镜下观察可见平滑肌细胞萎缩、排列紊乱[18]。Colhoun等[19]发现神经源性膀胱患者的漏尿点压和膀胱内压会显著升高,残余尿量会明显增加。结合本研究结果中夹伤组大鼠膀胱明显胀大、逼尿肌萎缩、漏尿点压升高、残余尿增加,说明大鼠膀胱逼尿肌收缩力减弱,排空能力减退,出现尿潴留状态,符合大鼠神经源性膀胱的表现,造模成功。
骶神经损伤后会出现轴突崩解、Wallerian变性、巨噬细胞迁移到受损部位清除轴突及髓鞘碎片,这种损伤如果较轻一般可自行恢复,而本研究造模的钳夹伤组大鼠骶神经HE染色结果说明骶神经损伤很难自行恢复,这样就保证了模型的稳定性[20]。
本研究骶神经的钳夹伤与临床上骶神经损伤相似,但不足之处在于钳夹伤是一种急性神经损伤,而临床上的骶神经损伤大多为慢性神经损伤。Olmaker等[21]发现神经急性损伤时轴突会变性坏死,而慢性损伤时神经仅出现水肿,无出血、变性,且神经纤维可出现代偿、调节,因此急性神经损伤时病理改变往往更重,本研究中的动物产生的症状比临床症状更重。
综上所述,本研究采用大鼠骶神经钳夹伤建立神经源性膀胱模型的方法简单易行、可靠、重复性好,造模的条件容易掌握,实验动物存活率高,且具有临床相似性,可为以后探索骶神经损伤的治疗奠定基础。
