前交通支动脉瘤CTA 形态学特征与破裂风险的量化分析
2020-05-31郑鹏张亚林
郑鹏 张亚林
颅内动脉瘤(intracranial aneurysms,IAN)的破裂是引起自发性蛛网膜下腔出血的首要原因。据调查,在我国每十万人中就有两万人发病[1]。在所有的颅内动脉瘤中,前交通支动脉瘤(anterior communicating artery aneurysms,ACoAAs)是最容易发生破裂的,也较常见[2](占全部IAN 的30%~36%),常易导致蛛网膜下腔出血或死亡[3]。
CT 血管造 影(computed tomographic angiography,CTA)现已成为动脉瘤最常见、最简单、最快捷的检查方式[4]。本研究回顾性分析前交通支动脉瘤的CTA 形态学特征,并分别对其进行赋值,然后通过计算该动脉瘤总分来评估其破裂风险。
资料与方法
1.研究对象
收集2015 年1 月~2019 年12 月南华大学长沙中心医院前交通支动脉瘤患者的临床及影像学资料,其中临床基本特征包括患者年龄、性别、病史(高血压、糖尿病及吸烟史)。
纳入标准:(1)确诊为前交通支动脉瘤;(2)CTA影像资料完整。
排除标准:(1)图像伪影;(2)病历资料不全;(3)前交通支动脉瘤显示极差而影响测量;(4)无法判断是否存在子囊的动脉瘤。
2.研究方法
本研究所收集的246 例患者均行螺旋CT 血管成像检查(GE Light Speed VCT 64 层螺旋CT机),其主要扫描参数为:电压120 kV,管电流200~240 mA,层厚0.625 mm,层间距0.625 mm,螺距0.875∶1,矩阵512×512,视野22~26 cm,准直64×0.625 mm,然后将数据进行三维重组,获得该患者的前交通支动脉瘤的三维立体图像,并在三维图像上记录本实验所需参数:(1)位置(中间、左侧、右侧)、(2)瘤体长径(length,L)、(3)瘤体宽径(width,W)、(4)瘤颈宽 径(neck width,Wneck)、(5)瘤体长径/瘤颈宽径(aspect ratio,AR)值、(6)瘤体宽径/瘤颈宽径(bottleneck factor size ratio,BN)值、(7)是否存在子囊结构。所有需要测量的数据均由2 位副主任职称的放射科医师在容积再现(volume rendering,VR)及最大密度投影(maximum intensity projection,MIP)图像上进行,并保留小数点后2 位数。最后,为了综合前交通支动脉瘤的形态学特征进行量化分析,依据动脉瘤破裂风险高低依次将其形态学特征赋1 分、2 分、3 分,并最终找到动脉瘤在何种总分时破裂率具有意义。
(1)前交通支动脉瘤位置的判断标准
双侧大脑前动脉血管交叉处(即A1 段)为前交通支动脉瘤的好发部位。本研究将发生在右侧大脑前动脉A1 段与前交通支动脉交界处动脉瘤定为“右侧”动脉瘤(图1);发生在前交通支动脉上的动脉瘤定为“中间”动脉瘤(图2);发生在左侧大脑前动脉A1 段与前交通支动脉交界处的动脉瘤定为“左侧”动脉瘤(图3)。左侧或右侧前交通支动脉瘤作为偏侧动脉瘤[5]。
(2)前交通支动脉L、W、Wneck、AR、BN 的测量
L 是指动脉瘤顶部任何一个部位到瘤颈平面中心的最长距离(瘤颈平面定义为瘤囊与载瘤血管分离的邻近载瘤血管的平面);W 是指垂直于动脉瘤体长径的最大值;Wneck是指瘤体与载瘤动脉间最窄处的最大径。遵循国际未破裂颅内动脉瘤研究中动脉瘤的L、W、Wneck大小分类方法,分为≤3 mm 组、3~7 mm、>7 mm 三组[6]。
AR 是指前交通支动脉瘤体长径与瘤颈宽径的比值;BN 是指前交通支动脉瘤体宽径与瘤颈宽径的比值[7,8]。根据文献将AR、BN 值分为≤2 组、2~5 组、>5 三组。
(3)前交通支动脉瘤子囊结构
前交通支动脉瘤体上存在棘状、囊状或不规则状突起者,定义为该动脉瘤存在子囊。
3.数据处理及统计学分析
使用SPSS 22.0 统计学软件进性分析、处理全部数据,计量资料以平均数±标准差(±s)表示,计数资料以频数表示。两组间符合正态分布的计量资料采用独立样本t 检验;不符合正态分布的计量资料采用Mann-Whitney U 检验;计数资料比较采用卡方检验。以P=0.05 为检验水准,P<0.05 认为差异有统计学意义。
结果
本研究的246 例患者共确诊275 个前交通支动脉瘤。经统计学分析,临床特征中性别、高血压、糖尿病、吸烟史在破裂与未破裂的动脉瘤患者间差异无统计学意义(P>0.05),而动脉瘤破裂患者的年龄大于未破裂者,差异有统计学意义(P<0.05)。
1.前交通支动脉瘤位置
本实验中发生于偏侧(右侧+左侧)的动脉瘤共计186 个,发生于中间的前交通支动脉瘤89个,其破裂数分别为151 个、38 个。根据统计学分析,偏侧组的动脉瘤破裂率与中间组相比具有统计学差异(81.18%比42.70%,均P<0.05),发生于偏侧的动脉瘤其破裂率高于中间者。
2.瘤体长径、瘤体宽径、瘤颈宽径、AR 及BN
本研究中破裂组与未破裂组瘤体长径(6.13±2.17 比3.18±2.12)、AR(2.14±0.87 比1.43±0.39)、BN(1.65±0.59 比1.41±0.49)相比均具有统计学差异(均P<0.05)。前交通支动脉瘤体长径、AR、BN值越大,其破裂率越高,表明破裂率与其呈正相关。结果见表1。
3.前交通支动脉瘤体上子囊结构
本研究的275 个前交通支动脉瘤中,有子囊结构者破裂率(108/121,89.26%)高于无子囊者(68/154,44.16%),且具有统计学差异(χ2=13.86,P<0.05)。
4.前交通支动脉瘤形态学特征评分并分组
本研究为了综合前交通支动脉瘤的形态学特征进行量化分析,依据动脉瘤破裂风险高低依次将其形态学特征赋1 分、2 分、3 分,并最终找到动脉瘤在何种总分时破裂率具有意义。具体赋分方法如下:按位置将发生于中间者赋1 分、偏侧者赋2 分;按L、W、Wneck值大 小分别赋1、2、3 分;按AR、BN 值大小分别赋1、2、3 分;按有无子囊结构,无子囊者赋1 分,有子囊结构者赋2 分。最后相加得出总分并根据总分分组,共计13 组(表2)。
通过实验结果可以看出,动脉瘤总分越高,其破裂率越高。通过两组间卡方检验计算得出,在总分为10 分、11 分之间(χ2=19.38,P<0.01),差异具有统计学意义,小于10 分以下的各组分别与11分组比较,P<0.05,差异均具有统计学意义。由此得出结论,动脉瘤总分≤10 分时,动脉瘤不容易发生破裂,而其总分≥11 分时,该动脉瘤易破裂。
讨论
前交通支动脉瘤具有高发生率、高病死率、高致残率及预后极差等特点,大约10%~17%的患者在就诊时已死亡,一旦动脉瘤破裂出血致死率高达35%,而再次出血的概率竟高达60%~80%。因此,及早地预测前交通支动脉瘤破裂风险,在临床上对于动脉瘤患者的救治具有重大意义[9,10]。
动脉瘤的形成与破裂主要受壁切应力、冲击域大小、血流速度、血流量、血流模式、管壁的血液压力、张应力、射入流速度和宽度等诸多血流动力学因素影响[11]。这些因素中尤以壁切应力、冲击域大小对动脉瘤的形成影响最为显著[12,13],壁切应力、冲击域的增大将引起血管内皮细胞的敏感性增加和动脉管壁中层的缺损及弹力纤维的断裂,导致动脉内腔的反复扩张[14],最终形成一个完整的动脉瘤。由于解剖生理上的复杂性及多样性,位于血管分叉处的前交通支动脉瘤因周围特殊性血流改变常导致形态学改变,而形态学改变又可反作用于瘤体内血流动力学,因此前交通支动脉瘤各种形态学特征的改变可反映动脉瘤体的形成、发展及破裂。上述诸多因素中血流速度、血流量的改变是导致动脉瘤破裂的主要因素。相关研究表明[15]位于偏侧的动脉瘤常受到异常血流速度、血流量的影响,最终导致其破裂率高于中间者,本研究结果亦证明偏侧的前交通支动脉瘤破裂率高于中间。
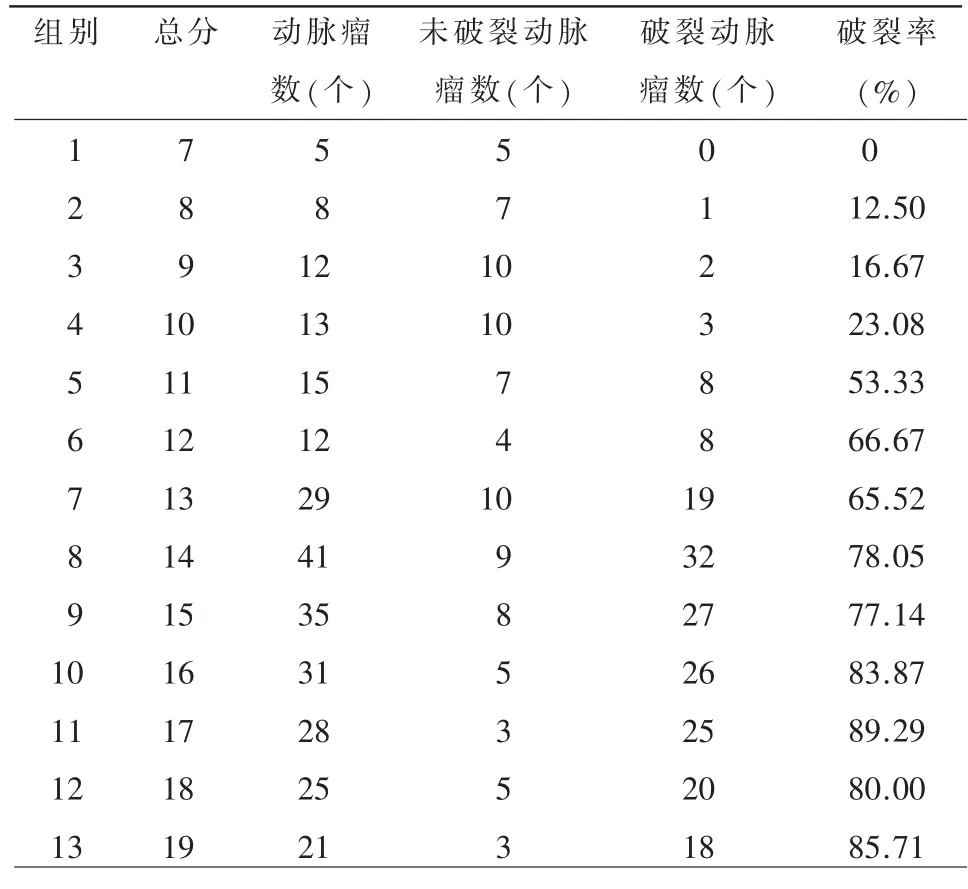
表2 前交通动脉瘤形态学特征评分并分组
同时,血流速度越慢、血液滞留时间也就越长,致使血液中黏稠样物质大量的沉积于血管壁而引发血管壁的变性坏死、玻璃样变、钙化等[16,17]。瘤体长径(L)及瘤体长径/瘤颈宽径(AR)、瘤体宽径/瘤颈宽径(BN)比值可以在一定程度上反映瘤腔内血液流速、血流滞留情况[18],也就是说L 及AR、BN 越大,而Wneck越窄,动脉瘤腔体积越大,其内血流量相对越大、血流流速越慢,引发局部的血流滞留,加剧了前交通支动脉瘤管壁退行性变以及结构改变,导致前交通支动脉瘤的破裂[19]。本研究结果显示前交通支动脉瘤体长径、AR、BN 值越大,其破裂率越高,表明瘤体长径、AR、BN 是影响动脉瘤破裂的重要因素。
前交通支动脉瘤上子囊结构的存在可降低该动脉瘤壁所受局部张力、牵张应力,但是随着子囊结构的增大,动脉瘤子囊壁所承受的局部牵张应力亦随之增加,最终极易导致子囊结构破裂并出血[20]。
目前针对前交通支动脉瘤的研究大多是单一形态学特征的分析,而没有进行综合分析,本研究就是综合分析前交通支动脉的形态学特征并量化,相对于一般的研究能更加全面、客观地评估动脉瘤的破裂风险。通过本研究表明动脉瘤总分越高,其破裂率越高,说明总分大于等于11 分的动脉瘤更容易发生破裂,为指导评估动脉瘤破裂风险提供了一种新方法。
