扩散加权成像表观扩散系数在评估女性骨质疏松中的临床应用
2020-05-29施蒋巍
施蒋巍,苏 凯
(江苏省苏州明基医院影像科,江苏 苏州 215011)
随着我国人口老龄化日益严重,骨质疏松症严重威胁着老年人的身体健康,这种以骨量减少,骨质量和强度降低为特征的全身骨病也导致了沉重的经济和社会负担[1]。双能X线(dual-energy X-ray absorptiometry, DXA)目前被认为是临床诊断骨质疏松的金标准,其通过双能X线扫描椎体和髋部的前后位图像,评价骨量情况,其优点是成本低,检测结果具有较好的重复性[2]。值得注意的是骨密度(BMD)的变化有一定的滞后性,其往往晚于骨质疏松的发展[3],其次DXA测量BMD的准确度易受到患者体位、骨质增生、骨外软组织遮盖等因素干扰[4]。另外,有研究[5]表明,骨髓腔会随着年龄的增长而扩大,从而从力学角度加强骨强度,这种结构的变化会导致DXA测得的BMD减低。
近年来有关研究[6-9]表明,骨量和骨髓内的脂肪细胞存在负相关关系。磁共振表观扩散系数(ADC)可以评估骨髓中水分子的自由扩散运动的情况而间接反映骨髓腔内脂肪细胞的含量[8,10-11]。据笔者查阅文献,尚未有研究对左髋ADC值与BMD的相关性进行研究。本研究通过对腰椎椎体及左髋的ADC值与相应的BMD之间进行统计学分析,意在探讨ADC值能否反应腰椎椎体及左髋骨量的变化。
1 资料与方法
1.1 一般资料 收集本院2019年7月—2019年11月临床拟诊骨质疏松的女性患者50 例,平均年龄为(55.5±6.8)岁,体质量指数(BMI)为(24.2±2.6)kg/m2。所有检查者既往无脊柱、脊髓及髋关节手术史,腰椎及髋关节无金属植入物,无腰椎及髋关节感染性及占位性病变。
所有检查者均接受DXA检查(GE公司Prodigy Advance X射线骨密度检测仪),获得腰椎L1-L4椎体及左全髋的BMD,T值由骨密度仪自动分析获得。骨质疏松采用WHO诊断标准,骨质正常T值:-1 SD或以上;骨质减少T值:-1~2.5 SD;骨质疏松T值:-2.5 SD以下。
同期检查者行磁共振腰椎及左髋的扫描,磁共振机型为西门子AVANTO 1.5T。患者均签署知情同意书。MRI扫描参数:矢状位T1WI,TR/TE 636 ms/11 ms,激励次数(NEX)为1;矢状位T2WI,TR/TE 2 720 ms/137 ms,NEX为3;轴位T2WI,TR/TE 4 000 ms/107 ms,腰椎矢状位DWI扫描条件为:b=50 800 s/mm2,层厚5 mm,层间距1 mm,TR 6 500 ms,TE 92 ms,NEX为3。左侧髋关节DWI横断位DWI:b=50 800 s/mm2,TR/TE 5 000 ms/83 ms,NEX为3。
1.2 ADC值测量方法 参照Youn等[7]的测量方法,在腰椎矢状位ADC图像上分别选择L1-L4椎体正中层面的椎体松质骨部分,着重避开椎体边缘的增生区域,椎后静脉丛及椎体内骨岛。手动勾画ROI,分别计算L1-L4椎体信号的ADC值取其均值。左髋关节的ADC测量选取层面为包含股骨头,股骨颈及部分股骨上段的三个横断位,手工勾画ROI,避开骨岛,计算ADC值取其均值,见图1。

图1 测量L1-L4椎体及左髋骨质ADC值。A:腰椎矢状位的ADC图。测量时手绘ROI,避开椎体边缘的增生区域,椎体内骨岛及椎后静脉丛等。分别获得L1-L4椎体信号的ADC值取其均值;B:左髋横断位的ADC图。测量时手绘ROI,包含股骨头,股骨颈及股骨粗隆,获得ADC值。
1.3 统计方法 测量所得BMD、T值和ADC值,采用SPSS 17.0统计分析软件包进行统计学处理,计量资料数据以(±s)表示。按腰椎T值不同分为骨量正常组、骨量减少组和骨质疏松组,使用单因素方差分析统计不同骨量组腰椎ADC值及髋关节ADC值的差异是否有统计学意义,P<0.05示差异有统计学意义。组与组之间使用SNK-q两两比较,通过Bonferroni对检验水平校正,P<0.05/3示差异有统计学意义。并利用Pearson相关分析ADC值与BMD的相关性。散点图用于显示椎体及左髋BMD与ADC值的变化规律;采用ROC曲线分析L1-L4椎体/左髋骨质ADC值对骨质疏松的诊断效能。
2 结果
2.1 不同组别的一般资料比较 骨量正常组,骨量减少组及骨质疏松组年龄分别为(53.5±4.8)岁、(54.1±6.2)岁及(55.1±4.8)岁,BMI分别为(23.2±1.6)kg/m2、(24.3±5.7)kg/m2及(26.3±3.2)kg/m2,差异均无统计学意义(P>0.05)。各组椎体ADC比较所有椎体经后处理均获得较为理想的图像及参数。骨质疏松采用WHO诊断标准,所有检查者根据腰椎及左髋的T值分别进行分组,其分布的情况见表1。不同组别之间的ADC分布情况见图2。经过单因素方差分析显示,不同骨量组的L1-L4椎体及左髋各组间ADC值差异具有统计学意义(F=19.37、20.43,P<0.01),组内SNK-q两两比较显示,不同组之间ADC值差异具有统计学意义(P<0.05/3),详见表2。

图2 不同骨量组骨质ADC值比较。A:L1-L4椎体不同骨量组的ADC值箱示图;B:左髋不同骨量组的ADC值箱示图。

表1 50 例检查者按照腰椎及左髋骨量的T值进行分组情况
表2 L1-L4椎体及左髋不同骨量组ADC值的单因素方差分析及两两比较(×10-3mm2/s,±s)

表2 L1-L4椎体及左髋不同骨量组ADC值的单因素方差分析及两两比较(×10-3mm2/s,±s)
注:*与骨量减少组比较P<0.05/3,#与骨质疏松组比较P<0.05/3。
分组 L1-L4椎体(n=50) 左髋(n=50)骨质正常组 0.787±0.306*# 1.101±0.144*#骨量减少组 0.507±0.970# 0.748±0.057#骨质疏松组 0.371±0.120 0.513±0.076 F 19.37 20.43 P<0.01 <0.01
2.2 ADC值与BMD的Pearson相关分析 L1-L4腰椎BMD为(0.846±0.309)g/cm2,ADC值(0.568±0.280)×10-3mm2/s,r=0.68(P<0.05)。左髋BMD为(0.563±0.285)g/cm2,ADC值为(0.838±0.315)×10-3mm2/s,r=0.71(P<0.05)。散点图见图3。

图3 骨质ADC值与BMD的相关性分析。A:L1-L4椎体的BMD与相应ADC的散点图;B:左髋BMD与相应ADC的散点图。
2.3 ADC值诊断骨质疏松的诊断效能分析 根据ROC曲线及约登指数(敏感度+特异性-1),L1-L4椎体ADC诊断骨质疏松的曲线下面积(AUC)为0.883,当阈值为0.313 ×10-3mm2/s时,其敏感度为80.2%,特异性为75.7%。左髋ADC曲线下面积AUC为0.870,当阈值为0.428 ×10-3mm2/s时,其敏感度为79.8%,特异性为76.7%,见图4。
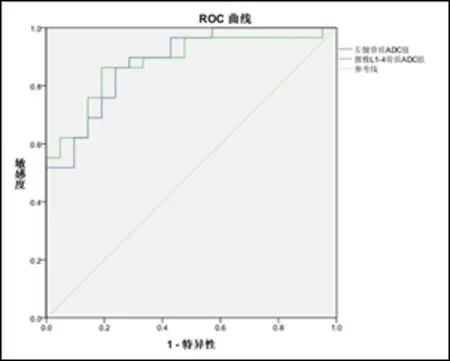
图4 L1-L4椎体ADC值与左髋ADC值诊断骨质疏松的ROC曲线
3 讨论
骨髓结构、骨内的有机基质和矿物等多种成分都对骨质量及强度有影响[12]。骨髓腔内骨小梁间隙充满红骨髓时,这种结构在生物力学上起到“减压阀”的作用,而富含脂质的黄骨髓支撑骨结构的作用较红骨髓弱,其含量增加会减低对生物应力的抵抗性,椎体的骨脆性增加导致骨折风险的增高。
陈慧莹等[13]通过水脂分离技术,研究年龄,性别和椎体部位不同因素对椎体骨髓脂肪含量的影响。雷立存等[14]的研究表明,椎体反相位信号下降程度与BMD值存在明显的相关性。这些研究也为MRI通过评价椎体内的脂质含量来评价骨质疏松症提高了理论依据。
DWI技术可以评价自由水分子在骨髓细胞中的扩散情况。黄骨髓中脂肪细胞在骨小梁间隙内堆积,限制了水分子的自由扩散而导致ADC值降低[11]。近年来有研究[8,10]表明女性腰椎骨质的ADC值与BMD测值呈线性正相关,与年龄呈负相关。而髋关节骨量情况作为DXA评价骨质情况的另外一个指标,相对于腰椎而言,其受骨质增生及血管重叠的影响均较小。Schneider等[15]对1 082 例女性BMD的测量结果表明,根据腰椎BMD测量有14.4%的患者诊断为骨质疏松,而根据髋部BMD测量可以诊断出22.5%的患者为骨质疏松。由此可见,腰椎后前位BMD测量较左髋关节BMD测量可能会低估腰椎骨质疏松导致骨折的风险性。据我们了解,本文首次对左髋骨质ADC值与骨量之间的关系进行研究。
本研究通过直方图及单因素方差分析显示,腰椎及左髋不同骨量组之间的ADC值差异具有统计学意义。Pearson相关分析显示,腰椎与左髋ADC值两者均与BMD存着“此消彼长”的关系且具有较好的相关性(r=0.68、0.71),符合ADC值评价BMD的理论依据。通过ROC曲线分析表明,腰椎与左髋ADC值在诊断骨质疏松中均具有较高的诊断效能(AUC为0.883、0.870),均具有较高的诊断敏感度及特异性,这和张恒等[8]研究报道一致。
本研究的不足之处是首先研究样本量偏少;其次椎体及左髋的骨量及骨髓腔成分分析缺乏相关病理学结果的支持;再次由于各家医院MR设备及对扩散成像系数b值的选择不同,其获得的ADC值存在差异,对骨质疏松的评估情况可能存在偏倚。值得注意的是,一些系统疾病,如重度贫血或血液系统疾病的患者存在红骨髓增生活跃的情况下,骨髓成分的比例会发生改变,这些情况下ADC值评估骨髓内脂肪浸润的准确性有待于进一步的研究。笔者认为将来可对同一患者进行椎体及左髋骨质反相位信号衰减指数与其ADC相关性分析,进一步验证骨髓内脂肪细胞的含量对ADC值的影响。
综上所述,笔者认为DWI成像在一定程度上可以通过反映骨髓成分改变对自由水分子扩散情况的影响,间接反映骨量的情况,ADC值可作为临床评价女性骨质疏松的一个参考指标。
