局部晚期鼻咽癌患者营养状况及其与预后相关性分析
2020-05-25魏学燕韩光吴媛李莹胡德胜
魏学燕 韩光 吴媛 李莹 胡德胜
鼻咽癌(nasopharyngeal carcinoma,NPC)是中国南方地区最常见的头颈部恶性肿瘤之一。据统计,全球约80%的鼻咽癌发生在中国[1]。由于早期症状不明显,且缺乏特异性,大部分鼻咽癌患者确诊时已处于局部中晚期[2]。目前,放疗、化疗相结合的综合治疗是鼻咽癌的主要治疗手段,同步放化疗作为局部晚期鼻咽癌的首选治疗方案,可明显提高局部控制率,降低远处转移率。同时,放疗会引起口腔黏膜炎、咽痛、吞咽困难、口干、味觉改变等不良反应;联合化疗时出现恶心、呕吐等胃肠道反应,容易导致患者进食困难、进食减少、体质量下降,进而出现不同程度的营养不良,严重影响患者生存质量、治疗效果和预后[3-6]。
本研究拟联合运用患者主观整体营养评估量表(patient-generated subjective global assessment,PGSGA)、体格测量、血液学指标和放化疗不良反应,全面评估接受放化疗的局部晚期鼻咽癌患者的营养状况,分析各项指标与PG-SGA 的相关性,并进一步探讨营养相关指标与患者预后的关系。
1 材料与方法
1.1 一般资料
选取2015年8月至2017年3月湖北省肿瘤医院收治的53例局部晚期鼻咽癌患者为研究对象。本研究来自于本院放疗中心开展的一项Ⅱ期单中心、前瞻性、单臂临床研究:雷替曲塞联合顺铂诱导化疗后联合同步放化疗治疗局部晚期鼻咽癌(NCT02562599),该临床研究通过本院伦理委员会审核批准,并获得患者及家属知情同意。纳入标准:1)经病理学确诊为初治鼻咽非角化未分化癌;2)影像学临床分期为T3期和(或)N2期以上;3)年龄18~70岁;4)ECOG体力状况0~1分;5)预计生存期≥3个月;6)未接受过放疗、化疗、靶向药物等治疗。排除标准:1)合并有其他恶性肿瘤;2)确诊时已发生远处转移;3)存在放化疗禁忌的合并症;4)妊娠或哺乳期妇女;5)具有精神类药物滥用史且无法戒除者或有精神障碍。
1.2 方法
1.2.1 治疗方案 53 例患者均接受顺铂+雷替曲塞诱导化疗2 个周期,雷替曲塞2.5 mg/m2,d1;顺铂25 mg/m2,d1~3,21 d 重复,之后同样的化疗方案在d1 和d22 予以同步放化疗2 个周期。放疗放射源采用6MVX电子直线加速器,原发灶靶区中心参考点剂量为69.5~72.6 Gy,颈部淋巴结阳性区域照射剂量为69.5 Gy,颈部淋巴结阴性区域照射剂量为52.8~59.4 Gy,每次分割量为1.6~2.2 Gy,1 次/d,5 d/周,放疗时间52 d。患者治疗过程中不良反应均按常规方式处理,无统一的营养干预和支持治疗方案。
1.2.2 观察指标 主要包括体格测量和血液学检查。体格测量包括身高、体质量和BMI。血液学检查主要包括总蛋白(TP)、白蛋白(ALB)、前白蛋白(PA)、尿素氮(BUN)、肌酐(Cr)、白细胞(WBC)、红细胞(RBC)、血红蛋白(Hb)和淋巴细胞计数(TLC)。
1.2.3 营养评估 采用患者主观全面评价法(PGSGA)。PG-SGA 是美国营养师协会及中国抗癌协会肿瘤营养与支持治疗专业委员会推荐用于肿瘤患者营养状况评估的首选方法[7]。PG-SGA具体评估内容包括体质量、摄食情况、症状、活动和身体功能、疾病与营养需求的关系、代谢、体格检查7 个方面。患者PG-SGA评分:0~1分为营养良好;2~3分为可疑营养不良;4~8分为中度营养不良;≥9分为重度营养不良。
1.2.4 观察和评估时间点 治疗前、诱导化疗后、放疗前、放疗2周后、放疗4周后、放疗结束后、放疗后1个月、放疗后3个月、放疗后6个月。
1.2.5 不良反应评价 采用CTCAE 5.0 标准评价放化疗不良反应。主要包括贫血(血红蛋白减少)、体质量下降、厌食、恶心、呕吐、腹泻、放射性皮炎、口腔黏膜炎、吞咽困难或疼痛、口腔干燥症等症状。
1.3 统计学方法
采用SPSS 22.0软件进行统计学分析。比较同组不同时间点之间的定量资料采用单因素方差分析,进一步使用t检验对其进行两两比较;相关性分析采用Spearman秩和检验;单因素分析采用Kaplan-Meier法,多因素分析采用Cox 比例风险回归模型。以P<0.05为差异具有统计学意义。
2 结果
2.1 基本情况
53例患者中,男性33例(62.3%),女性20例(37.7%);中位年龄49(22~66)岁;TNM分期(AJCC/UICC第8版)Ⅲ期25例(47.2%),Ⅳ期28例(52.8%,表1)。

表1 53例局部晚期鼻咽癌患者基本特征
2.2 体质量和BMI
患者诱导化疗+同步放化疗前后体质量、BMI 均呈进行性下降,差异均具有统计学意义(P<0.05,P<0.001,表2)。
整体治疗期间,94.3%(50/53)的患者出现体质量下降,1例略有增加,2例无变化。治疗结束时体质量减轻均值为(6.89±0.54)kg(10.6%),体质量减轻>5%者占84.9%(45/53),体质量减轻≥10%者占50.9%(27/53);同步放化疗期间,体质量减轻均值为(5.81±0.45)kg(9.1%),体质量减轻>5%者占84.9%(45/53),体质量减轻≥10%者占39.6%(21/53);诱导化疗期间体质量减轻均值仅为(1.03±0.23)kg(1.6%)。
BMI<18.5(低体质量营养不良)的患者在治疗前、诱导化疗后、放疗2 周后、放疗4 周后、放疗结束后所占比例分别为7.5%(4/53)、7.5%(4/53)、13.2%(7/53)、18.9%(10/53)、24.5%(13/53)。
2.3 血液学指标
患者诱导化疗+同步放化疗前后,除Cr外,TP、ALB、PA、BUN、WBC、RBC、Hb和TLC等血液学指标均呈明显下降趋势,差异均具有统计学意义(P<0.05,表2)。
血液学指标低于正常值的比例明显上升。TP、ALB、PA、WBC、RBC、Hb、TLC 指标治疗前低于正常值的患者比例分别为0、11.3%、5.7%、5.7%、0、0、3.8%;放疗结束后低于正常值的患者比例分别为30.2%、73.6%、49.1%、60.4%、56.6%、77.4%、96.2%。
2.4 营养状况评估
患者诱导化疗+同步放化疗前后,PG-SGA评分呈逐渐升高趋势,差异具有统计学意义(P<0.001,表2)。
PG-SGA 评分在治疗过程中呈动态变化,中、重度营养不良比例明显增加。治疗前,营养良好(0~1分)、可疑营养不良(2~3 分)、中度营养不良(4~8分)、重度营养不良(≥9 分)患者比例分别为98.1%、1.9%、0、0;诱导化疗后,不同营养状态患者比例分别为20.8%、35.8%、37.7%、5.7%;放疗2周后,不同营养状态患者比例分别为0、1.9%、37.7%、60.4%;放疗4周后,不同营养状态患者比例分别为0、0、18.9%、81.1%;放疗结束后,不同营养状态患者比例分别为0、0、15.1%、84.9%;放疗结束后1~6个月营养不良比例逐步下降(图1)。
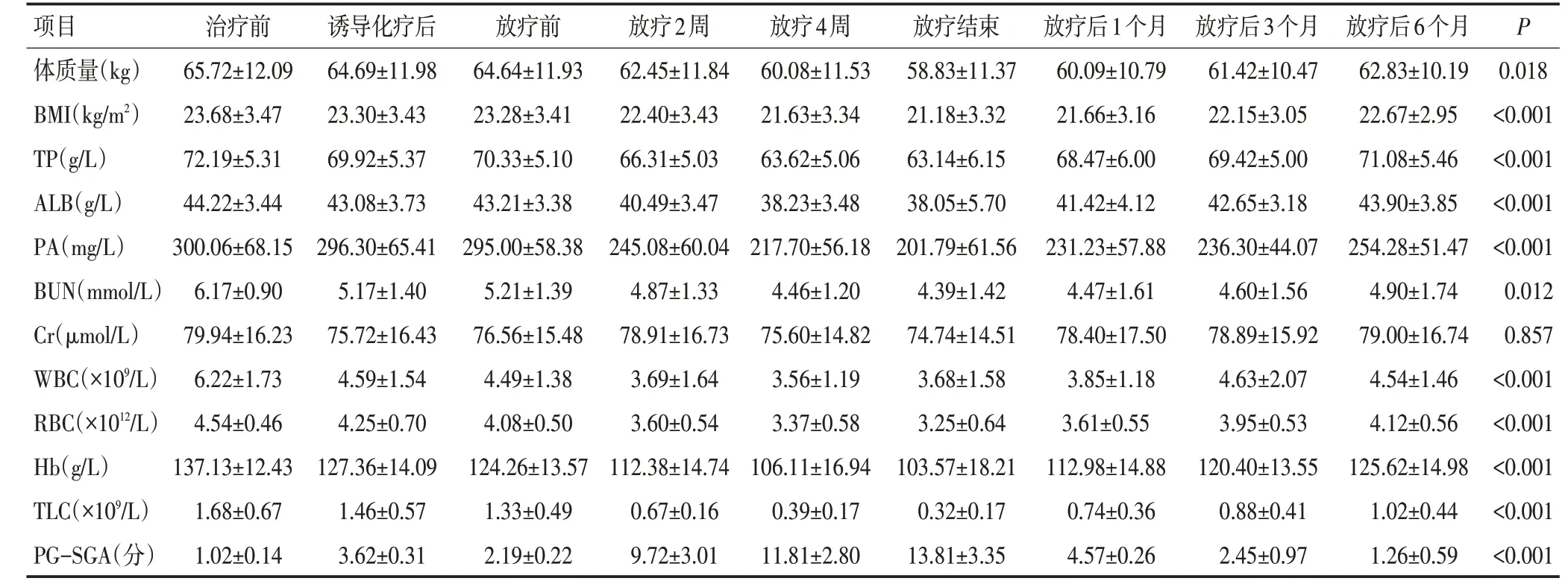
表2 53例局部晚期鼻咽癌患者治疗前后各项指标及营养评分变化 (x±s)

▶图1 不同治疗时期PG-SGA评分变化
2.5 不良反应
患者同步放化疗期间均出现不同程度的急性不良反应,其中Ⅱ级及以上不良反应的比例分别为口腔黏膜炎84.9%,吞咽困难或疼痛81.1%,厌食69.8%,恶心62.2%,放射性皮炎52.9%,贫血47.1%,体质量下降39.6%,呕吐35.9%,口腔干燥症24.5%,腹泻1.9%(表3)。

表3 53例局部晚期鼻咽癌患者不良反应 例(%)
2.6 PG-SGA评分相关性分析
对体质量、BMI、血液学指标、不良反应指标分别与PG-SGA评分进行相关性分析,结果显示,体质量、BMI、TP、ALB、PA、BUN、WBC、RBC、Hb 和TLC 与PG-SGA 评分均呈负相关(均P<0.05),且TLC、RBC、Hb、ALB(r=-0.641,r=-0.508,r=-0.492,r=-0.473)与PG-SGA 评分相关性较高;厌食、恶心、贫血、体质量下降百分比、放射性皮炎、口腔黏膜炎、吞咽困难或疼痛与PG-SGA评分均呈正相关(均P<0.05),口腔黏膜炎、体质量下降百分比、厌食、吞咽困难或疼痛(r=0.632,r=0.604,r=0.471,r=0.449)与PG-SGA 评分相关性较高;Cr、呕吐、腹泻、口腔干燥症与PG-SGA 评分不具有相关性(均P>0.05,表4)。
2.7 生存及影响因素分析
将年龄、性别、TNM 分期、BMI、体质量下降、TP、WBC、PA、ALB、ALB、Hb、TLC、PG-SGA 评分等可能影响患者预后的指标进行分析。单因素分析显示,TNM 分期、体质量下降、ALB、WBC 对患者生存的预后差异具有统计学意义(P<0.05)。多因素分析显示,TNM 分期晚、治疗期间体质量下降≥10%与局部晚期鼻咽癌患者预后不良相关,而WBC增加(在正常值范围内)与局部晚期鼻咽癌患者预后良好相关,差异均具有统计学意义(P<0.05,表5)。
根据53例患者治疗期间体质量下降百分比均值10.6%(6.89±0.54 kg)及50.9%的患者体质量减轻≥10%,将10%作为体质量下降百分比临界值进行生存分析。其中,治疗期间体质量下降≥10%组患者1、2、3年总生存率(96.4%、89.3%、78.4%)低于治疗期间体质量下降<10%组患者(100%、100%、96%,图2)。

表4 53例局部晚期鼻咽癌患者PG-SGA评分与各项指标相关性分析

表5 影响局部晚期鼻咽癌患者总生存的单因素及多因素分析

图2 不同体质量下降水平的局部晚期鼻咽癌患者生存曲线
3 讨论
鼻咽癌患者营养不良的发生不仅与肿瘤本身消耗、肿瘤引起的吞咽困难有关,还受放化疗不良反应如口腔黏膜炎、吞咽困难、胃肠道反应、骨髓抑制等多方面因素的影响,以致患者进食减少,在消耗增加和摄入减少的双重作用下导致营养不良的发生[8-9]。长期严重的营养不良会降低患者生存质量,增加感染风险,影响治疗耐受性,导致放化疗中断或延期,甚至影响患者总生存[10-13]。
鼻咽癌患者营养不良主要表现为体质量丢失、能量代谢异常、血浆白蛋白降低和免疫功能下降,其中体质量明显下降是其最主要的临床特征[14]。既往研究显示,约93%~94.4%的鼻咽癌患者放化疗后出现不同程度的体质量下降[15-16]。邱晨等[17]对159 例鼻咽癌患者营养状况研究发现,放疗结束时体质量减轻均值为6.9 kg。本研究发现,94.3%的患者治疗后出现体质量下降,下降均值为(6.89±0.54)kg,50.9%的患者体质量减轻≥10%,与既往研究结果接近。明显的体质量下降发生在同步放化疗期间,主要在放疗开始后2~4 周。白蛋白、血红蛋白、白细胞、淋巴细胞计数等血液学指标常作为临床上评价患者营养状况的客观指标,这些指标从不同方面反映患者营养状况,且受人为因素影响小[18-19]。本研究发现,随着放化疗的进行,患者各项血液学指标值呈逐步下降趋势,低于正常值的比例显著增加,放疗结束时白蛋白、血红蛋白、白细胞、淋巴细胞计数低于正常值的患者比例高达73.6%、77.4%、60.4%、96.2%。营养相关血液学指标提示绝大部分局部晚期鼻咽癌患者营养不良问题突出。放化疗不良反应会严重影响患者食欲和营养摄入,加剧营养不良的发生和发展,降低患者免疫功能,甚至导致治疗中断、延长放疗疗程,出现恶性循环,导致恶液质的发生[13,20-21]。既往研究显示鼻咽癌患者放疗2~4 周时出现严重的口腔黏膜炎反应,进食困难、体质量丢失也最明显,Ⅱ级以上急性黏膜炎发生率约63%~83%[12-13,22]。本研究发现,患者放疗2周左右时,相关不良反应发生率开始明显上升,以口腔黏膜炎和吞咽困难或疼痛最为常见,Ⅱ级及以上口腔黏膜炎84.9%,吞咽困难或疼痛81.1%。提示局部晚期鼻咽癌患者放化疗期间不良反应发生率高,随着放射剂量的增加,口腔黏膜炎和吞咽困难程度也进一步加重,应尽早预防、对症处理,减轻机体组织的放射性损伤。
PG-SGA 是专门针对肿瘤患者设计的一种特异性营养评估工具。沈梅竹等[23]采用PG-SGA 对117例同步放化疗的鼻咽癌患者进行营养评估,结果显示同步放化疗后重度营养不良患者高达83.0%。本研究显示,患者PG-SGA评分在放疗2周、4周和放疗结束时均值约为10、12、14 分,均为重度营养不良状态。诱导化疗后重度营养不良仅5.7%,同步放化疗开始后营养不良发生率显著上升,放疗结束时重度营养不良高达84.9%,与上述结果接近。
运用单一指标评估鼻咽癌患者营养状况有一定的局限性,本研究联合运用PG-SGA评分、体格测量、血液学指标和放化疗不良反应,对局晚期鼻咽癌患者营养状况进行评估。结果显示,以BMI作为判断营养不良的标准,营养不良(BMI<18.5)发生率为24.5%,而PG-SGA 评估的重度营养不良发生率为84.9%,二者相差较大,究其原因可能是部分患者治疗前BMI为超重或肥胖,即使在治疗期间出现体质量下降,BMI 仅降至正常范围,而PG-SGA 评分仍提示营养不良[24]。同时发现,放化疗不良反应与PG-SGA评分密切相关,患者同步放化疗期间体质量下降百分比、口腔黏膜炎、吞咽或疼痛、厌食、恶心均与PGSGA评分表现出较高水平的正相关,即放化疗不良反应越明显,营养不良程度越高。另外,白蛋白、血红蛋白、白细胞、红细胞、淋巴细胞均与PG-SGA评分表现出较高水平的负相关,即血液学指标值越低,营养不良程度越高。由此可见,鼻咽癌患者营养不良的发生是多种因素共同作用的结果,在放化疗过程中应重点关注患者体质量下降百分比,而非单纯的BMI值;应密切监测血液学指标、及时观察放化疗不良反应,运用PG-SGA 准确、快速地评估鼻咽癌患者营养状况,并尽早进行营养干预,改善患者营养状况,保证治疗的顺利实施。
本研究发现,TNM分期、体质量下降、白蛋白、白细胞与局部晚期鼻咽癌患者预后密切相关。本研究8 例死亡患者中,7 例患者确诊时TNM 分期为Ⅳ期,仅1 例为Ⅲ期,TNM 分期晚是患者预后的不利因素。目前关于体质量下降百分比对局部晚期鼻咽癌患者预后的研究较少,本研究首次发现治疗期间体质量下降≥10%是局部晚期鼻咽癌患者预后不良的独立影响因素之一,其3年总生存率明显低于体质量下降<10%的患者,但该体质量减少百分比是否可以对患者预后进行有效预测,需进一步探索和证实。血清白蛋白有助于维持机体内环境稳定,预防肿瘤进展,是反映患者炎症及营养状态的良好指标,被证实与胃癌、肺癌、鼻咽癌的预后密切相关[25],单因素分析中血清白蛋白对患者预后差异有统计学差异,但在多因素分析中并无显著差异,考虑与样本量小有关,有待进一步的大样本研究结论。白细胞计数增加(在正常值范围内)是局部晚期鼻咽癌患者预后良好的独立影响因素,这与Liu等[26-27]的研究报道相似,白细胞是机体免疫应答的主要参与者,其中淋巴细胞可清除肿瘤细胞,同步放化疗过程中白细胞易受骨髓抑制的影响而发生数量减少,正常范围内白细胞计数增加有利于鼻咽癌患者的预后。
本研究患者入组标准严格,治疗方案统一,混杂因素较少,研究结果具有一定的参考意义,但也存在一定的缺陷:1)由于本研究的患者均来自于本院放疗中心开展的一项Ⅱ期单中心、前瞻性、单臂临床研究,因此采用的诱导和同步化疗方案为雷替曲塞联合顺铂,与目前临床上广泛采用的化疗方案不一致,可能对临床指导作用有所影响。2)由于本项前瞻性单臂临床研究计划入组60 例,导致最终纳入分析的病例样本量较小,结论外推存在一定的局限性,有待后期进一步扩大病例样本量、延长随访时间并予以证实。
综上所述,局部晚期鼻咽癌患者放化疗期间重度营养不良比例较高,体质量下降与患者预后不良相关。应高度重视局部晚期鼻咽癌患者治疗过程中的营养状况,及时进行全面营养评估,给予合理的营养支持治疗,改善患者预后。
