高频振荡通气治疗新生儿气胸的疗效及安全性研究
2020-05-15祖京楠杨梅
祖京楠,杨梅
(1.承德医学院,河北 承德;2.保定市第一中心医院,河北 保定)
0 引言
新生儿气胸是指某种原因引起肺泡过度充气、腔压升高或者肺泡腔与间质间产生压力阶差及邻近组织压迫,导致肺泡壁破裂,气体进入胸膜腔,造成积气状态而产生[1]。NP 若不及时诊断及积极处理,容易引起相关脏器损害及功能障碍,严重者可导致新生儿死亡。根据第四版《实用新生儿学》中[2],新生儿气胸的诊断标准为:(1)患儿胸部 X 线结果提示有气胸样改变。(2)新生儿突然出现呼吸频率加快、呻吟、面色苍白或发绀。(3)患儿患侧呼吸音减低,双侧胸廓不对称。(4)血气分析提示pH、PO2下降,PCO2升高。患儿查体表现为:患儿患侧胸廓抬高,双侧胸廓不对称,肺部叩诊呈过清音,患儿患侧呼吸音减低,严重者甚至出现呼吸音消失的情况。结合患儿病情、临床表现及辅助检查如:胸片及血气分析结果判断疾病发生及进展情况。治疗新生儿气胸的主要目的是消除疾病病因并促进患儿患侧肺的复张且减少气胸复发,改善患儿的心肺功能。同时积极治疗并发症也相当重要。对于新生儿气胸治疗的常用治疗方法有胸腔穿刺抽气、传统胸腔闭式引流术、静脉留置针穿刺引流等[3,4],但由于这些手段存在反复穿刺、创伤大、易感染等不足,同时增加了引流相关并发症的发生率,不利于临床广泛推广。新生儿气胸如得不到积极有效治疗,容易对新生儿呼吸功能造成严重的影响[5]。因此,目前救治的关键是需选择正确的治疗方式来治疗新生儿气胸。
机械通气分为常频机械通气和高频振荡通气。常频机械通气在治疗新生儿疾病时,不能给予合适的气道压力,因此不能及时改善患儿血氧下降的状态,其潮气量相对较大,对新生儿更容易造成压力及容量性损伤,更容易引起新生儿气漏的发生,因此不适合新生儿气胸的治疗。
近年来,高频振荡通气广泛应用于治疗新生儿呼吸困难等新生儿肺部通气功能或换气功能障碍性疾病,高频振荡通气可在低气道压力下增加对肺部的通气,来改善患儿的呼吸功能。但应用高频振荡通气治疗新生儿气胸的病例还鲜有报道。新生儿气胸的发病原因有多种,主要包括医源性、病理性及自发性的气胸。治疗新生儿气胸的主要目的是使被压缩肺组织及时复张以及防治气胸的再次复发。
通过收集整理临床资料,并分析近几年来在保定市第一中心医院就诊的患有气胸的新生儿的治疗情况,对HFOV 治疗新生儿气胸的治疗效果与传统胸腔闭式引流术治疗新生儿气胸的治疗效果进行对比,本文探讨 HFOV 在新生儿气胸中的临床效果及安全性。
1 资料与方法
1.1 资料来源
通过回顾性分析2014 年01 月至2019 年12 月在保定市第一中心医院新生儿科住院的并依据第四版《实用新生儿学》诊断标准,诊断为“新生儿气胸”的患儿70 例。统计2014 年01 月至2017 年08 月在保定市第一中心医院新生儿科住院诊断为“新生儿气胸”并采用传统胸腔闭式引流术治疗的患儿35 例。统计2017 年09 月至2019 年12 月在保定市第一中心医院新生儿科住院诊断为“新生儿气胸”并采用高频振荡通气治疗的患儿35 例。纳入标准:①根据患儿病情、已经有缺氧、发绀、呼吸困难等临床表现或辅助检查的结果确诊为气胸;②入院时年龄为0~28d;③性别不限;④不限生产方式;⑤均签署知情同意书。排除标准:①合并脑出血、肺出血、肺动脉高压、DIC 等严重并发症。②合并先天性心脏病、先天性消化道畸形等先天性疾病。对两组新生儿年龄、性别及分娩方式比较,差异均无统计学意义(P>0.05)。两组新生儿的基本情况比较结果见表1。比较两组患儿入院时血气分析结果,差异无统计学意义(P>0.05),见表2。
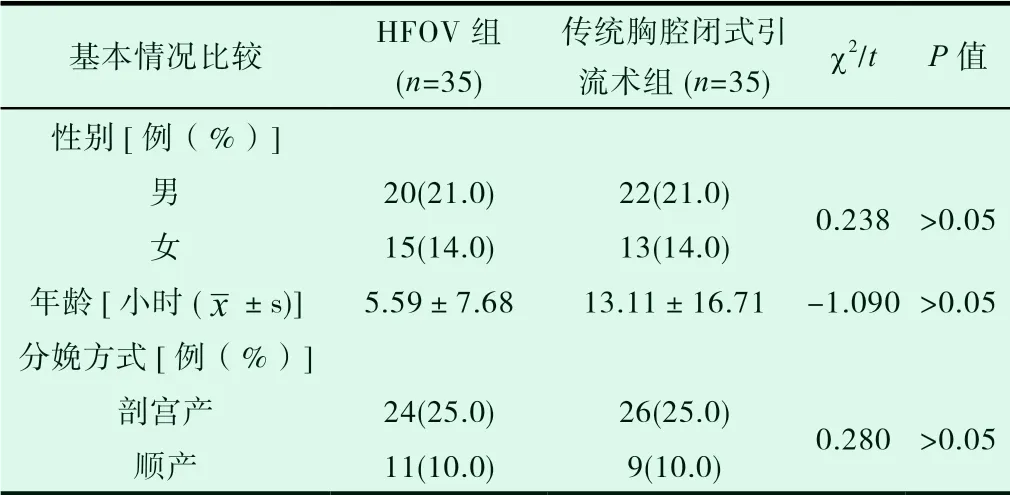
表1 两组患儿的基本情况比较
表2 两组患儿入院血气分析对比
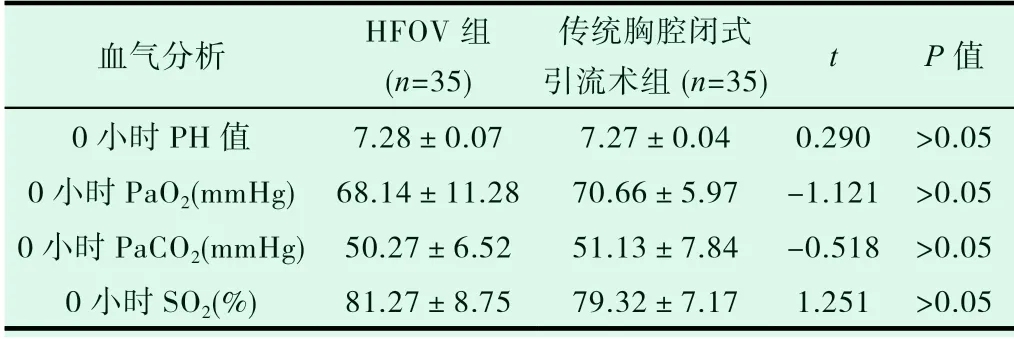
表2 两组患儿入院血气分析对比
血气分析 HFOV 组(n=35)传统胸腔闭式引流术组(n=35) t P 值0 小时PH 值 7.28±0.07 7.27±0.04 0.290 >0.05 0 小时PaO2(mmHg) 68.14±11.28 70.66±5.97 -1.121 >0.05 0 小时PaCO2(mmHg) 50.27±6.52 51.13±7.84 -0.518 >0.05 0 小时SO2(%) 81.27±8.75 79.32±7.17 1.251 >0.05
1.2 处理方法
所有患儿入院后及0 小时马上行血气分析及胸部X线检查,两组患儿均常规采用保暖、镇静、控制感染、维持体内平衡、补液对症支持等处理。2014 年01 月至2017 年08 月在我院新生儿科住院诊断为“新生儿气胸”的患儿35 例,采用传统胸腔闭式引流术治疗。传统胸腔闭式引流术组操作方法:患儿取仰卧位,取患儿患侧胸壁锁骨中线与第2 肋间交叉点外0.5cm 部位为操作点,常规皮肤消毒、戴无菌手套,铺无菌洞巾,取2% 利多卡因局部浸润麻醉到胸壁各层,直至胸膜麻醉后,回抽有气体,表明已到达胸腔,拔出麻醉针。使用一次性胸腔穿刺针是由苏州伟康医疗器械有限公司生产的,医生用左手固定穿刺点周围皮肤,右手持穿刺针对穿刺点进行穿刺,穿刺时进针的角度要与皮肤保持垂直,穿刺的深度在1~1.5cm 之间。在穿刺时感觉到针头有明显的落空感时,表示穿刺成功,同时固定穿刺针,以确保引流的通畅。可用左手固定穿刺针,用右手将针管连接在胸腔闭式引流器上进行引流。拔管指征:呼吸困难症状消失;复查胸片肺完全扩张;血氧饱和度在90% 以上;试夹闭引流管4-6h 后患儿呼吸稳定。
2017 年09 月至2019 年12 月在保定市第一中心医院新生儿科住院诊断为“新生儿气胸”的患儿35 例,采用高频振荡通气治疗。HFOV 组:对新生儿进行气管插管后,采用小儿呼吸机(型号:德国Sophie-conventional)进行治疗,设置参数为:初设参数:调节振幅(ΔP)20~35cmH2O,平均气道压(MAP)8~15cmH2O,吸呼比(I:E)1:2,频率(F)10~15Hz。参数调节:根据动脉血气分析及胸部X 线结果调节MAP、ΔP、F,根据患儿病情调节氧浓度,胸部X 线片显示膈肌位于第8~9 后肋水平为理想状态;首先降低MAP 和ΔP,当MAP <8~10cmH2O,可撤离有创呼吸机。
1.3 统计指标和评价方法
将两组患儿在住院期间的临床指标进行比较。收集整理并比较两组患儿分别于0 小时及治疗后4 小时胸片前后改变状况,如果胸片提示肺组织体积较前增大,气胸线以外的透亮面积减小,且未再复发气胸,则为治疗有效。收集统计并比较两组患儿分别于0 小时、8 小时、16 小时、32 小时查的动脉血气分析结果。新生儿气胸常见的并发症包括:操作损伤、纵膈摆动、肺不张、导管脱出、胸腔内感染等,并比较两组患儿并发症发生率与住院时间的差异。
1.4 统计学分析
应用SPSS 22.0 统计学软件数据包进行数据处理,计量资料以均数± 标准差(±s)表示,呈正态分布两组间比较采取t 检验,否则采取Wilcoxon 秩检验;计数资料以率表示,采取χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 依据患儿病史、临床表现和胸片结果,两组患儿0 小时均已确诊为气胸。对两组患儿入院时的基本情况如:患儿的年龄、性别及分娩方式进行收集整理和统计。并对这70 个患儿0 小时的PH、PaO2、PaCO2、SO2进行收集整理。两组结果比较,P 值均大于0.05,差异无统计学意义,见表1、表2。
2.2 比较两组患儿经治疗4 小时后分别复查的胸片,结果提示HFOV 组的总有效率为97.14%,和传统胸腔闭式引流术组82.86%的总有效率相比,治愈率更高,两组比较,P<0.05,差异有统计学意义,见表3。
2.3 对两组患儿分别于8 小时、16 小时、32 小时复查的动脉血气分析结果进行比较,收集分析PH、PaO2、PaCO2、SO2数值变化,均较0h 有不同程度改善,且HFOV 组较传统胸腔闭式引流组改善更明显,P<0.05,差异有统计学意义,见表4、表5、表6。
2.4 对两组新生儿出现并发症的发生率进行对比,P<0.05,差异有统计学意义,见表7。
2.5 对两组新生儿对住院时间进行对比,(P<0.05),差异有统计学意义,见表8。
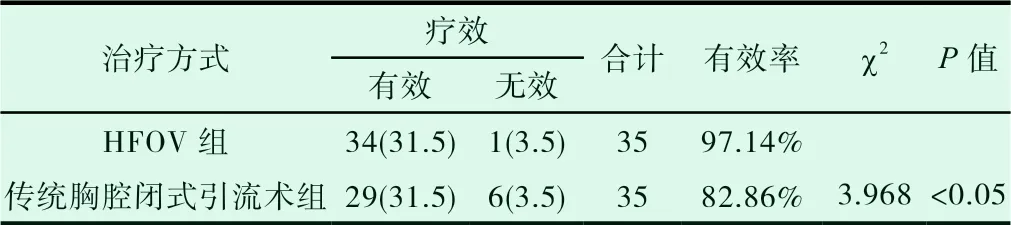
表3 两组患儿治疗后4 小时复查胸部正位片结果有效率[例( %)]
表4 两组患儿治疗后8h 的血气分析指标比较
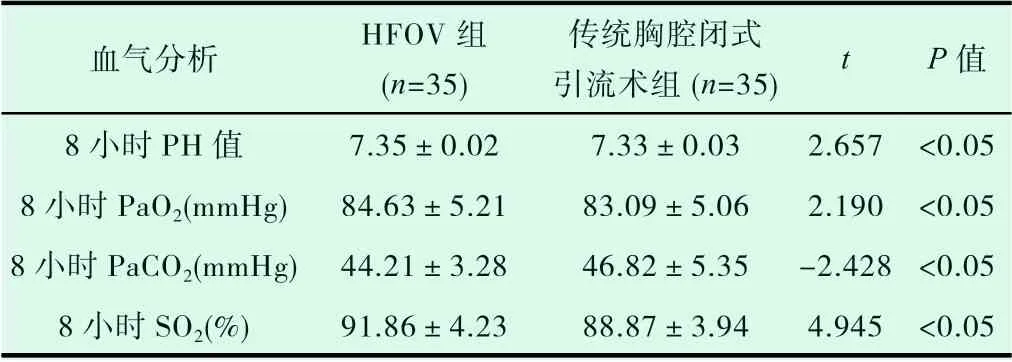
表4 两组患儿治疗后8h 的血气分析指标比较
血气分析 HFOV 组(n=35)传统胸腔闭式引流术组(n=35) t P 值8 小时PH 值 7.35±0.02 7.33±0.03 2.657 <0.05 8 小时PaO2(mmHg) 84.63±5.21 83.09±5.06 2.190 <0.05 8 小时PaCO2(mmHg) 44.21±3.28 46.82±5.35 -2.428 <0.05 8 小时SO2(%) 91.86±4.23 88.87±3.94 4.945 <0.05
表5 两组患儿治疗后16h 的血气分析指标比较
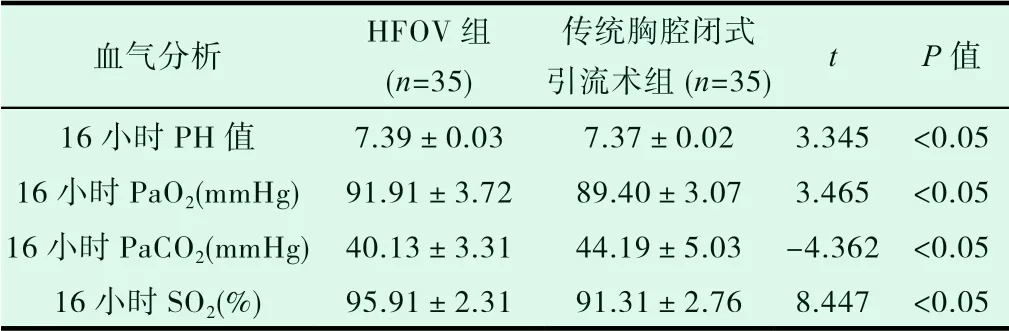
表5 两组患儿治疗后16h 的血气分析指标比较
血气分析 HFOV 组(n=35)传统胸腔闭式引流术组(n=35) t P 值16 小时PH 值 7.39±0.03 7.37±0.02 3.345 <0.05 16 小时PaO2(mmHg) 91.91±3.72 89.40±3.07 3.465 <0.05 16 小时PaCO2(mmHg) 40.13±3.31 44.19±5.03 -4.362 <0.05 16 小时SO2(%) 95.91±2.31 91.31±2.76 8.447 <0.05
表6 两组患儿治疗后32h 的血气分析指标比较
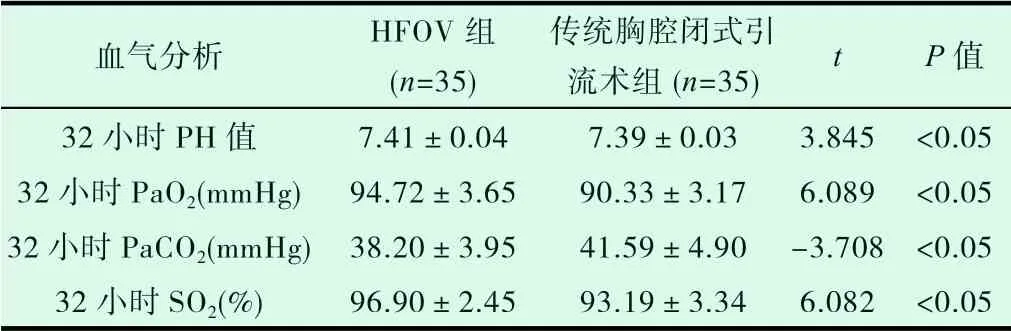
表6 两组患儿治疗后32h 的血气分析指标比较
血气分析 HFOV 组(n=35)传统胸腔闭式引流术组(n=35) t P 值32 小时PH 值 7.41±0.04 7.39±0.03 3.845 <0.05 32 小时PaO2(mmHg) 94.72±3.65 90.33±3.17 6.089 <0.05 32 小时PaCO2(mmHg) 38.20±3.95 41.59±4.90 -3.708 <0.05 32 小时SO2(%) 96.90±2.45 93.19±3.34 6.082 <0.05
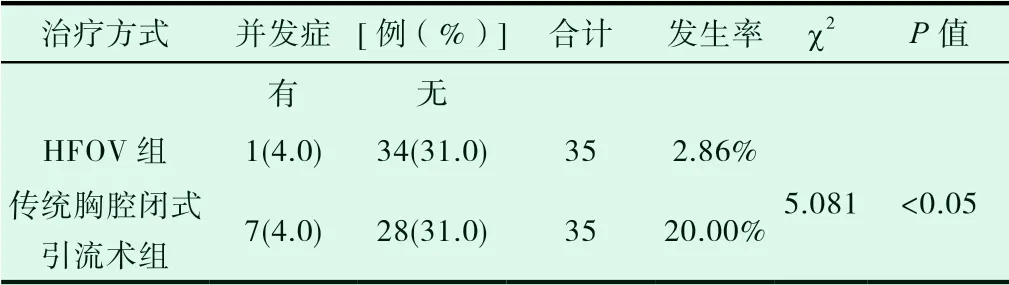
表7 两组患儿并发症发生率[例(%)]
表8 两组患儿住院时间

表8 两组患儿住院时间
HFOV 组(n=35)传统胸腔闭式引流术组(n=35) t P 值住院时间[天(±s)] 9.33±2.45 12.44±2.40 -2.935 <0.05
3 讨论
新生儿气胸多是由于肺泡过度膨胀,而导致肺泡破裂,其进一步发展可导致新生儿呼吸困难,严重者甚至出现呼吸衰竭[6]。严重的气胸可以并发持续性肺动脉高压、循环衰竭等其他疾病,增加原有疾病的死亡率[7]。传统胸腔闭式引流术[8,9],存在反复穿刺、创伤大、易感染等不足,同时增加了引流相关并发症,不利于临床广泛推广。
近年来,机械通气广泛应用于治疗新生儿肺部通气功能及换气功能的疾病,如:新生儿肺透明膜病、新生儿胎粪吸入性肺炎以及各种感染性肺炎所致的呼吸衰竭、呼吸窘迫综合征、肺水肿、肺出血、各种原因的窒息、重症哮喘等。安全性及有效性得到了广泛认可,但应用常频机械通气治疗新生儿疾病的过程中,其较高的气道压力会导致肺泡过度膨胀。常频机械通气治疗过程中吸气为主动过程,呼气为被动过程,更容易造成人机对抗以及二氧化碳储留,使患儿酸中毒得不到有效缓解。
高频振荡通气是采用较高的呼吸频率,极低的潮气量,较低的平均气道压进行通气,亦适用于新生儿各类呼吸衰竭[10]。高频振荡通气具有机械死腔小、气道压低、潮气量小、高频率的特点,可以降低气压伤并且提高氧合[11]。在高频振荡通气的同时,结合氧气吸入,可创造肺泡与漏出气体间的氮梯度而有利于氮气排出,从而促进气体吸收。
收集并比较两组患儿入院时的一般情况如:患儿的年龄、性别及分娩方式,进行整理和统计。并对这70 个患儿0 小时的PH、PaO2、PaCO2、SO2进行收集整理。两组患儿相关结果比较,P 值均大于0.05,差异无统计学意义,两组患儿具有可比性。经治疗4小时后对比两组患儿分别复查胸片的结果,HFOV 组的总有效率为97.14%,和传统胸腔闭式引流术组82.86%的总有效率相比,治愈率更高,两组比较其差异有统计学意义(P<0.05)。经治疗后分别于8 小时、16 小时、32 小时复查动脉血气分析,统计PH、PaO2、PaCO2、SO2数值变化,均较0h 有不同程度改善,且HFOV 组较传统胸腔闭式引流组改善更明显,差异有统计学意义(P<0.05)。在治疗后8h、16h 及32 小时统计发现,HFOV 组PH、PaO2显著高于传统胸腔闭式引流术组,而且HFOV 组PaCO2明显低于传统胸腔闭式引流术组,表明采用HFOV 在治疗新生儿气胸过程中能提供相对恒定的气道压力,可避免肺泡极度扩张和缩小,促进已经破裂的肺泡闭合,并且其高频率的胸廓振动和主动呼气过程也利于胸膜腔内气体向外排出,这是HFOV 改善新生儿血气指标的主要原因[12]。这表明高频振荡通气在新生儿气胸治疗中有效,且与传统胸腔闭式引流术相比缩短了治疗时间。高频振荡通气对新生儿气胸的治疗效果优于传统胸腔闭式引流术。且高频振荡通气在新生儿气胸的治疗中并发症发生率较低,其安全性高于传统胸腔闭式引流术且并发症少。HFOV 作为一种特殊机械通气模式在临床越来越得到广泛性应用,安全性相对较高,其更多的优势有待于多中心、大样本的研究进一步证实。
