孕早期血清学联合超声检测 NT厚度筛查唐氏综合征高风险与妊娠不良结局的相关性研究
2020-05-06曾敏王建中杨洁
曾敏 王建中 杨洁
[摘要] 目的 探討孕早期血清学联合超声检测NT厚度筛查唐氏综合征高风险与妊娠不良结局的相关性。 方法 选取赣州市人民医院2017年9月~2019年4月行孕早期血清学及超声NT联合DS筛查的11~13+6孕周的孕妇300例,均接受血清学检测,包括妊娠相关血浆蛋白-A(PAPP-A)与游离绒毛膜促性腺激素(Free β-hCG)的检测,根据DS风险值分为高风险组100例,低风险组200例,高风险组(包括NT≥3.0 mm)及年龄≥35岁高龄孕妇建议其行介入产前诊断。所有孕妇在孕18~24周对胎儿做系统的超声检查。建议超声结果异常的孕妇行产前介入性的诊断。对研究对象进行是否进行产前诊断、有无妊娠并发症、Apgar评分、有无畸形情况的病案随访和电话随访。 结果 高风险组中产前诊断患者的比例为35.00%,明显高于低风险组产前诊断患者的比例10.00%,差异有统计学意义(P<0.05)。高风险组的PAPP-A水平明显低于低风险组,Freeβ-hCG水平明显高于低风险组,差异均有统计学意义(P<0.05)。高风险组的NT厚度明显厚于低风险组,差异有统计学意义(P<0.05)。高风险组的畸形发生率为49.00%,明显高于对照组的7.00%,差异有统计学的意义(P<0.05)。高风险组的Apgar评分明显高于低风险组,差异有统计学意义(P<0.05)。高风险组与低风险组的妊娠并发症发生率分别为27.00%与24.50%,差异无统计学意义(P>0.05)。 结论 孕早期血清学联合超声检测 NT厚度筛查唐氏综合征高风险者发生妊娠不良结局的比例较高,具有重要的临床意义。
[关键词] 唐氏综合征;NT厚度;超声;血清学检测
[Abstract] Objective To explore the association between high risk of Down's syndrome screened by early pregnancy serological test combined with ultrasound detection of NT thickness. Methods 300 pregnant women from 11-13+6 gestational weeks who were screened for DS by early pregnancy serology and ultrasound NT in Ganzhou People's Hospital from September 2017 to April 2019 were selected. All received serological tests, including the detection of pregnancy-related plasma protein-A(PAPP-A) and free chorionic gonadotropin (Free β-hCG). The patients were divided into high-risk group (100 cases) and low-risk group (200 cases) according to DS risk value. The high-risk group (including NT≥ 3.0 mm) and pregnant women aged ≥35 years were recommended to undergo prenatal diagnosis. All pregnant women underwent a systematic ultrasound examination of the fetus from 18 to 24 weeks of gestation. Prenatal interventional diagnosis was recommended for pregnant women with abnormal ultrasound results. Participants were followed up for prenatal diagnosis, pregnancy complications,Apgar scores, and malformations. Results The proportion of prenatally diagnosed patients in the high-risk group was 35.00%, which was significantly higher than the proportion of prenatally diagnosed patients in the low-risk group 10.00%. And the difference was statistically significant(P<0.05). The level of PAPP-A in the high-risk group was significantly lower than that in the low-risk group, and the level of Freeβ-hCG was significantly higher than that in the low-risk group. The differences were statistically significant(P<0.05). The thickness of NT in the high-risk group was significantly thicker than that in the low-risk group, and the difference was statistically significant(P<0.05). The incidence of deformities in the high-risk group was 49.00%, which was significantly higher than the 7.00% in the control group, and the difference was statistically significant(P<0.05). Apgar scores in the high-risk group were significantly higher than those in the low-risk group, and the difference was statistically significant(P<0.05). The incidence of pregnancy complications in the high-risk group and the low-risk group was 27.00% and 24.50%, respectively, and the difference was not statistically significant(P>0.05). Conclusion High-risk patients with Down syndrome screened by early pregnancy serological test combined with ultrasound detection of NT thickness have a higher proportion of adverse pregnancy outcomes, which has important clinical significance.
[Key words] Down's syndrome; NT thickness; Ultrasound; Serological test
产前血清学筛查是孕期产前的检测方法,经济、简便并且无创,主要评估唐氏综合征(Down's syndrome,DS)及其他染色体的异常的发病风险,对高风险者介入性的产前诊断,可保障出生人口的素质[1-2]。主要的模式为孕早期和孕中期的二联联合筛查,PAPP-A+联合β-hCG[3]。随着超声诊断水平的提高,超声筛查胎儿染色体及结构畸形的价值已经得到肯定[4]。其中孕早期超声NT,对鉴别胎儿异常有积极的意义,特别是与DS有密切的关系[5]。因此带来了新的筛查模式,孕早期血清学联合超声检测NT筛查,在假阳性5%的情况下DS检出率可高达90%。与现有的血清学筛查模式相比较,这种筛查模式不但检出率更高,而且在检出时间上呈现了巨大优势。本研究分析高龄孕妇的孕早期血清学联合NT筛查结果与产前诊断的结果,旨在对高龄孕妇产前筛查的有效性进行评估,而减少介入性产前诊断导致的医源性流产,现报道如下。
1 资料与方法
1.1 一般资料
选择江西省赣州市人民医院2017年9月~2019年4月的行孕早期血清学及超声NT联合DS筛查的11~13+6孕周的孕妇300例,纳入标准:单胎妊娠且非辅助生殖的妊娠;汉族且无吸烟史;孕妇信息完整,可以进行完整跟踪随访。排除标准:①双胎或多胎妊娠;②辅助生殖的妊娠;③患有糖尿病、慢性肾炎、高血压心脏病等;④无法跟踪到孕妇的后期信息及分娩结局。所有孕妇均填写基本信息登记表,包括年龄、体重、末次月经、种族、生育史、疾病史及家族遗传病史等。签署唐氏筛查知情同意书。根据DS风险值分为高风险组(DS风险值≥1/270)100例,低风险组(DS筛查风险值<1/270)200例,高风险组中患者年龄为26~37岁,低风险组中患者年龄为27~36岁,两组的年龄之间比较,差异无统计学意義(P>0.05)。高风险组中年龄≥35岁患者40例为高风险A组,年龄<35岁患者60例为高风险B组。低风险组中年龄≥35岁患者80例为低风险A组,年龄<35岁患者120例为低风险B组。两组的一般资料具有可比性(P>0.05)。见表1。
1.2 方法
1.2.1 血清学筛查 采集孕妇的肘前静脉血2~3 mL,经过离心,取上清液在4℃低温冰箱中保存,在当天完成妊娠相关血浆蛋白-A(PAPP-A)、游离绒毛膜促性腺激素(Free β-hCG)的检测。选用的仪器为德国罗氏公司生产的Cobas 601型电化学发光免疫分析仪,试剂由该公司生产。孕早期测定PAPP-A、β-hCG,产前筛查的软件是珠海艾博罗生物技术有限公司提供,输入孕妇血清标志物值、出生的时间、体重、抽血的日期、末次月经、孕周(月经不调者B超确定孕周)、胎数、是否有不良孕产史(包括自然流产、习惯性流产、死胎、死产、生育畸形儿情况)、有无胰岛素依赖性糖尿病史及吸烟史等信息,进行风险评估。
1.2.2 超声检查 Philips IU22 型及GE Voluson E8彩色多普勒超声诊断仪,探头是凸阵,调节频率为 2.0~5.0 MHz。超声检查人员有超声上岗证,有资质的认定,NT测定以英国胎儿医学基金会(fetal medicine foundation,FMF)的NT质控的标准为基准进行。所有超声操作遵循《产前超声检查指南》(2012),每份超声报告需要2名经资质认定的超声医生认可并签名。
NT检查,NT测量在11~13+6周进行。优化超声的仪器与探头,探头的分辨力高。测量时需放大图像后辨认,调节图像上的胎儿≥75%,将胎体的正中矢状切面显示出来,胎儿颈部应居中,避免过屈过伸的姿势,分清胎儿的皮肤和羊膜,测量颈部皮肤与筋膜之间透明层的最宽距离,测量光标应放置在无回声区的内侧缘,并垂直于胎儿的长轴,未获得满意的结果时,可等待胎儿运动时,位置出现改变后再观察,或经阴道超声以保证颈部图像和边界清晰。
孕中期系统超声检查:研究对象18~24周进行胎儿系统超声检查。超声观察胎儿头颅、颜面部、胸腹部内脏器官(心脏、胃泡、膀胱、双肾、肠管)、脊柱、四肢、脐带、胎盘;测量胎儿双顶径、头围、小脑横径、小脑延髓池宽度、侧脑室后角、鼻骨、腹围、肱骨和股骨长度,各切面均采用标准切面。发现异常需给予多角度和多切面的扫查检查。
1.2.3 产前诊断 胎儿染色体核型检查,接受产前诊断的孕妇术前常规超声检查,了解胎儿发育、胎心、胎盘、羊水等基本情况。仪器采用超声诊断仪(Philips IU22 型)、超声穿刺针(22 G 200 mm PTG,日本八关株式会社),确定穿刺点和角度。定位脐带位置后,穿刺选择经腹壁,妊娠18~24周,经羊膜腔进行穿刺抽取羊水20 mL,妊娠24周后,选择脐血管进行穿刺取脐血1.5~2.0 mL,样本送至实验室进行接种培养,制片,进行G显带染色,使用染色体全自动分析仪计数30个核型,分析5个核型,异常核型计数加倍。
1.3 评价标准[6-7]
评价指标选择不良的妊娠结局,Apgar评分和畸形。其中21-三体风险值≥1/270为唐氏综合征高风险。研究对象在下列情况下建议进行介入性产前诊断:①血清学筛查表现高风险者;②预产的年龄≥35岁者;③超声检查提示NT值≥3.0 mm或胎儿异常者;④有育过染色体病患儿史者;⑤夫妇一方携带异常染色体者。
不良的妊娠结局包括妊娠并发症,妊娠并发症包括胎盘早剥、妊娠高血压、羊水过多或过少前置胎盘。
Apgar评分的内容包括皮肤颜色、心搏速率、呼吸、肌张力及运动和反射。正常新生儿10分,评分7分以下考虑患有轻度窒息,评分在4分以下考虑患有重度窒息。
1.4 统计学方法
以统计学的软件SPSS20.0对研究所得的数据做相应的统计学分析,计量资料用均数±标准差(x±s)表示,组间的差异采用t检验;用百分比表示计数资料,采用χ2校验,P<0.05为差异有统计学意义。
2 结果
2.1 两组的接受产前诊断情况比较
高风险组中产前诊断患者的比例为35.00%,明显高于低风险组产前诊断患者的10.00%,差异有统计学意义(P<0.05)。见表2。
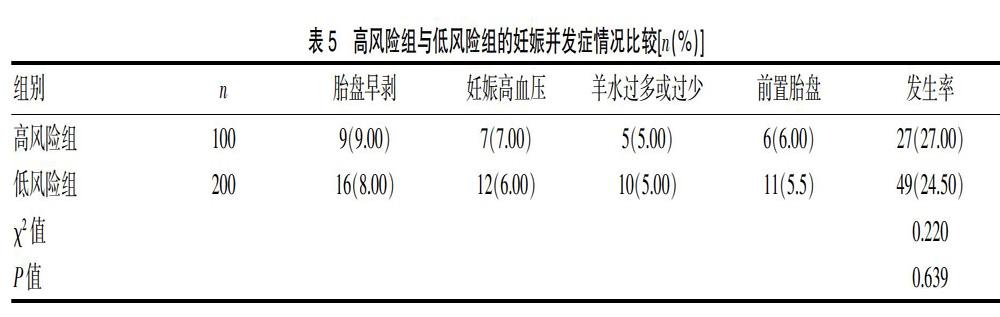
2.2 两组的PAPP-A、Free β-hCG水平和NT厚度比较
高风险组的PAPP-A水平明显低于低风险组,Free β-hCG水平明显高于低风险组,差异均有统计学意义(P<0.05)。高风险组的NT厚度明显厚于低风险组,差异有统计学意义(P<0.05)。见表3。
表3 高风险组与低风险组的PAPP-A、Freeβ-hCG水平和NT厚度比较(x±s)
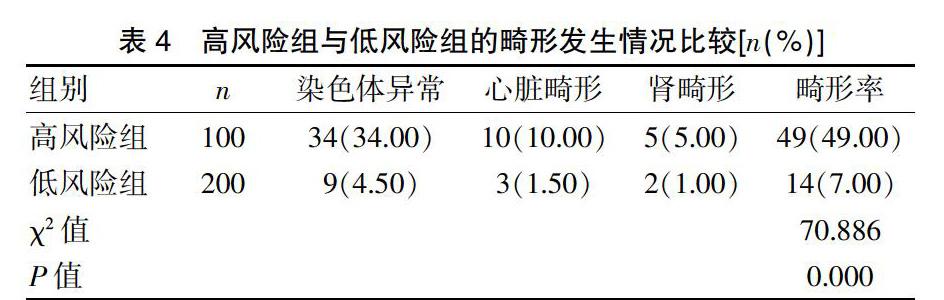
2.3 高风险组与低风险组的畸形发生情况比较
高风险组的畸形发生率为49.00%,明显高于对照组的7.00%,差异有统计学意义(P<0.05)。见表4。
表4 高风险组与低风险组的畸形发生情况比较[n(%)]
2.4 两组Apgar评分比较
高风险组的Apgar评分为(5.46±1.02)分,低风险组的Apgar评分为(8.46±1.52)分,可见,高风险组的Apgar评分明显高于低风险组,差异有统计学意义(P<0.05)。
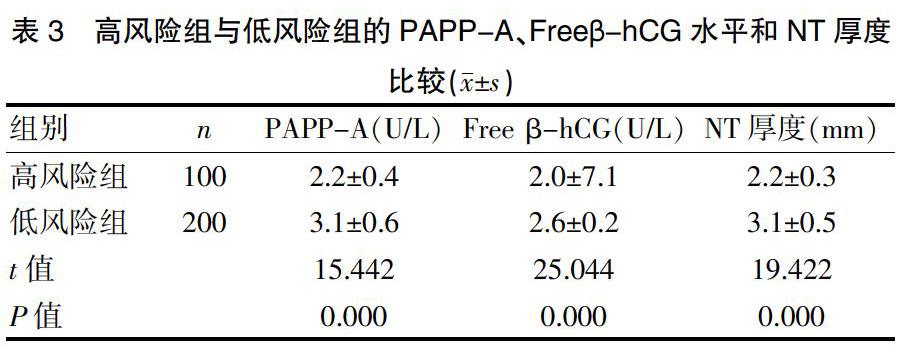
2.5 两组妊娠并发症比较
高风险组与低风险组的妊娠并发症情况见表5,结果显示,高风险组与低风险组的妊娠并发症的发生率分别为27.00%与24.50%,差异无统计学意义(P>0.05)。见表5。
3 讨论
胎儿畸形和染色体异常是直接影响新生儿出生质量的疾病,直接给新生儿和其家庭带来较大的负担。在常见的染色体相关疾病中,唐氏综合征是比较高发的,因为21号位的染色体出现三条而诱发疾病的发生。唐氏综合征是染色体异常导致的胎儿智力等缺陷,直接影响新生儿质量。同时给新生儿以后的生长发育和生活均带来较大的影响,给患儿的家庭带来较大的经济负担。在临床中如何早期发现胎儿的染色体异常和畸形的发生情况,及时的终止妊娠,避免不良的新生儿的出生是必要的。在临床中产前的筛查手段的选择对异常胎儿筛查的影响很大。因此,产前对其仔细筛查很关键,广义的产前筛查不应仅仅只是针对胎儿染色体异常的排查,还应关注妊娠整个周期,其中直接威胁孕妇及胎儿生命的是各种异常妊娠,如:流产死胎、早产、妊娠期高血压相关疾病、胎儿生长受限、足月低体重儿等异常妊娠[8-10]。这类疾病同样给孕妇家庭及社会带来极大的精神和经济负担,如果能找到预测这些不良妊娠结局的因素并早期做出早预防、早干预,则将对改善妊娠不良结局,降低孕产妇及新生儿死亡有重要意义[11-12]。本研究通过分析检出率更高和更具时间优势的孕早期血清学联合NT筛查DS高风险与不良妊娠结局的关系,评价其对不良妊娠结局的预测价值,为临床干预不良妊娠结局的发生提供依据[13-16]。
本研究中,高风险组中产前诊断患者的比例明显高于低风险组,差异有统计学意义(P<0.05)。高风险组的PAPP-A水平明显低于低风险组,Free β-hCG水平明显高于低风险组,差异均有统计学意义(P<0.05)。高风险组的NT厚度明显厚于低风险组,差异有统计学意义(P<0.05)。与低风险组比较,高风险组的畸形发生率更高,差异有统计学意义(P<0.05)。与低风险组比较,高风险组的Apgar评分更高,差异有统计学意义(P<0.05)。高风险组与低风险组的妊娠并发症发生率,差异无统计学意义(P>0.05)。可见,孕早期血清学联合NT筛查DS可以较为明确的判断出高风险和低风险,在高风险组中年龄的影响较大,年龄在35岁及以上的高龄孕妇的高风险发生率更高,发生胎儿畸形的几率更高,因此,在临床中需要在孕早期更加关注高龄产妇,对其各项指标进行系統的评估,在血清学检查和超声检查存在明显异常的情况下,需要建议孕妇进行必要的产前诊断,如羊水穿刺检查,DNA检查等,并对结果进行仔细的诊断,及时的终止妊娠,避免出现畸形胎儿,导致新生儿的出生质量降低。避免发生因为新生儿质量的问题,给家庭和社会带来的负担。因此,本研究的孕早期血清学联合超声检测NT厚度筛查唐氏综合征高风险者发生妊娠不良结局的比例风险分析给临床的研究提供一定的参考价值,可以在临床中推广应用。
综上所述,孕早期血清学联合超声检测NT厚度筛查唐氏综合征高风险者发生妊娠不良结局的比例较高,可为临床提供参考。
[参考文献]
[1] 杨笑琼,肖翔,钟阳青.B族链球菌核酸检测在产前筛查中的应用[J].现代诊断与治疗,2016,27(13):2378-2380.
[2] 梁服泉,李秀姿,吕庆良.产前筛查梅毒螺旋体三种方法联合检测在梅毒诊断中观察[J].黑龙江医药,2015, 28(4):883-885.
[3] 郭辉,林琳华,任景慧,等.无创产前检测和血清生化筛查在染色体异常产前筛查中比较[J].中国优生与遗传杂志,2017,25(2):29-31.
[4] 郭习娟,孙聪欣.胎儿鼻骨超声检测在产前筛查中的应用[J].中华医学超声杂志(电子版),2015,12(5):361-363.
[5] 冯明杰,褚光萍,查建梅.无创产前检测在产前筛查染色体高风险后续诊断中的应用[J].实用临床医药杂志,2015,19(24):107-108.
[6] 袁运水,吴六凤.2010-2013年湖北省通城县人民医院19122名孕妇产前筛查结果回顾性分析[J].中国妇幼保健,2015,30(21):3657-3659.
[7] 江利青,董海新,颜金艳,等.鲁西南地区中孕期产前筛查中位数的建立与应用效果评估[J].中国优生与遗传杂志,2017,25(6):69-70.
[8] 王亚萍,张艺萍,苏国玲.二维超声联合四维超声在不同妊娠周期产前筛查胎儿畸形中的应用[J].中国医学工程,2017,25(5):80-81.
[9] 刘昕.颈项透明层测量联合血液相关指标检测在唐氏综合征筛查中的意义[J].中国妇幼保健,2015,30(28):4826-4828.
[10] 高宝珍,王秋平.超声测量胎儿颈项透明层厚度与孕中期母体血清学检测筛查唐氏综合征[J].医药卫生,2017, 12(1):1.
[11] 尹学敬,郭丽,国春蕾,等.血清妊娠相关血浆蛋白A在诊断异常妊娠中的临床意义[J].现代生物医学进展,2016,16(14):2730-2732.
[12] 韩连菊,邵岚,张蕾,等.孕妇血清8-hcG、AFP及uE3水平对妊娠结局的影响[J].临床合理用药杂志,2014(25):93-94.
[13] 李玉光,蔡琼.早孕期超声胎儿鼻骨测量与血清学联合诊断唐氏综合征的意义[J].中国医药指南,2015,13(17):38-39.
[14] Moreno-Cid M,Rubio-Lorente A,Rodríguez MJ,et al.Systematic review and meta-analysis of performance of second-trimester nasal bone assessment in detection of fetuses with Down syndrome[J].Ultrasound Obstet Gynecol,2014,43(3):247-253.
[15] Gonzalez R,Aedo S,Dezerega V,et al.Frontonasal fold thickness-to-nasal bone length ratio as a prenatal sonographic marker for trisomy 21 in a low-risk population[J].J Ultrasound Med,2013,32(5):795-800.
[16] 陸美环,张丽优,叶丽华,等.孕早期血清学联合NT筛查对唐氏综合征的临床诊断价值[J].中国当代医药,2019, 26(17):79-81.
(收稿日期:2019-11-22)
